Mesmo com a melhora dos desfechos de tratamento com abordagens multimodais, a dúvida sobre qual seria o melhor tratamento inicial para o câncer de cabeça e pescoço localmente avançado ainda permanece sem resposta.
ObjetivoMostrar a sobrevida global de uma grande coorte de pacientes com câncer de cabeça e pescoço localmente avançado tratados em uma única instituição.
Material e métodoProjetamos uma coorte de pacientes com câncer de cabeça e pescoço localmente avançado tratados em nossa instituição nos últimos 15 anos. Para reunir uma grande amostra de pacientes com tempo de seguimento adequado, foi realizada uma verificação cruzada entre nosso banco de dados e o banco de dados da fundação oncocentro de São Paulo. Foram incluídos os pacientes com câncer de cabeça e pescoço, estadiamento clínico ou histopatológico III ou IV, tratados com cirurgia seguida de radioterapia ou quimiorradioterapia ou radioterapia isolada ou quimiorradioterapia isolada.
ResultadosForam incluídos 796 pacientes com câncer de cabeça e pescoço localmente avançado, sendo 88% do sexo masculino, 44% com idade> 60 anos e 76% no estágio IV. O tumor estava localizado na cavidade oral (34%), orofaringe (27%), hipofaringe (17%) e laringe (17%). Os grupos de tratamento foram quimiorradioterapia (39,7%), cirurgia seguida de radioterapia ou quimiorradioterapia (26,3%), cirurgia seguida de radioterapia (18,5%) e radioterapia isolada (15,5%). Comparando as variáveis clínicas entre os grupos de tratamento, foram observadas diferenças significativas de idade e estágio clínico. Com uma mediana de tempo de seguimento de 7,5 anos (1‐16 anos) para toda a coorte, a sobrevida global em 5 e 10 anos foi de 34,8% e 28%. A sobrevida global em 5 e 10 anos foi de 16,7% e 12,2% para radioterapia isolada, 38,8% e 26,3% para cirurgia seguida de radioterapia, 28% e 16,6% para quimiorradioterapia e 37,3% e 23,2% para cirurgia seguida de radioterapia ou quimiorradioterapia. O estágio IV (p=0,03) e a radioterapia isolada (p=0,05) apresentaram pior sobrevida na análise multivariada. Grupos cirúrgicos versus quimiorradioterapia não apresentaram diferença significante para a sobrevida global.
ConclusãoO presente estudo é a maior coorte de câncer de cabeça e pescoço localmente avançado de pacientes brasileiros para avaliação dos desfechos do tratamento. Embora houvesse diferenças clínicas significativas entre os grupos cirúrgico e radioterápico, a cirurgia ou a quimiorradioterapia, como tratamento inicial, não apresentaram diferenças significantes em relação à sobrevida.
Nos Estados Unidos, o câncer de cabeça e pescoço representa 3% de todos os cânceres.1,2 De acordo com dados do Instituto Nacional do Câncer (INCA) brasileiro, em 2017 houve aproximadamente 23.000 novos casos de câncer de cabeça e pescoço.3 Apesar da melhoria dos desfechos com o tratamento multimodal para a doença localmente avançada, ainda há uma alta taxa de mortalidade para a doença.2,4–7 As opções de tratamento para doença localmente avançada tradicionalmente incluem cirurgia seguida de radioterapia adjuvante (C+RT) ou quimiorradioterapia adjuvante (C+QRT) ou apenas QRT.2 O uso de quimioterapia combinada com radiação, em ambos os cenários clínicos (adjuvante ou exclusivo), tem aumentado desde a publicação de ensaios clínicos randomizados nas últimas décadas.5–7 Em geral, esses estudos mostram um benefício significativo no controle locorregional, sobrevida livre de doença e sobrevida global e aumento da toxicidade aguda e tardia.5–9 No estudo de referência conduzido pelo Radiation Therapy Oncology Group (RTOG), houve uma melhoria na taxa de sobrevida global com QRT vs. RT isolada (p=0,001), com uma mediana de seguimento de 10 anos.8 Outro problema que envolve o manejo do CCPLA é a ausência de um estudo com desenho adequado que compare a cirurgia isolada versus a QRT como tratamento inicial.10,11
Como consequência, mesmo com a melhoria nos desfechos do tratamento com as abordagens multimodais, a questão sobre se a QRT produz resultados comparáveis ao tratamento cirúrgico com um seguimento prolongado permanece controversa.10 A escassez de dados com boa qualidade que comparem essas diferentes modalidades de tratamento para o CCPLA resultou em escolhas variadas para o tratamento inicial.12–14 Na prática clínica, oncologistas especializados em radioterapia e cirurgiões são colocados diariamente frente a frente para decidir qual é a melhor opção de tratamento em relação à sobrevida dos pacientes com CCPLA.12
A decisão sobre a seleção para o tratamento primário requer uma equipe multidisciplinar.12 Os principais fatores a serem considerados para a decisão são o local do tumor primário, a extensão da doença, a idade, as comorbidades, a preferência do paciente e a morbidade de cada abordagem de tratamento.15 A escolha da terapia inicial também deve considerar a experiência e a tecnologia disponíveis na instituição médica.16
Em cenários clínicos como aqueles em que não há ensaio clínico randomizado para orientar a tomada de decisão na prática clínica, informações de grandes bancos de dados com um longo tempo de seguimento podem ajudar a esclarecer as questões clínicas. No entanto, há evidências limitadas de países em desenvolvimento que descrevem os resultados do tratamento do CCPLA.
No Brasil, existe um banco de dados nacional com registros de câncer mantido pelo governo federal. Esse banco de dados nacional está vinculado a bancos de dados regionais menores. Nossa instituição está incluída no banco de dados da fundação oncocentro de São Paulo (FOSP),17 um desses bancos de dados regionais. Dessa forma, com base nos registros identificados nos últimos 15 anos de câncer de cabeça e pescoço tratados em nossa instituição e no banco de dados da FOSP,17 elaboramos um estudo de coorte para avaliar a sobrevida de pacientes com CCPLA tratados em uma única instituição de um país em desenvolvimento.
MétodoEste estudo de coorte foi desenhado para avaliar a sobrevida global de pacientes com CCPLA tratados em uma única instituição. Para reunir uma grande amostra de pacientes com câncer de cabeça e pescoço (CCP) com tempo de seguimento adequado, incluímos pacientes tratados nos últimos 15 anos em nossa instituição. Para garantir um tempo de seguimento adequado, cruzamos nosso banco de dados com o banco de dados da FOSP.17 Essa instituição está vinculada à Secretaria de Saúde do Estado de São Paulo, que recebe dados sobre câncer de hospitais estaduais por meio de centros regionais denominados Registros Hospitalares de Câncer. Configura uma coorte de dados secundários, uma vez que os indivíduos diagnosticados e tratados no hospital são avaliados pelo resto de suas vidas por meio de seguimento anual, após identificação e coleta de informações de seus prontuários.
Padrões éticosO site da FOSP é de domínio público, com o objetivo de permitir aos profissionais de saúde tabulações e análises específicas, de acordo com seus interesses e suas necessidades.18 Portanto, o presente estudo não precisou de aprovação do comitê de ética local. Todos os dados obtidos para este artigo vieram do cruzamento entre os dados dos pacientes tratados em nossa instituição e dos pacientes registrados no banco de dados público da FOSP.17
Processo de análiseAs informações foram filtradas, limitou‐se o período de tratamento de 2000 a 2014, e aos casos de câncer de cabeça e pescoço que se referem à CID “C00 a C14” e “C30 a C32”, de acordo com a Classificação Estatística Internacional de Doenças e Problemas Relacionados à Saúde (CID 10). Foram incluídos apenas os pacientes com diagnóstico histológico de câncer de cabeça e pescoço com estadiamento clínico ou patológico III ou IV tratados com cirurgia, seguida de tratamento adjuvante ou tratados com radioterapia ou quimiorradioterapia isolada. Em relação ao cronograma de radioterapia, apenas o fracionamento convencional foi incluído. Para reduzir a influência da dose de radioterapia, foram considerados apenas casos com doses superiores a 60Gy para radioterapia adjuvante e doses superiores a 69,8Gy para radioterapia isolada ou combinada com quimioterapia. Durante esse período, diferentes técnicas de radiação foram usadas; portanto, técnicas de radioterapia convencional, conformacional e modulada por intensidade foram incluídas. Foram excluídos pacientes com doença metastática (estágio clínico IVC), ou pacientes com doença inicial (Estágio clínico I‐II), pacientes tratados com quimioterapia de indução ou quimioterapia sem cisplatina, ou pacientes tratados com hiperfracionamento ou radioterapia hipofracionada.
As análises foram baseadas nas informações contidas no banco de dados, como idade, sexo, morfologia da doença, topografia, estágio clínico, tratamentos, tempo de seguimento e óbito. Os casos foram categorizados pelo tipo inicial de tratamento: radioterapia isolada (RT); radioterapia adjuvante (C+RT); quimiorradioterapia adjuvante (C+QRT); e quimiorradioterapia (QRT).
Os pacientes submetidos à radioterapia de 2000 a 2008 foram tratados pela técnica de tratamento convencional (2DRT), com doses de 60Gy a 70Gy. Pacientes submetidos a cirurgia recebem entre 60 e 66Gy, depende dos achados histopatológicos, e pacientes tratados apenas com RT ou QRT variam entre 69,2Gy e 70,9Gy. Desde 2009, tratamentos com radioterapia conformacional (3D‐RT) e radioterapia de intensidade modulada (IMRT) são aplicados com as mesmas doses na maioria dos pacientes. Todos os pacientes foram tratados com um acelerador linear ou uma máquina de cobalto. Os volumes de tratamento de radioterapia seguiram as diretrizes de tratamento de acordo com o local da doença durante o período. A quimioterapia era do tipo baseada em cisplatina a cada três semanas, com 100mg/m2 na maioria dos casos e, quando necessário, em cisplatina semanal com 30mg/m2.
Análise estatísticaAs curvas de sobrevida foram criadas com os pacotes do software R Commander e Survival, que consiste em um ambiente de programação livre para computação estatística e gráfica. A análise da sobrevida foi feita a partir do fim do tratamento radioterápico até a morte do paciente ou a última informação disponível. A análise de sobrevida foi feita pelo método estimador de Kaplan‐Meier. A técnica stepwise de Cox foi usada para a análise multivariada. A hazard ratio (HR) foi calculada com o modelo de regressão que permite a avaliação das variáveis independentes, assim como sua relevância em um conjunto de outros parâmetros. Fatores prognósticos reconhecidos foram incluídos na análise multivariada: idade (≥ 60 ou <60 anos), sexo (masculino ou feminino), estágio clínico (estágio IV ou estágio III), tratamento inicial (RT, QRT, C+RT, C+QRT) e localização do tumor (cavidade oral, orofaringe, hipofaringe, laringe, nasofaringe e seio maxilar). Valores de p <0,05 e IC95% foram considerados estatisticamente significantes.
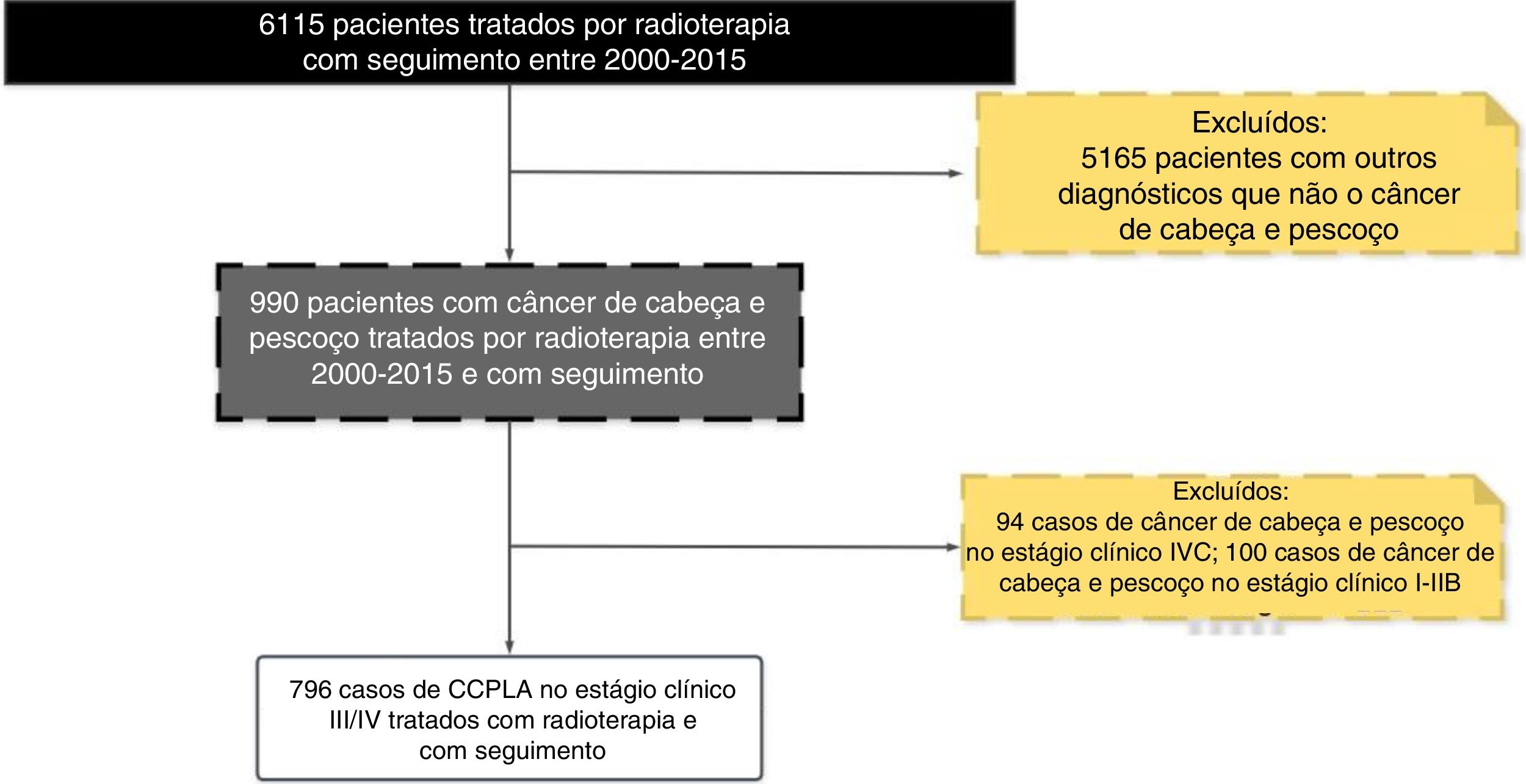
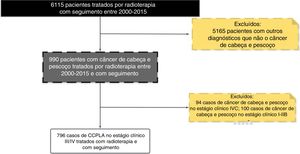
ResultadosEm nosso banco de dados, entre 2000‐2015, cerca de 7.000 pacientes receberam tratamento radioterápico. A verificação cruzada de nosso banco de dados com o banco de dados da FOSP resultou em 6.115 pacientes submetidos à radioterapia com seguimento de mais de um ano. Em relação aos pacientes com CCP, em geral identificamos 990 com o diagnóstico de CCP e 796 pacientes com CCPLA (estágio clínico III e IV) e um seguimento com mais de um ano.
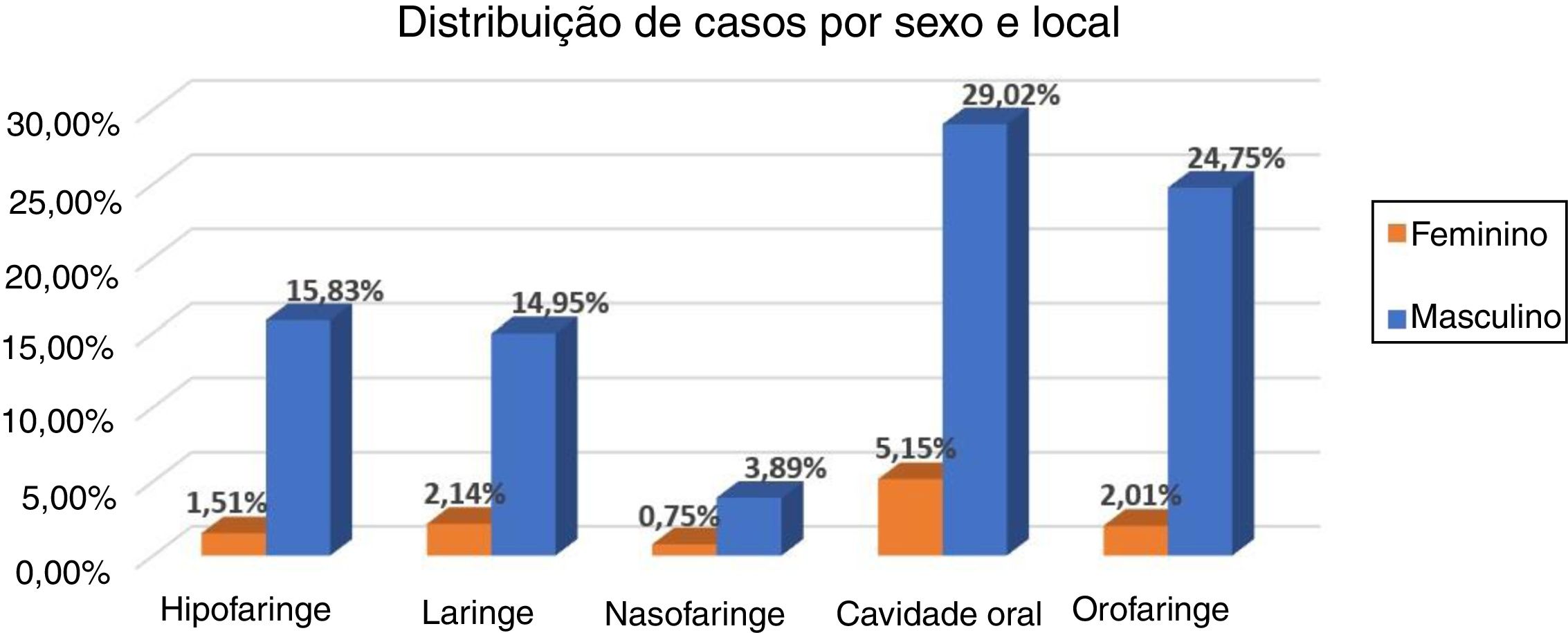
Portanto, o presente estudo incluiu 796 pacientes com CCPLA tratados nos últimos 15 anos em nossa instituição. A figura 1 descreve as razões e o número de pacientes excluídos do estudo de acordo com nossos critérios de inclusão. Em todo o período, o tratamento mais usado foi a QRT (39,7%), C+QRT (26,3%), C+RT (18,5%) e RT (15,5%). Durante o período, houve aumento na indicação de RT, QRT e C+QRT, como descrito na tabela 1. Em geral, o local anatômico mais comum foi a cavidade oral (34%), orofaringe (27%), hipofaringe (17%) e laringe (17%) (fig. 2).
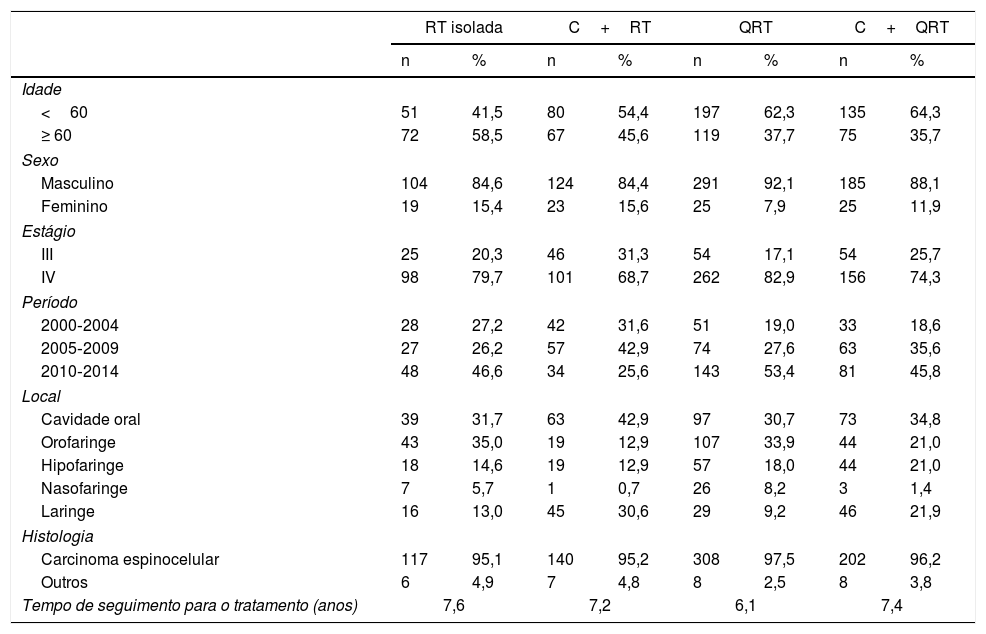
Características do paciente e do tumor de acordo com os tipos de tratamento
| RT isolada | C+RT | QRT | C+QRT | |||||
|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | n | % | |
| Idade | ||||||||
| <60 | 51 | 41,5 | 80 | 54,4 | 197 | 62,3 | 135 | 64,3 |
| ≥ 60 | 72 | 58,5 | 67 | 45,6 | 119 | 37,7 | 75 | 35,7 |
| Sexo | ||||||||
| Masculino | 104 | 84,6 | 124 | 84,4 | 291 | 92,1 | 185 | 88,1 |
| Feminino | 19 | 15,4 | 23 | 15,6 | 25 | 7,9 | 25 | 11,9 |
| Estágio | ||||||||
| III | 25 | 20,3 | 46 | 31,3 | 54 | 17,1 | 54 | 25,7 |
| IV | 98 | 79,7 | 101 | 68,7 | 262 | 82,9 | 156 | 74,3 |
| Período | ||||||||
| 2000‐2004 | 28 | 27,2 | 42 | 31,6 | 51 | 19,0 | 33 | 18,6 |
| 2005‐2009 | 27 | 26,2 | 57 | 42,9 | 74 | 27,6 | 63 | 35,6 |
| 2010‐2014 | 48 | 46,6 | 34 | 25,6 | 143 | 53,4 | 81 | 45,8 |
| Local | ||||||||
| Cavidade oral | 39 | 31,7 | 63 | 42,9 | 97 | 30,7 | 73 | 34,8 |
| Orofaringe | 43 | 35,0 | 19 | 12,9 | 107 | 33,9 | 44 | 21,0 |
| Hipofaringe | 18 | 14,6 | 19 | 12,9 | 57 | 18,0 | 44 | 21,0 |
| Nasofaringe | 7 | 5,7 | 1 | 0,7 | 26 | 8,2 | 3 | 1,4 |
| Laringe | 16 | 13,0 | 45 | 30,6 | 29 | 9,2 | 46 | 21,9 |
| Histologia | ||||||||
| Carcinoma espinocelular | 117 | 95,1 | 140 | 95,2 | 308 | 97,5 | 202 | 96,2 |
| Outros | 6 | 4,9 | 7 | 4,8 | 8 | 2,5 | 8 | 3,8 |
| Tempo de seguimento para o tratamento (anos) | 7,6 | 7,2 | 6,1 | 7,4 | ||||
O subtipo histológico mais frequente em todos os grupos foi o carcinoma espinocelular (CEC) (96%). Na avaliação da distribuição das variáveis clínicas entre os grupos de tratamento, houve uma diferença significante, houve mais pacientes no estágio clínico IV em ambos os grupos RT e pacientes mais jovens com estágio clínico (III) nos grupos cirúrgicos (p <0,05). Em relação ao local do tumor, observou‐se diferença significante, a orofaringe foi o local mais frequente nos grupos RT e QRT, enquanto a laringe foi mais frequente nos grupos cirúrgicos (p <0,05).
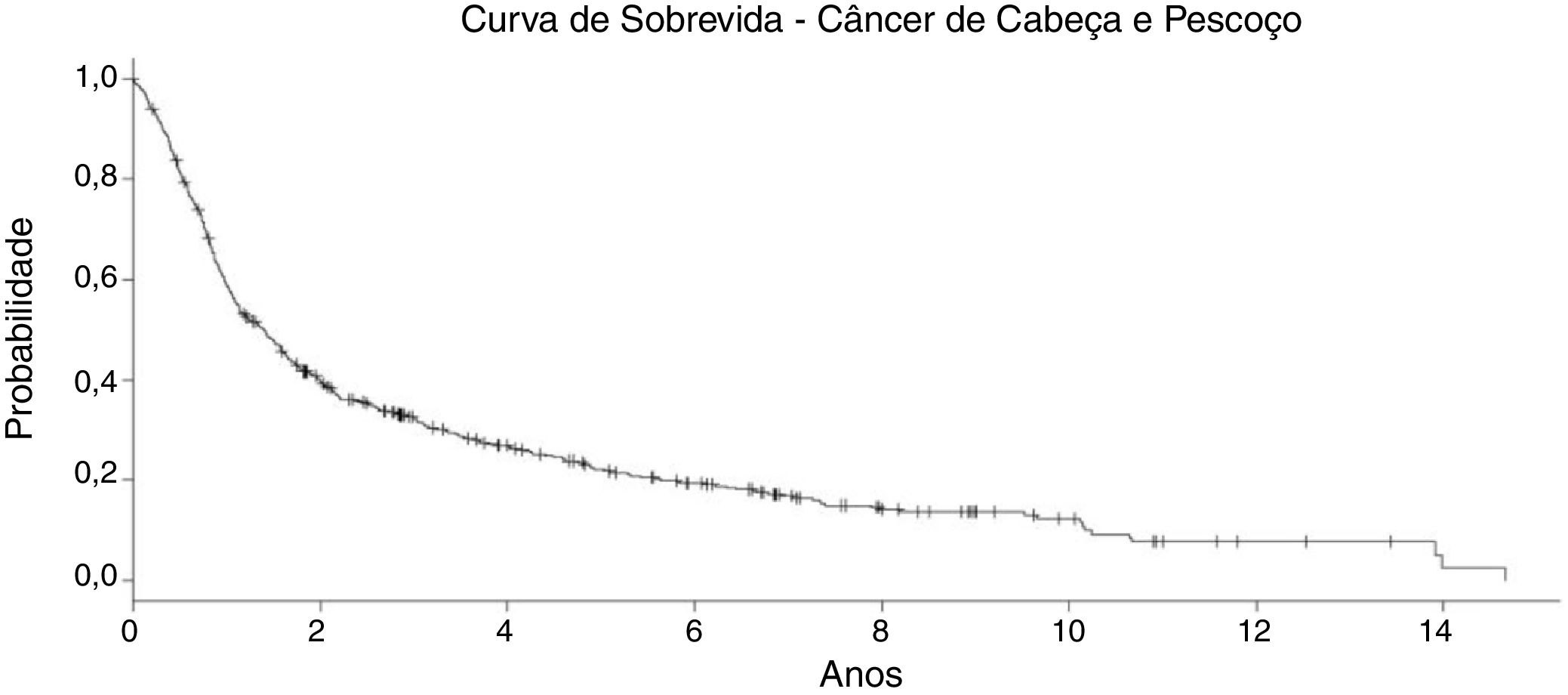
Em toda a coorte, a mediana do seguimento foi de 7,5 anos (um a 18). Não houve diferença significante no tempo de seguimento entre os grupos de tratamento (tabela 1). Em geral, a sobrevida global (SG) em 5 anos foi de 34,8% e em 10 anos foi de 29,9% (fig. 3). No grupo RT, com 123 pacientes, a SG em 5 e 10 anos foi de 16,7% e 12,2%, respectivamente. Para o grupo C+RT, a SG foi de 38,8% em 5 anos e 26,3% em 10 anos. Para o grupo QRT, a SG foi de 28% em 5 anos e de 16% em 10 anos. Finalmente, o grupo C+QRT apresentou uma taxa de SG em 5 anos de 37% e 23% em 10 anos, respectivamente.
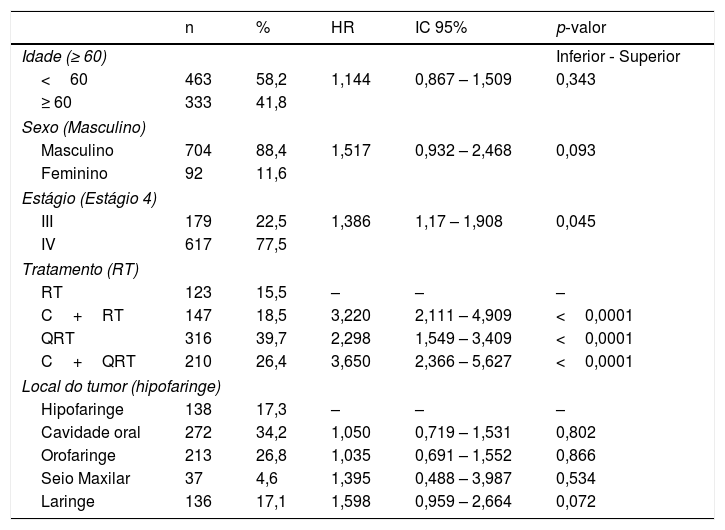
Na análise multivariada (tabela 2), os parâmetros idade e sexo não apresentaram significância, respectivamente. O estadiamento clínico IV teve baixa sobrevida, com p=0,045 e hazard ratio (HR) de 1,386 (IC95%: 1,1–1,9). Em relação aos grupos de tratamento, a RT isolada apresentou a pior taxa de SG, seguida pelo grupo QRT (HR=2,298 e p <0,0001), C+RT (HR=3,220 e p <0,0001) e C+QRT (HR=3,650, p <0,0001). Quando o grupo RT foi excluído, e comparamos apenas os três grupos (C+RT vs. C+QRT vs. QRT), não foi observada diferença significante. Finalmente, em relação ao local do tumor, houve uma menor taxa de SG para a hipofaringe, seguida pela orofaringe, cavidade oral, nasofaringe e laringe, com tendência a significância (tabela 2).
Análise de regressão multivariada de Cox para sobrevida global
| n | % | HR | IC 95% | p‐valor | |
|---|---|---|---|---|---|
| Idade (≥ 60) | Inferior ‐ Superior | ||||
| <60 | 463 | 58,2 | 1,144 | 0,867 – 1,509 | 0,343 |
| ≥ 60 | 333 | 41,8 | |||
| Sexo (Masculino) | |||||
| Masculino | 704 | 88,4 | 1,517 | 0,932 – 2,468 | 0,093 |
| Feminino | 92 | 11,6 | |||
| Estágio (Estágio 4) | |||||
| III | 179 | 22,5 | 1,386 | 1,17 – 1,908 | 0,045 |
| IV | 617 | 77,5 | |||
| Tratamento (RT) | |||||
| RT | 123 | 15,5 | – | – | – |
| C+RT | 147 | 18,5 | 3,220 | 2,111 – 4,909 | <0,0001 |
| QRT | 316 | 39,7 | 2,298 | 1,549 – 3,409 | <0,0001 |
| C+QRT | 210 | 26,4 | 3,650 | 2,366 – 5,627 | <0,0001 |
| Local do tumor (hipofaringe) | |||||
| Hipofaringe | 138 | 17,3 | – | – | – |
| Cavidade oral | 272 | 34,2 | 1,050 | 0,719 – 1,531 | 0,802 |
| Orofaringe | 213 | 26,8 | 1,035 | 0,691 – 1,552 | 0,866 |
| Seio Maxilar | 37 | 4,6 | 1,395 | 0,488 – 3,987 | 0,534 |
| Laringe | 136 | 17,1 | 1,598 | 0,959 – 2,664 | 0,072 |
Nas últimas décadas, houve uma mudança na estratégia de tratamento para o CCPLA. Durante esse período, o número de pacientes submetidos a radioterapia e quimioterapia aumentou e o número de pacientes tratados com cirurgia diminuiu.8,19,20
A mudança no manejo do CCPLA tem sido apoiada desde a publicação de uma metanálise individual de pacientes.7 Em 2000, Pignol et al. identificaram 63 estudos (10.741 pacientes) que comparavam o tratamento locorregional com e sem quimioterapia. O tratamento combinado resultou em uma hazard ratio combinada de morte de 0,90 (IC 95%: 0,85‐0,94, p <0,0001), correspondeu a um benefício de sobrevida absoluta de 4% em 2 e 5 anos a favor da quimioterapia.7
Atualmente, várias diretrizes, inclusive a da American Society of Clinical Oncology (ASCO), consideram o tratamento combinado apropriado para a maioria dos pacientes com tumores T3 e T4, sem invasão dos tecidos moles pela cartilagem.7
O manejo do CCPLA é um problema clínico significativo, com uma taxa ruim de sobrevida de 5 anos, que não ultrapassa 50%, a despeito do tratamento multimodal.9 Muitos estudos mostraram que a experiência do profissional médico, o tratamento baseado em diretrizes, as instalações com alto volume de atendimentos, o apoio multidisciplinar, a disponibilidade de infraestrutura e o status socioeconômico do paciente podem afetar os resultados terapêuticos.15,16,21 Faltam estudos com informações sobre os pacientes de países em desenvolvimento com CCPLA tratados com os recursos disponíveis. Portanto, nosso objetivo ao fazer este estudo de coorte foi avaliar o resultado do tratamento em relação à sobrevida global em uma grande coorte de pacientes brasileiros atendidos em um serviço público e com um longo seguimento, para identificar quaisquer diferenças entre a cirurgia (C+RT ou C+QRT) e abordagens conservadoras de órgãos (QRT ou RT).
Os desfechos observados em nossa coorte confirmam essa sobrevida ruim num seguimento de longo prazo. Em geral, a taxa de sobrevida em 5 e 10 anos foi de cerca de 35% e 18%, independentemente da modalidade de tratamento escolhida como tratamento inicial (fig. 3). É difícil comparar esse resultado com estudos randomizados, principalmente devido à inclusão de muitos pacientes com sítios anatômicos mistos e estágio IV (doença irressecável). No entanto, se olharmos para os desfechos dos tratamentos dos diversos estudos, inclusive na doença irressecável, nossos resultados estão de acordo com a literatura. Por exemplo, Aldenstein et al. conduziram um estudo randomizado que testou a adição de quimioterapia à radioterapia em pacientes com CCPLA irressecável.9 Os pacientes foram randomizados para uma única exposição de radiação fracionada por dia (70Gy a 2Gy/d); ou radioterapia idêntica com uso concomitante de cisplatina em bólus, administrada nos dias 1, 22 e 43. Entre 1992 e 1999, 295 pacientes foram randomizados. Com uma mediana de seguimento de 41 meses, a SG de 3 anos para a RT foi de 23%, comparada com 37% para a QRT B (p=0,014).9
Embora este estudo abranja um período extenso, em nossa instituição seguimos as diretrizes da National Comprehensive Cancer Network (NCCN). No Brasil, a NCCN é a mais usada (70%)22 e, desse modo, durante esse período, pacientes com risco intermediário de recidiva local, ou seja, invasão perineural, invasão linfático‐vascular e T3/T4, receberam RT adjuvante. Pacientes com presença de margens positivas, extensão extracapsular ou linfonodo positivo receberam QRT adjuvante. Os resultados dos grupos cirúrgicos foram similares a outros estudos relatados na literatura. Em um estudo retrospectivo multicêntrico que incluiu 176 pacientes com câncer de laringe, 65 (37%) com o estágio clínico III, 51 foram submetidos a tratamento de preservação de órgãos e 14 foram submetidos à laringectomia.10 Dos 111 pacientes com estágio clínico IV, 42 foram tratados com tratamento não cirúrgico e 69 foram submetidos à laringectomia total. A sobrevida global em 3 anos foi de 58% para o Estágio III e 42% para o Estágio IV. A escolha do tratamento não influenciou a sobrevida para os estágios III (p=0,56) e IV (p=0,93). No entanto, houve uma tendência de melhores desfechos com o tratamento cirúrgico, especialmente em pacientes com doença avançada.10
Apesar da incorporação do conceito de tratamento multimodal, ainda há considerável discussão sobre as melhores estratégias de tratamento para pacientes com CCPLA.12,17,20 A cirurgia primária passou por uma revitalização recente com o advento de novas técnicas cirúrgicas e um melhor conhecimento da biologia tumoral.21 Embora a indicação da QRT tenha aumentado nas últimas décadas, alguns autores têm questionado a preservação de órgãos e a sobrevida desses pacientes com um período longo de seguimento.23 Na avaliação de nossos dados, a sobrevida alcançada pela QRT é comparável à do grupo cirúrgico, independente do tratamento adjuvante usado. No entanto, com um longo seguimento (acima de 5 anos), nossos dados mostraram uma tendência de redução de sobrevida na QRT. Na nossa opinião, essa tendência está relacionada a idade e estágio mais avançados no grupo QRT.
Consequentemente, quando os grupos de tratamento foram colocados na análise multivariada pelo estimador de Cox, houve um melhor desempenho da intervenção cirúrgica, seguida pela QRT, e o pior desempenho para sobrevida no grupo RT isolada.
Os grupos QRT e RT sofreram viés de seleção com estágio clínico mais avançado (IV) quando comparados aos grupos cirúrgicos. O viés de seleção é natural para o CCPLA, uma vez que esses tumores são irressecáveis, ou os pacientes têm idade avançada ou não têm condições clínicas para suportar o procedimento cirúrgico e, portanto, são mais bem tratados pela QRT ou RT. Para pacientes selecionados para tratamento não cirúrgico, nossos dados deixam clara a necessidade de uma seleção adequada de pacientes para receber o tratamento combinado. A necessidade de incorporar a quimioterapia ao esquema de radioterapia para esse tipo de paciente é demonstrada pela brutal diferença de sobrevida em cinco e dez anos, de aproximadamente 2,5 vezes, com uma diferença absoluta de 10%. Esses resultados reforçam a necessidade de discussão multidisciplinar para garantir melhores resultados de sobrevida global para esses pacientes.
Nosso estudo tem algumas ressalvas: primeiro, trata‐se de um estudo retrospectivo de pacientes tratados em uma única instituição. Para reunir uma grande amostra de pacientes com CCPLA com longo tempo de seguimento, combinamos nossos dados com os dados de seguimento da FOSP. Devido a isso, infelizmente não obtivemos dados sobre toxicidade, controle local e tratamento de resgate desses pacientes. No entanto, acreditamos que, em geral, este trabalho representa os desfechos do CCPLA tratados em hospitais de câncer estruturados no Brasil.
ConclusãoO presente estudo constitui a maior coorte de pacientes brasileiros com CCPLA com o objetivo de avaliar os desfechos do tratamento. Embora existam diferenças clínicas significativas entre os grupos cirúrgico e radioterápico, tais como idade, estágio clínico e sítio do tumor, nossos resultados não mostram diferenças significantes para a sobrevida entre os tratamentos cirúrgicos como abordagem inicial em comparação com a QRT. No entanto, a RT isolada apresentou a pior sobrevida em comparação com outras opções de tratamento. Esses dados chamam a atenção para a discussão multidisciplinar sobre selecionar adequadamente os pacientes para a QRT. A seleção também é crítica para pacientes com estágio clínico IV e tumores na hipofaringe, uma vez que essas variáveis apresentaram a pior sobrevida na análise multivariada. Em geral, os resultados do tratamento de uma coorte de pacientes brasileiros foram comparáveis às taxas de sobrevida de estudos randomizados, inclusive a doença irressecável. Mais estudos devem ser feitos para criar indicadores de qualidade úteis na seleção adequada de pacientes com CCPLA para as diferentes opções de tratamento.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Santos FM, Viani GA, Pavoni JF. Evaluation of survival of patients with locally advanced head and neck cancer treated in a single center. Braz J Otorhinolaryngol. 2021;87:3–10.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.