Introdução: A denominação tontura postural-perceptual persistente (TPPP) é atribuida à tontura que se mantém por mais de 3 meses em pacientes, sem que exista justificativa clínica para a sua persistência. A maioria dos pacientes possui perfil ansioso ou experimenta alto grau de ansiedade no início dos sintomas. O padrão de resposta motora apresenta-se alterado, com hipervigilância e hipersensibilidade a estímulos visuais e de movimento.
Objetivo: Avaliar as características clínicas de pacientes com diagnóstico de TPPP.
Método: Análise dos aspectos clínicos de pacientes do ambulatório de TPPP e quantificação do perfil ansioso ou depressivo.
Resultados: Foram avaliados 81 pacientes, com média de idade de 50,06 ± 12,16 anos; relação mulher/homem de 5,7/1; principais gatilhos para tontura: estímulos visuais (74%), movimentos corporais (52%) e privação de sono (38%). As comorbidades mais prevalentes foram hipercolesterolemia (31%), migrânea (26%), distúrbios do metabolismo do açúcar (22%) e síndrome cervical (21%). Os questionários DHI, STAI-Traço, Beck para depressão e HADS foram estatisticamente diferentes (P < 0,05) entre pacientes e controles. 68% de melhora clínica com o uso de inibidores da recaptação da serotonina.
Conclusão: TPPP acomete principalmente as mulheres, sendo alta a associação com distúrbios metabólicos e migrânea. Os questionários auxiliam na identificação da predisposição à TPPP. Há bom prognóstico com o tratamento adequado.
Introduction: Persistent postural-perceptual dizziness is the dizziness that lasts for over three months with no clinical explanation for its persistence. The patient’s motor response pattern presents changes and most patients manifest significant anxiety.
Objective: To evaluate the clinical characteristics of patients with persistent postural and perceptual dizziness.
Methods: Statistical analysis of clinical aspects of patients with persistent postural-perceptual dizziness.
Results: 81 patients, average age: 50.06 ± 12.16 years; female/male ratio: 5.7/1; main reasons for dizziness: visual stimuli (74%), body movements (52%), and sleep deprivation (38%).The most prevalent comorbidities were hypercholesterolemia (31%), migraine headaches (26%),carbohydrate metabolism disorders (22%) and cervical syndrome (21%). DHI, State-Trait Anxiety Inventory – Trait, Beck Depression Inventory, and Hospital Anxiety and Depression Scale questionnaires were statistically different (p < 0.05) when compared to controls. 68% demonstrated clinical improvement after treatment with serotonin reuptake inhibitors.
Conclusion: Persistent postural-perceptual dizziness affects more women than men, with a high associated prevalence of metabolic disorders and migraine. Questionnaires help to identify the predisposition to persistent postural-peceptual dizziness. The prognosis is good with adequate treatment.
Introdução
A otoneurologia evoluiu consideravelmente nas últimas décadas, passando de uma simples avaliação vestibulométrica do reflexo vestíbulo ocular a uma investigação complexa do equilíbrio e postura. Mesmo assim, há pacientes que apresentam tonturas não explicadas por doença otoneurológica e não diagnosticadas por toda a gama de exames diagnósticos oferecida nos dias de hoje. Os exames apresentam-se normais e, até há pouco tempo, esses doentes eram rotulados como psicogênicos. Ocorre que também as síndromes psiquiátricas não explicam os sintomas apresentados por esses indivíduos. Em 1986, Brandt1 descreveu a vertigem postural fóbica (VPF) que ainda não explicava, em detalhes, a origem dos sintomas e não sugeria tratamento. No início do século XXI, Staab e Ruckenstein relacionaram os sintomas físicos da VPF a fatores comportamentais e a síndrome passou a ser denominada tontura crônica subjetiva – TPPP.2,3 Tontura Postural-Perceptual Persistente (TPPP) é a nova denominação proposta pelo Comitê de Classificação da Sociedade Báràny (CCSB) para essa condição.
A TPPP é definida como tontura que persiste por mais de três meses sem etiologia identificável.3 Trata-se de uma doença somatoforme, que representa uma interface entre a otoneurologia e a psiquiatria. Ao que tudo indica, os portadores de TPPP apresentam um “perfil” predisponente à manutenção da tontura após um evento de doença física ou emocional. Quando há esse perfil, o sistema de manutenção da estabilidade postural torna-se hiper-reativo ao movimento, especialmente em ambientes com alta demanda visual. A partir dessa sensibilidade eleva-se o risco para distúrbios comportamentais como ansiedade, fobias e depressão.4 Assim, a TPPP reflete a manutenção de um padrão vigilante de controle postural que foi assumido durante a fase aguda da doença.4
A TPPP é uma condição crônica, que pode durar meses ou anos,5-7 caracterizada por seis aspectos básicos4: 1. balanço ou instabilidade persistente, não detectáveis ao exame físico; 2. agravamento dos sintomas em posição ortostática; 3. piora dos sintomas com movimentos cefálicos ou estímulos visuais complexos; 4. presença de doença ou choque emocional no início dos sintomas4; 5. concomitância de doenças, principalmente a que deu origem aos sintomas7; 6. ansiedade.
A associação entre tontura e ansiedade nos pacientes otoneurológicos é atribuída a interações neurais descritas pela neuroanatomia.2 Essas interações compreendem conexões entre vias vestibulares centrais e as redes neurais da ansiedade e do medo. O neurocircuito funcional da ansiedade compreende a amígdala, ínsula, giro do cíngulo anterior, córtex pré-frontal, giro frontal superior, para-cíngulo e giro frontal inferior. Essas estruturas estão intimamente vinculadas à emoção e sua disfunção pode resultar em processamento neural deficiente com consequente ansiedade.8
A identificação da interdependência entre doença otoneurológica e psiquiátrica torna-se decisiva no prognóstico da tontura.9
Com base nos conceitos apresentados por Staab e Ruckenstein,9 a TPPP pode se apresentar de três maneiras: 1. psicogênica – a ansiedade é a única causa da tontura; 2. otogênica – uma doença otoneurológica funciona como um gatilho que ativa o circuito da ansiedade; 3. interativa – a doença otoneurológica desencadeia a tontura, que por sua vez exacerba sintomas ansiosos pré-existentes. Há descrições que relatam que a persistência da tontura apresenta relação direta com a severidade do desequilíbrio inicial e a ansiedade gerada pelas sensações corporais durante o episódio.10 A ansiedade influencia o controle postural, a motricidade e a fixação ocular.11,12 A abordagem terapêutica da TPPP respeita alguns princípios fundamentais. O primeiro é a identificação correta dos sintomas apresentados e, a partir de então, a orientação dietética e de hábitos, medicação, reabilitação vestibular e psicoterapia. A reabilitação vestibular tem como premissa identificar os movimentos incômodos e demonstrar ao paciente que o medo de executálos não é fundamentado, portanto, aqui não se aplicam os protocolos clássicos de adaptação e substituição. A psicoterapia de escolha é a terapia cognitivo-comportamental realizada em período breve, que auxilia o paciente a identificar as situações que causam angústia e a escolher o comportamento reacional mais adequado.13 O uso de testes psicométricos auxilia na triagem psiquiátrica e na avaliação do grau de percepção de prejuízo induzido pela tontura.
As drogas de escolha para tratamento são os inibidores de recaptação de serotonina (IRSS), neurotransmissor primário dos núcleos anteriormente descritos, que alteram e regulam a condução neural nos circuitos da ansiedade e nos neurônios vestibulares centrais que respondem ao movimento. Sob o uso adequado dos IRSS consegue-se redução sintomática em até 70% dos indivíduos, em aproximadamente três meses de tratamento.14
O conhecimento das características clínicas de pacientes com TPPP permite o correto diagnóstico e o tratamento adequado. O presente artigo objetivou descrever as principais características clínicas e a resposta terapêutica dos pacientes ambulatoriais com diagnóstico de TPPP.
Método
O levantamento aqui apresentado refere-se a pacientes oriundos do ambulatório de TPPP atendidos durante o ano de 2013. Esse ambulatório faz parte do projeto de investigação da TPPP, autorizado pelo comitê de ética da instituição sob o número 0411/10.
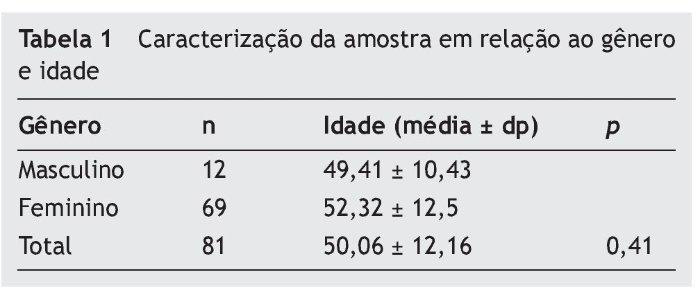
A amostra é composta por 81 pacientes entre 17 e 80 anos (idade média 50,06 ± 12,16 anos), 12 homens e 55 mulheres. Todos assinaram o termo de consentimento livre esclare cido.
Para ser incluído no ambulatório de TPPP, o paciente deve apresentar tontura persistente com mais de três meses de duração, sem causas identificáveis para o sintoma, ou seja, todas as comorbidades (distúrbio do metabolismo glicídico, dislipidemias, disfunções tireioidianas, cervicalgias, cardiopatias, disfunções pressóricas, disautonomias, canalitíase, cupulolitíase, anemia ou outras disfunções indutoras de tontura) foram compensadas. Todos os pacientes foram previamente investigados e tratados pelos médicos do ambulatório geral. Todos possuíam exames oculográfico completo e sorológicos e, na presença de indicação clínica, também foram realizados prova pendular rotatória computadorizada, posturografia dinâmica computadorizada, potenciais evocados e exames de imagem – todos estes sem relação causa-efeito com os sintomas apresentados. Os doentes seguiamm então uma rotina própria de investigação, especialmente desenvolvida para os pacientes com TPPP.
O grupo controle foi composto por pacientes cuja tontura cessou em até três meses sem auxílio de drogas psicotrópicas. Sertralina, na dose de 25 a 100 mg/dia, foi a primeira opção medicamentosa, sendo substituída, em poucos pacientes, por falta de resposta após oito semanas de uso ou por efeitos colaterais (aumento da ansiedade, disfunção sexual, disfunções gastrointestinais ou do sono) por paroxetina na dose de 20 a 40 mg/dia. Os pacientes foram encaminhados à psicoterapia e ali receberam orientação de exercícios dessensibilizantes, ou seja, estímulos indutores da tontura, de execução gradual e progressiva até tolerância.
Os pacientes foram classificados em: responderam ao tratamento, se houve resolução completa dos sintomas; resposta parcial, se houve melhora sintomática com persistência de alguns sintomas; e não responderam, se não houve percepção de melhora.
O grupo controle foi constituído por apenas 7 (sete) voluntárias, devido à dificuldade de recrutamento de pacientes assintomáticas e por ser o sexo feminino o de maior prevalência no ambulatório de otoneurologia.
O grupo de estudo e controle responderam a vários testes psicométricos, todos previamente validados para o português.
Anamnese
Durante o interrogatório de admissão são avaliados cinco pontos fundamentais: o tempo de início dos sintomas, a característica deles, as circunstâncias em que ocorre a tontura, os sintomas associados, as doenças de base e os fatores predisponentes à tontura.15,16
Exame físico
São realizados os testes de investigação do reflexo vestíbulo ocular: nistagmo espontâneo e semiespontâneo, Head Shaking Nistagmus e Head ImpulseTest. É avaliada então a estabilidade postural pelos testes de Romberg, Fukuda e marcha.
Questionários
DHI versão em português17,18: Composto por 25 questões, das quais sete avaliam os aspectos físicos, nove os aspectos emocionais e nove os aspectos funcionais. A pontuação máxima, que sugere grande prejuízo global induzido pela tontura, é de 100 pontos.
State – Trait Anxiety Inventory (STAI): Os inventários de ansiedade Traço – Estado19 são duas escalas de autoavaliação e consistem de 20 itens cada, com graduação variando de 1 a 4. Avaliam a ansiedade como um estado emocional transitório STAI-E (estado) ou característica permanente do indivíduo STAI-T (traço).20
Escala de Beck para depressão: A escala original consiste de 21 itens,variando de intensidade de 0 a 3.20 Para amostras sem diagnóstico de depressão consideramos: < 15: normal; 16-20: indicativo de disforia; > 20: indicativo de depressão.21
Hospitalar Anxiety and Depression Scale (HADS): Versão em português.22 Escala de autopreenchimento com sete itens para ansiedade (HADS-A) e sete para depressão (HADS-D). A pontuação em cada subescala vai de 0 a 21. Um escore de oito ou mais na subescala de ansiedade ou de depressão ou uma pontuação total (ansiedade + depressão) de 12 ou mais sugere sintomas psiquiátricos clinicamente significantes.22
Variáveis em estudo e análise estatística
São descritas as características clínicas dos pacientes portadores de TPPP em tabelas com porcentagens de prevalência. Para os questionários foram feitos cálculos comparativos pelo teste t de Student dos sujeitos da pesquisa em comparação a um grupo controle de sete indivíduos. O grupo controle foi composto por pacientes oriundos do ambulatório geral que apresentaram doença otoneurológica e responderam bem ao tratamento instituído, estando assintomáticos.
O nível de significância adotado para o estudo foi de 5% (p = 0,05).
Resultado
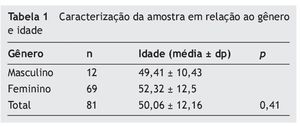
O gênero e as idades dos indivíduos componentes da amostra estudada podem ser observados na tabela 1. A idade média dos indivíduos foi de 50,06 ± 12,16 anos. Não há diferença estatística entre as médias de idade observadas entre homens e mulheres (p = 0,41).
Quando considerado o tipo de TPPP segundo os critérios definidos por Staab e Ruckenstein,9 encontramos 12 pacientes com TPPP psicogênica (14,8%), 20 indivíduos com TPPP otogênica (24,7%) e 49 sujeitos com TPPP interativa (60,5%).
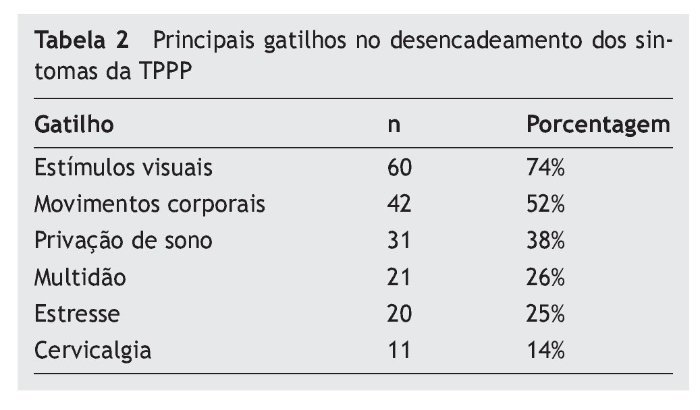
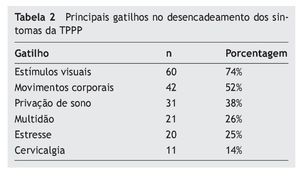
Os principais gatilhos que provocam os sintomas referidos podem ser visualizados na tabela 2. Os três estímulos mais prevalentes foram os visuais (74%), os movimentos corporais (52%) e a privação de sono (38%). Alguns sujeitos apresentaram dois ou mais gatilhos para seus sintomas, com o máximo de oito.
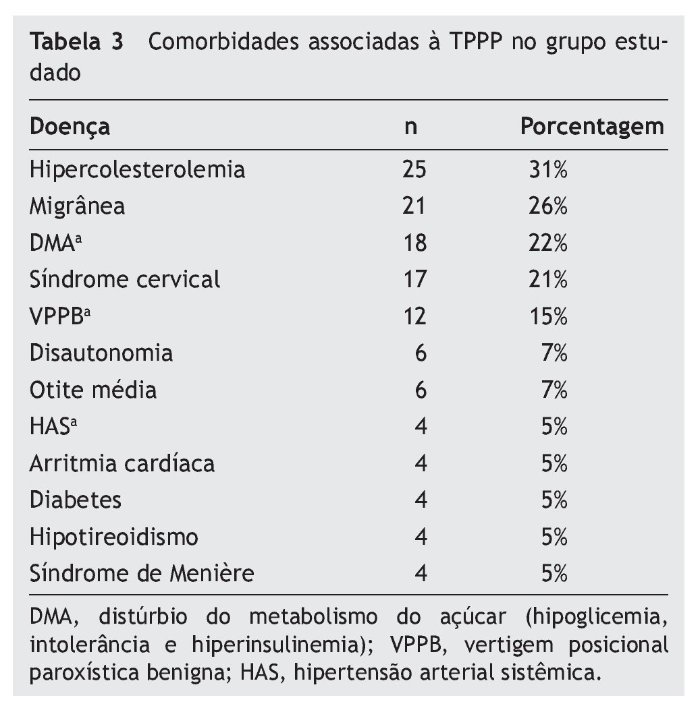
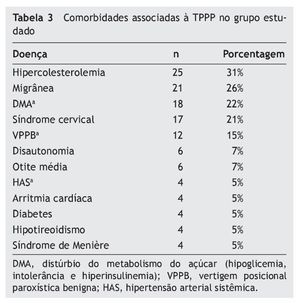
As comorbidades associadas à TPPP podem ser visualizadas na tabela 3. As principais doenças associadas à TPPP foram a hipercolesterolemia (31%), migrânea (26%), distúrbios do metabolismo do açúcar (22%), síndrome cervical (21%), VPPB (15%), disautonomia (7%), afecções da orelha média (7%), hipertensão arterial (5%), arritmia cardíaca (5%), diabetes (5%), hipotireoidismo (5%) e síndrome de Ménière (5%). Além das comorbidades descritas, foram encontradas outras que respondem por menos de 2% de prevalência: síndrome do desequilíbrio do idoso, paralisia facial periférica, neurite vestibular, epilepsia, surdez súbita, hepatite C e TCE (trauma crânio-encefálico). Alguns pacientes apresentaram mais de uma comorbidade associada à TPPP, com um máximo de seis para esta amostra.
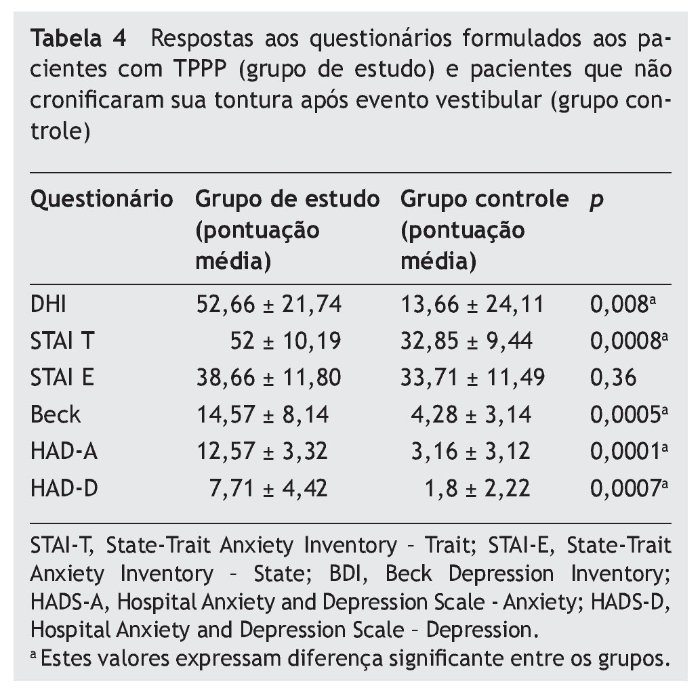
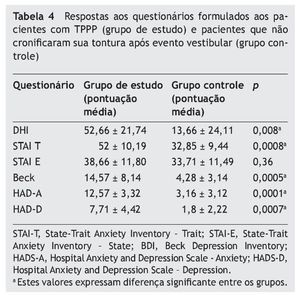
Em relação aos questionários formulados, apenas o STAI-E (p = 0,36) não apresentou diferença significante entre os pacientes com diagnóstico de TPPP e aqueles que não cronificaram sua tontura após evento vestibular. Todos os demais questionários apresentaram diferenças significantes entre os grupos avaliados: DHI (p = 0,008), STAI-T (p = 0,0008), Beck (p = 0,0005), HAD-A (p = 0,0001), HAD-D (p = 0,0007). As respostas médias obtidas nos questionários aplicados podem ser visualizadas na tabela 4.
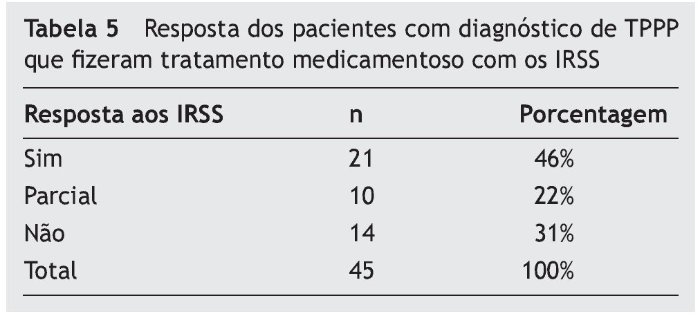
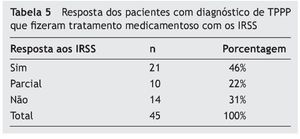
Quando avaliada a resposta ao tratamento medicamentoso com os IRSS, os resultados podem ser observados na tabela 5. Dos 45 pacientes medicados, 46% responderam satisfatoriamente à medicação, 22% apresentaram resposta parcial e 31% não obtiveram benefícios.
Discussão
A TPPP é um diagnóstico relativamente novo e envolve as vias vestíbulo-talâmicas, responsáveis pela consciência do movimento corporal.23,24 A predisposição à sensibilidade das estruturas envolvidas nas conexões entre as vias vestíbulotalâmicas e os circuitos responsáveis pela ansiedade e medo determinam o desencadeamento dos sintomas apresentados. É uma doença de interface entre a otoneurologia e a psiquiatria e o doente apresenta reflexos vestibulares normais, embora mantenha um padrão vigilante de controle postural. Trata-se de uma condição altamente angustiante para o doente que procura vários médicos e realiza diversos exames, sem encontrar respostas para seus sintomas.
A idade média do grupo estudado não difere dos dados recentes da literatura.25 Em nossa amostra a idade média não diferiu entre os gêneros, mas compreendeu maior quantidade de mulheres em relação aos homens na proporção de 5,7 por 1. Levantamento populacional recente na cidade de São Paulo comprova a elevada prevalência de tontura no sexo feminino, na razão de 1,67/1, especialmente na faixa etária entre 46 e 55 anos.26 A maior prevalência sexo feminino é atribuída à variação hormonal. É interessante notar que é nessa faixa etária, entre a quarta e quinta décadas de vida, que ocorre o climatério feminino, com picos de migrânea.27,28 Staab e Ruckenstein também comprovaram a dominância feminina, na razão de 2:1.29 Devido à maior prevalência de TPPP em mulheres, inicialmente, o ambulatório era apenas feminino. Acreditamos que o índice mais elevado de mulheres em relação aos dados de literatura ocorra em razão deste ambulatório específico ter admitido apenas mulheres no início de seu funcionamento, por razões institucionais.
Segundo as descrições de Staab,9 a TPPP pode ser dividida em três tipos: interativa, otogênica ou psicogênica. Em nossa amostra encontramos 60,5% de TPPP interativa, 24,7% de otogênica e apenas 14,8% de psicogênica. Esses dados sugerem que aproximadamente 75% (60,5 + 14,8) dos pacientes atendidos já apresentavam perfil tipicamente ansioso antes de desenvolver os sintomas. Staab e Ruckenstein também documentaram alta prevalência dos distúrbios de ansiedade em 60% dos pacientes com TPPP.29 A síndrome do pânico predominou nos pacientes que apresentaram a forma psicogênica, enquanto que a ansiedade generalizada foi mais comum na TPPP interativa, e os sintomas ansiosos leves foram mais comuns na forma otogênica.29 Essas observações nos permitem entender a necessidade de suporte psiquiátrico para esses doentes. A parceria entre a otoneurologia e a psiquiatria torna-se fundamental para uma boa condução dos pacientes que apresentam transmissão neural anômala das conexões entre as vias vestibulares e os circuitos de alerta e medo.
Com relação aos gatilhos que desencadeiam a crise de TPPP, encontramos os estímulos visuais em 74% dos indivíduos, que englobam os 26% de sujeitos que referem apresentar sintomas em multidões. Esses pacientes parecem apresentar dependência visual e tendência a confiar mais nas pistas visuais do que nas aferências vestibulares e somatossensoriais para a manutenção da postura. Por motivos ainda desconhecidos, os pacientes ansiosos frequentemente desenvolvem dependência visual.12 O segundo gatilho em ordem de frequência são os movimentos corporais, conforme descrito pela literatura. O alto nível de ansiedade vivido por esses doentes leva a uma elevada tensão muscular e rigidez cervical para evitar os movimentos que provocam as sensações desconfortáveis de instabilidade e medo.30 Desse ponto de vista, é fácil entender a alta prevalência de síndrome cervical (21%) e a cervicalgia como gatilho de sintomas. Um fato interessante é a privação de sono funcionar como gatilho dos sintomas de TPPP em 38% dos casos, ao lado do estresse em 25% deles. O estresse funciona como gatilho por sensibilizar as vias neurais responsáveis pelas reações de alerta. Como comentado anteriormente, a TPPP acomete principalmente mulheres entre a quarta e quinta décadas de vida, época do climatério e pico de incidência de migrânea. Os principais gatilhos da TPPP são exatamente os mesmos das crises de migrânea: conflito visual, movimentos cefálicos, estresse e privação de sono.27,28 A similaridade de sintomas nos faz imaginar se não haveria uma interdependência entre a TPPP, migrânea e disfunção metabólico-hormonal. De fato, as três comorbidades mais frequentes nos pacientes com TPPP são a dislipidemia (31%), a migrânea (26%) e os distúrbios metabólicos do açúcar (22%). Em relação aos dados de literatura, Staab e Ruckenstein descrevem uma prevalência de 16,5% de migrânea em pacientes com TPPP.29
A média de pontuação com respeito ao DHI dos pacientes deste estudo (52,66 ± 21,74) não difere da literatura recente (59,8 ± 19,3).24 Observamos que os pacientes com TPPP apresentam pontuação mais elevada em relação ao grupo controle (p = 0,008). Esse dado nos permite dizer que, em relação aos pacientes do grupo controle, os sintomas apresentados comprometem a autopercepção do equilíbrio corporal e interferem na qualidade de vida desses doentes.31
Nas questões relativas ao STAI, não há diferença significante entre os grupos na versão STAI-E, que reproduz o estado de ansiedade no momento da consulta (p = 0,36). No entanto, quando avaliamos o STAI-T, observamos que o grupo de TPPP apresenta diferença significante em relação aos controles (p = 0,0008). Gorestein e Andrade20 classificam como STAI < 33 como baixo, entre 33 - 49 moderado e alto quando apresenta valores > 49; Eagger et al.32 descrevem um valor de STAI-estado de 43,5 (± 8,9) e de STAI-traço 40,4 (± 9,7), sem diferença entre sintomáticos e assintomáticos. Em nosso estudo, os questionários do STAI pontuaram em 38,66 (± 11,8) para o STAI-estado e de 52 (± 10,19) para o traço, com diferença estatisticamente significante em relação aos controles só na escala de STAI-T. Sendo assim, nossa amostra apresentou média de STAI com escores altos em ambos os questionários, mas principalmente no traço. Inferimos que os pacientes de TPPP não se apresentavam particularmente ansiosos durante a consulta, mas apresentavam a ansiedade como traço característico de sua personalidade. O padrão ansioso afeta a avaliação dos desafios posturais e o indivíduo assume estratégias de controle de alto risco para movimentos de baixa demanda, alterando sua marcha e postura por conta da hipervigilância. Quanto maior o traço de ansiedade, maior é o receio dos desafios posturais e estratégias corretivas exageradas.14
A escala de Beck retrata o grau de depressão no paciente avaliado. É considerado normal o sujeito que atinge até 15 pontos na escala, e disfórico (que apresenta rebaixamento do nível de humor, mas não depressão) aquele que atinge entre 16 e 20 pontos. Observamos em nossa amostra que houve diferença significante entre o grupo de TPPP e o grupo controle (p = 0,0005). A média do grupo TPPP (14,57 ± 8,14) caracteriza a maioria dos sujeitos como normais, mas o elevado desvio-padrão da amostra demonstra que há maior tendência ao humor deprimido nos doentes em relação aos controles.20
Com relação ao HADS, nossos resultados mimetizam a literatura. Staab e colaboradores encontraram para o HADS-A uma média de 10,9 (±) 3, e para o HADS-D 8,1 (±) 4,4.25
Nossa amostra obteve média de 12,57 ± 3,32 (normal < 8) para o HADS-A e 7,71 ± 4,42 (normal < 8) para o HADS-D. Ambas as respostas diferem de forma expressiva do grupo controle (p = 0,0001 e p = 0,0007, respectivamente), demonstrando que os pacientes de TPPP apresentam alterações no âmbito da ansiedade e depressão em relação à população assintomática. Esses índices, no entanto, não caracterizam os sujeitos com TPPP como depressivos, uma vez que a pontuação para depressão está limítrofe. No entanto, o HADS-A é mais elevado, estando pouco acima do limite aceito para normalidade, mais uma vez caracterizando esses pacientes como ansiosos.
Segundo a literatura, a resposta aos IRSS gira em torno de 70 a 75%.14,33 Nossos dados não diferem dos relatos publicados e o tratamento apresenta resultados satisfatórios em 46% dos doentes, com resultados parciais em 22% deles. A somatória das respostas positivas atinge 68%, espectro esperado para a população de pacientes portadores de TPPP.
Finalizando, nossa experiência com doentes de TPPP apresenta características muito próximas dos relatos de literatura internacional e traz à luz vários aspectos ainda pouco conhecidos do otorrinolaringologista. Por integrarem um grupo de doentes somatoformes, a associação entre a avaliação somática e psíquica é fundamental para a maior resolutividade dos sintomas apresentados.
Conclusão
A tontura postural-perceptual persistente é uma disfunção gerada por interações somatopsíquicas que acomete mais mulheres na faixa etária do climatério, sendo alta a associação com os distúrbios metabólicos e a migrânea. Os principais gatilhos da TPPP são conflito visual, movimentos cefálicos, estresse e privação de sono. Os questionários auxiliam na identificação da predisposição à doença. A terapia adequada confere à TPPP um bom prognóstico, com melhora de quase 70% dos pacientes.
Financiamento
Este estudo foi conduzido pela Fundação de Amparo à Pesquisa do Estado de São Paulo (FAPESP).
Conflitos de interesse
Os autores declaram não haver conflitos de interesse.
Recebido em 17 de janeiro de 2014;
aceito em 24 de maio de 2014
DOI se refere ao artigo: http://dx.doi.org/10.1016/j.bjorl.2014.08.012
☆ Como citar este artigo: Bittar RS, Söhsten Lins EM. Clinical characteristics of patients with persistent postural-perceptual dizziness. Braz J Otorhinolaryngol. 2015;81:276-82.
☆☆ Instituição: Hospital das Clínicas, Universidade de São Paulo, Cerqueira César, São Paulo, SP, Brasil.
* Autor para correspondência.
E-mail: elianesohsten@gmail.com (E.M.D. von Söhsten Lins).