A parede posterior da faringe é o subsítio mais raro para carcinomas hipofaríngeos. Devido à sua raridade, há poucos estudos publicados na literatura especificamente sobre o carcinoma da parede posterior da faringe.
ObjetivoRelatar nossos resultados funcionais em pacientes com carcinoma da parede posterior da hipofaringe após tratamento cirúrgico por ressecção via faringotomia lateral ou infra‐hióidea, com preservação da laringe e reconstrução com retalho livre radial do antebraço.
MétodoO estudo incluiu 10 pacientes submetidos à cirurgia para carcinoma da parede posterior da hipofaringe por 6 anos. A morbidade pós‐operatória associada foi investigada e os resultados funcionais foram analisados.
ResultadosNove pacientes apresentaram lesões T3 e um paciente apresentou lesão T2. A via preferida para acessar a hipofaringe foi a faringotomia lateral em 5 pacientes e a faringotomia lateral combinada com a faringotomia infra‐hióidea em 5 pacientes com extensão superior até a orofaringe. Os defeitos faríngeos foram reconstruídos com sucesso com retalhos livres radiais do antebraço. Quatro pacientes receberam apenas radioterapia adjuvante e 4 pacientes com doença cervical N2b e N2c receberam quimiorradioterapia adjuvante. A duração média da hospitalização foi de 15,6 dias (variação de 10 a 21 dias). Todos os pacientes retornaram à ingestão oral em um tempo médio de 74 dias (variação de 15 a 180). A decanulação foi possível para todos os pacientes e o tempo médio foi de 90 dias (variação de 21 a 300 dias). A duração média do seguimento foi de 38,3 meses (10 a 71 meses) e 8 pacientes sobreviveram. Um paciente foi a óbito devido a recorrência regional nos linfonodos retrofaríngeos e outro devido a metástase sistêmica.
ConclusãoA cirurgia primária ainda é uma modalidade de tratamento muito eficaz para o carcinoma da parede posterior da hipofaringe e não compromete de forma permanente as funções de deglutição e da laringe se a reconstrução faríngea for feita com retalho livre.
O carcinoma espinocelular da hipofaringe representa apenas 3% a 5% de todos os carcinomas espinocelulares da cabeça e pescoço,1,2 e a parede faríngea posterior é o subsítio mais raro para carcinomas hipofaríngeos.3 Devido a sua raridade, existem poucos estudos publicados na literatura especificamente sobre carcinoma da parede posterior da hipofaringe (CPPH). A cirurgia primária e a radioterapia (RT) pós‐operatória continuam a ser ferramentas importantes no tratamento da CPPH, mas a morbidade pós‐operatória e os desafios reconstrutivos do defeito cirúrgico, que impactam a deglutição, a fala e a respiração, têm uma influência importante na escolha da abordagem terapêutica. Neste estudo, objetivamos relatar nossa experiência cirúrgica no tratamento de tumores avançados por ressecção via faringotomia lateral ou infra‐hióidea com preservação laríngea e reconstrução do defeito faríngeo com retalhos livres radiais do antebraço e também revisamos a literatura para verificar as tendências atuais sobre o tratamento desses tumores.
MétodoOs prontuários médicos e os relatórios histopatológicos dos pacientes submetidos à faringectomia parcial com preservação da laringe para tratamento de carcinoma espinocelular da parede posterior da hipofaringe, em um hospital universitário terciário entre janeiro de 2013 e outubro de 2018, foram revisados retrospectivamente. Todos os pacientes foram avaliados pela equipe de tumores, composta por oncologistas de radiação, médicos oncologistas, cirurgiões de cabeça e pescoço e um radiologista. Os pacientes foram informados sobre os protocolos de quimiorradioterapia (QRT) como modalidade opcional de tratamento e a decisão do tratamento cirúrgico levou em conta as preferências do paciente.
Os tumores dos pacientes foram estadiados de acordo com as diretrizes de estadiamento do American Joint Committee on Cancer (AJCC) de 2010.4 As imagens pré‐operatórias por RM com contraste foram obtidas para avaliar a invasão do tumor em estruturas adjacentes, como a laringe e a fáscia pré‐vertebral, e doença cervical. As seções sagitais foram úteis na avaliação da extensão vertical do tumor, o que é fundamental na escolha da abordagem cirúrgica. A PET‐CT foi feita rotineiramente para avaliar as metástases regionais e distantes. Pacientes com boa saúde, sem envolvimento da fáscia pré‐vertebral, estruturas laríngeas, ápice do seio piriforme ou área pós‐cricoide e sem metástase à distância foram selecionados para a cirurgia. Os pacientes incluídos no estudo não haviam recebido RT ou tratamento cirúrgico prévio para outro câncer de cabeça e pescoço e todos foram operados pela mesma equipe cirúrgica.
Os parâmetros revisados retrospectivamente foram: tempo de remoção da sonda nasogástrica (SNG)/sonda de gastrostomia, tempo de decanulação, morbidades do local doador e receptor, tempo de hospitalização e complicações pós‐operatórias. Todos os pacientes, exceto 2 que foram a óbito antes do estudo, também foram solicitados a preencher a ferramenta de avaliação alimentar (EAT‐10, Eating Assessment Tool) (tabela 1) e a escala funcional de ingestão oral (FOIS, Functional Oral Intake Scale) (tabela 2) para avaliação da deglutição5 no momento da última visita de seguimento. No EAT‐10, pede‐se aos pacientes que respondam a 10 perguntas, pontua‐se para cada pergunta entre 0–4 (0: nenhum problema, 4: problema grave) e a pontuação total é a soma de todos os escores. Na escala FOIS, os pacientes são solicitados a pontuar sua qualidade de deglutição, escolhen a afirmação mais apropriada na escala, numerada entre 1 e 7.
Escala funcional de ingestão oral (FOIS – Functional Oral Intake Scale)
| Escala funcional de ingestão oral | Níveis |
|---|---|
| Sem ingestão oral. | 1 |
| Tubo‐dependente com ingestão oral mínima/inconsistente. | 2 |
| Suplementos pelo tubo com ingestão oral consistente. | 3 |
| Ingestão oral total com consistência única. | 4 |
| Ingestão oral total com múltiplas consistências que requerem preparação especial. | 5 |
| Ingestão oral total sem preparação especial, mas deve evitar alimentos específicos ou itens líquidos. | 6 |
| Ingestão oral total sem restrições. | 7 |
Níveis 1 a 3: tubo‐dependente; Níveis 4 a 7: ingestão oral total.
Ferramenta de avaliação alimentar (EAT, Eating Assessment Tool –10)
| Circule a resposta apropriada | 0=Sem problema | |||
|---|---|---|---|---|
| 4=Problema grave | ||||
| 1. Meu problema de deglutição me fez perder peso. | 1 | 2 | 3 | 4 |
| 2. Meu problema de deglutição interfere na minha capacidade de sair para fazer as refeições. | 1 | 2 | 3 | 4 |
| 3. A ingestão de líquidos requer um esforço extra. | 1 | 2 | 3 | 4 |
| 4. A ingestão de sólidos requer um esforço extra. | 1 | 2 | 3 | 4 |
| 5. A ingestão de pílulas requer um esforço extra. | 1 | 2 | 3 | 4 |
| 6. O ato de deglutir é doloroso. | 1 | 2 | 3 | 4 |
| 7. O prazer de comer é afetado pela minha deglutição. | 1 | 2 | 3 | 4 |
| 8. Quando engulo comida, ela gruda na minha garganta. | 1 | 2 | 3 | 4 |
| 9. Eu tusso quando como. | 1 | 2 | 3 | 4 |
| 10. O ato de deglutir é estressante. | 1 | 2 | 3 | 4 |
| Escore total do EAT‐10= | ||||
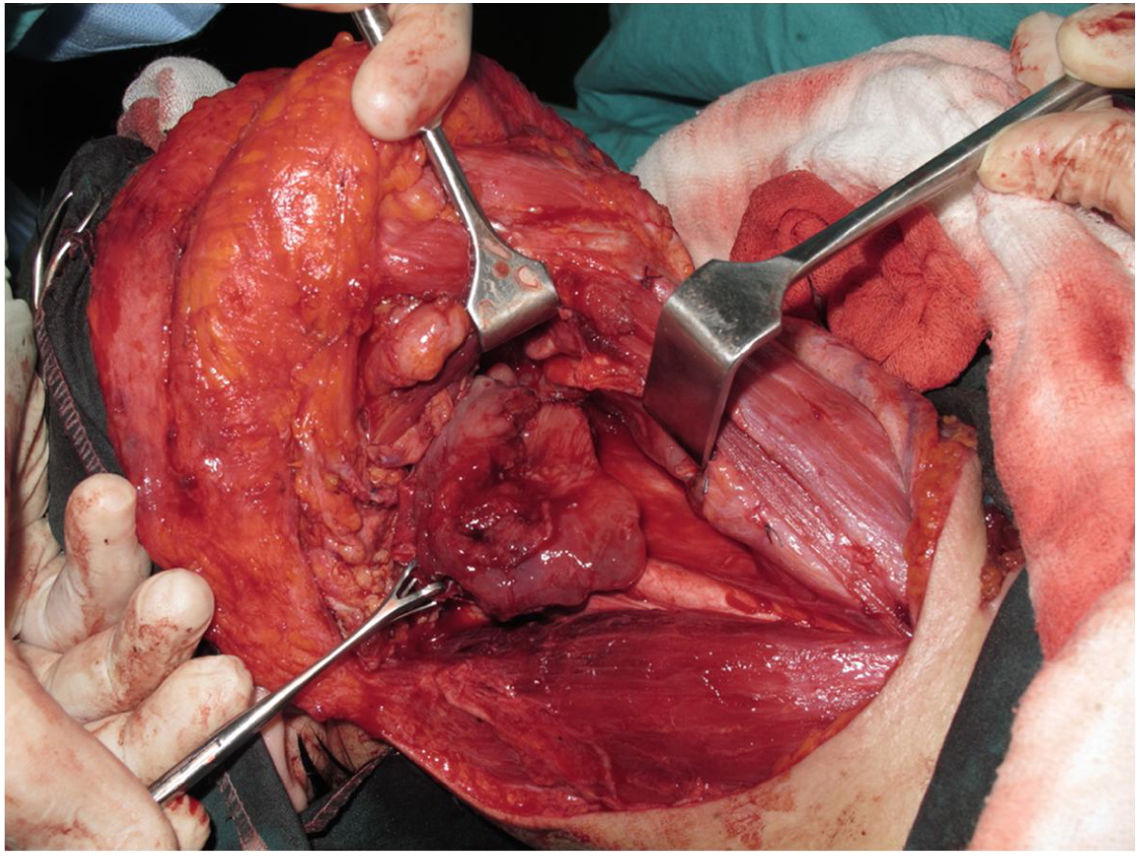
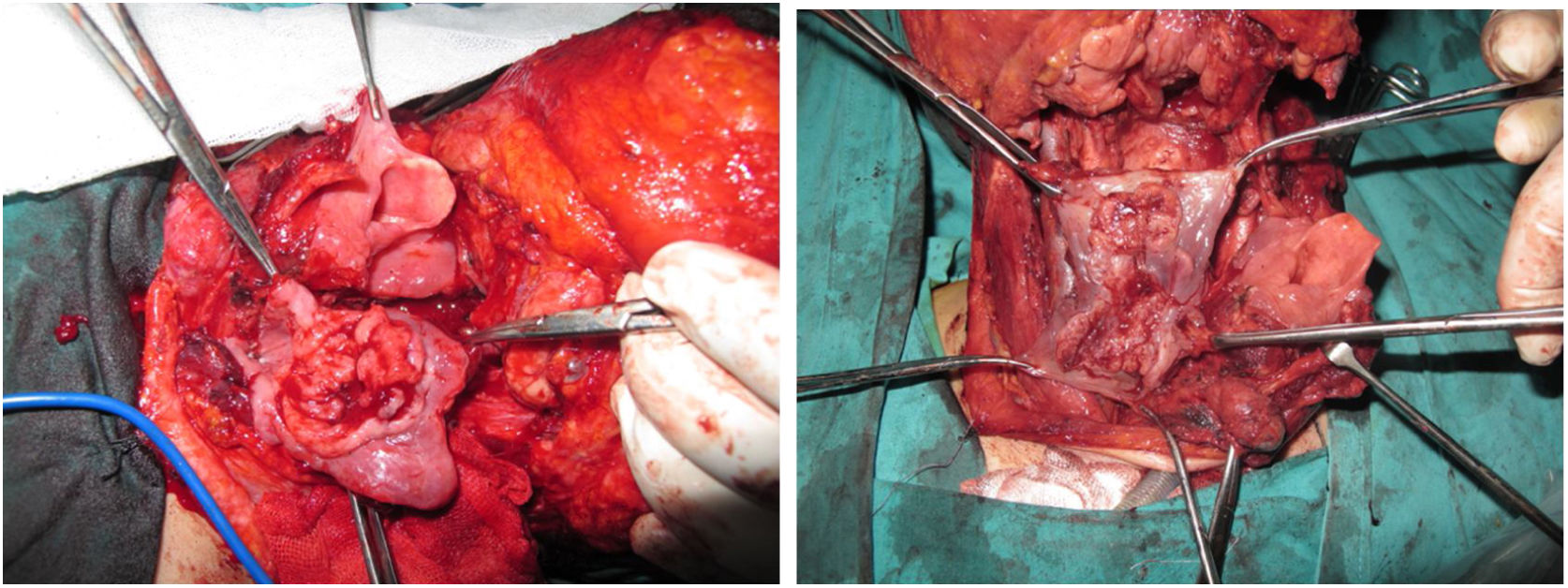
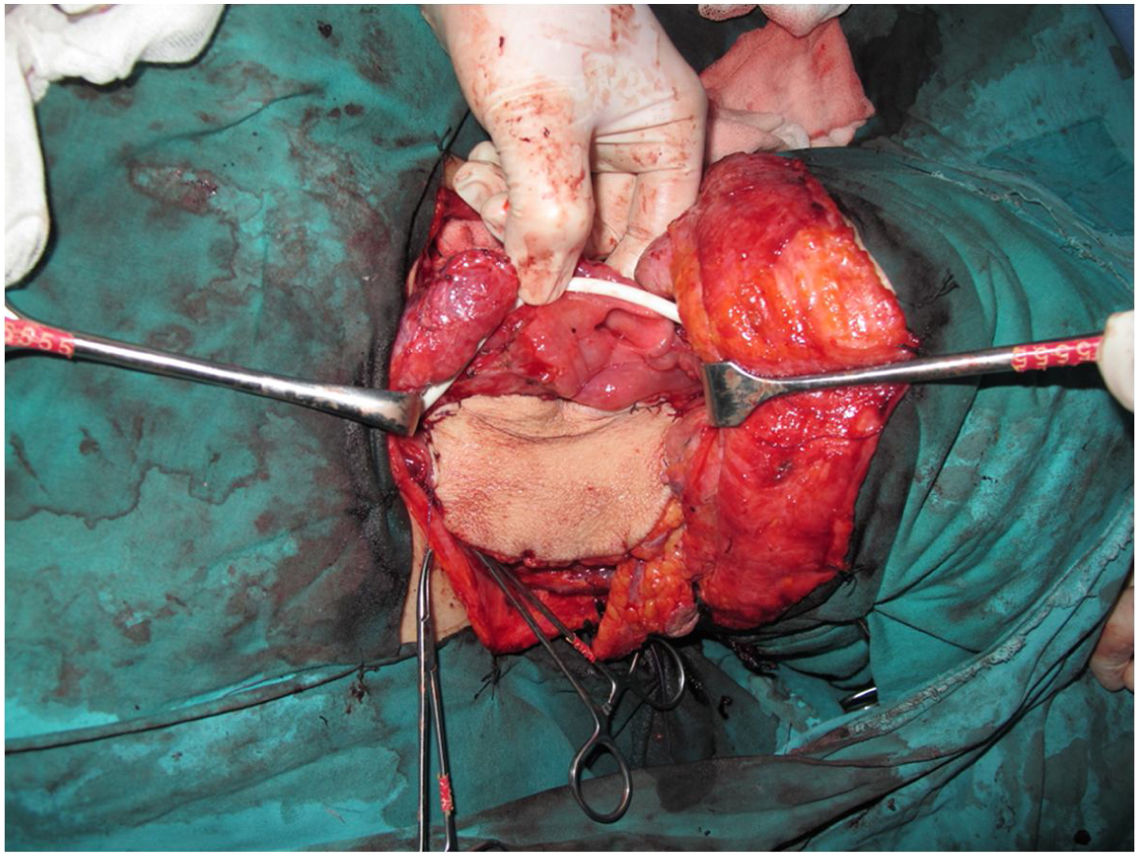
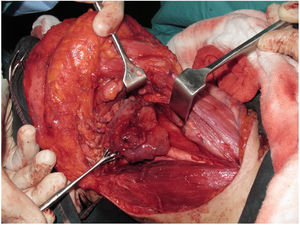
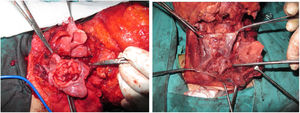
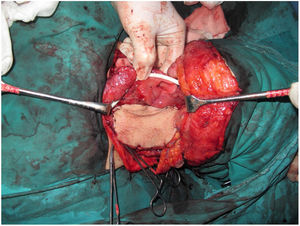
A traqueostomia é feita rotineiramente no início da cirurgia. A fáscia pré‐vertebral é explorada e controlada para o envolvimento pelo tumor e, em seguida, as dissecções cervicais bilaterais são concluídas antes do início da faringectomia. O músculo constritor inferior é dividido a partir da cartilagem tireoide no lado onde o tumor está, longe do seio piriforme (SP), e o SP é dissecado de forma romba da cartilagem tireoidiana. Após a palpação do tumor do lado de fora do SP, a faringotomia é feita através da parede lateral do SP e a incisão é estendida em direção ao esôfago para melhorar a exposição. Então, a laringe é retraída anteriormente (fig. 1). Uma vez determinadas as bordas cirúrgicas, são feitas incisões faríngeas superiores e inferiores e o tumor é removido em bloco, dissecando‐o do SP contralateral como etapa final. No caso de extensão orofaríngea do tumor, a faringotomia lateral pode não ser suficiente para a exposição da margem superior e pode ser combinada com uma faringotomia infra‐hióidea (fig. 2 a – b), que proporciona maior exposição e inserção mais fácil do retalho, mas tem a desvantagem de precisar sacrificar o pedículo laríngeo superior. Caso a faringotomia infra‐hióidea seja feita, o nervo laríngeo superior do lado contralateral deve ser preservado meticulosamente. Após a ablação do tumor, secções congeladas das bordas da mucosa são obtidas e uma vez que que se assegure que as bordas cirúrgicas estejam livres, um retalho livre radial do antebraço é colhido, com dimensões de acordo com o local da ressecção (fig. 3). Além disso, um retalho monitor externo, vascularizado pelo mesmo pedículo, é colhido para ser suturado à pele do pescoço.
ResultadosDos 11 pacientes, um foi excluído do estudo devido ao curto tempo de seguimento. Dos 10 pacientes restantes, 6 eram do sexo feminino e 4 do masculino, de 37 a 68 anos (média de 54,6±9,85 anos). O tempo médio de seguimento foi de 40,5 meses (variação de 14±75 meses; DP±22,72 meses).
Em 5 pacientes, a borda superior do tumor se estendia acima do nível do hioide, envolve a parede posterior da orofaringe e em um paciente o seio piriforme unilateral também estava envolvido. Nove pacientes apresentaram estágio T3 em relação às dimensões do tumor e um paciente apresentou tumor estágio T2. A maneira preferida de acessar a hipofaringe foi a faringotomia lateral em 5 pacientes e a faringotomia lateral combinada com a faringotomia infra‐hióidea em 5 pacientes com extensão orofaríngea. Em todos os pacientes, exceto dois, foi feito esvaziamento cervical seletivo posterolateral bilateral, inclusive os níveis II – V; em 2 pacientes, foi feito o esvaziamento cervical radical unilateral modificado do tipo 1 de um lado, devido aos sinais radiológicos e clínicos da extensão extranodal de metástase linfonodal.
As bordas cirúrgicas estavam livres de tumor em todas as amostras. As doenças cervicais foram 4pN0, 1pN1, 1N2a, 2pN2b, 2pN2c e, exceto por 2 pacientes com doença T3N0 e T3N1 que rejeitaram a RT, todos receberam terapia adjuvante; 3 pacientes com pT3N0 e um paciente com doença pT3N2a receberam RT adjuvante isoladamente e os outros 4 pacientes com doença cervical avançada receberam QRT adjuvante.
Em relação às complicações pós‐operatórias, não houve complicação com alta morbidade. Dois pacientes retornaram à sala de cirurgia devido a hematoma pós‐operatório cervical no segundo dia de pós‐operatório, que foi controlado sem comprometimento do pedículo do retalho. Em 2 pacientes, ocorreu necrose parcial do enxerto de pele no local doador. Todos os retalhos livres radiais do antebraço sobreviveram com sucesso e não houve ocorrência de fístula salivar ou estenose faríngea em nenhum dos pacientes.
Resultados oncológicosDos 10 pacientes, 2 faleceram devido à doença. Um desses dois pacientes apresentou doença T3N0 e também recebeu RT adjuvante, mas desenvolveu recorrência regional nos linfonodos retrofaríngeos bilateralmente e foi a óbito 18 meses após a cirurgia. O outro paciente apresentou doença T3N2c e recebeu QRT adjuvante, mas faleceu devido a extensas metástases pulmonares e outras sistêmicas nos 25 meses seguintes à cirurgia. Não houve recorrência local. Os dados clínicos detalhados dos pacientes são apresentados na tabela 3.
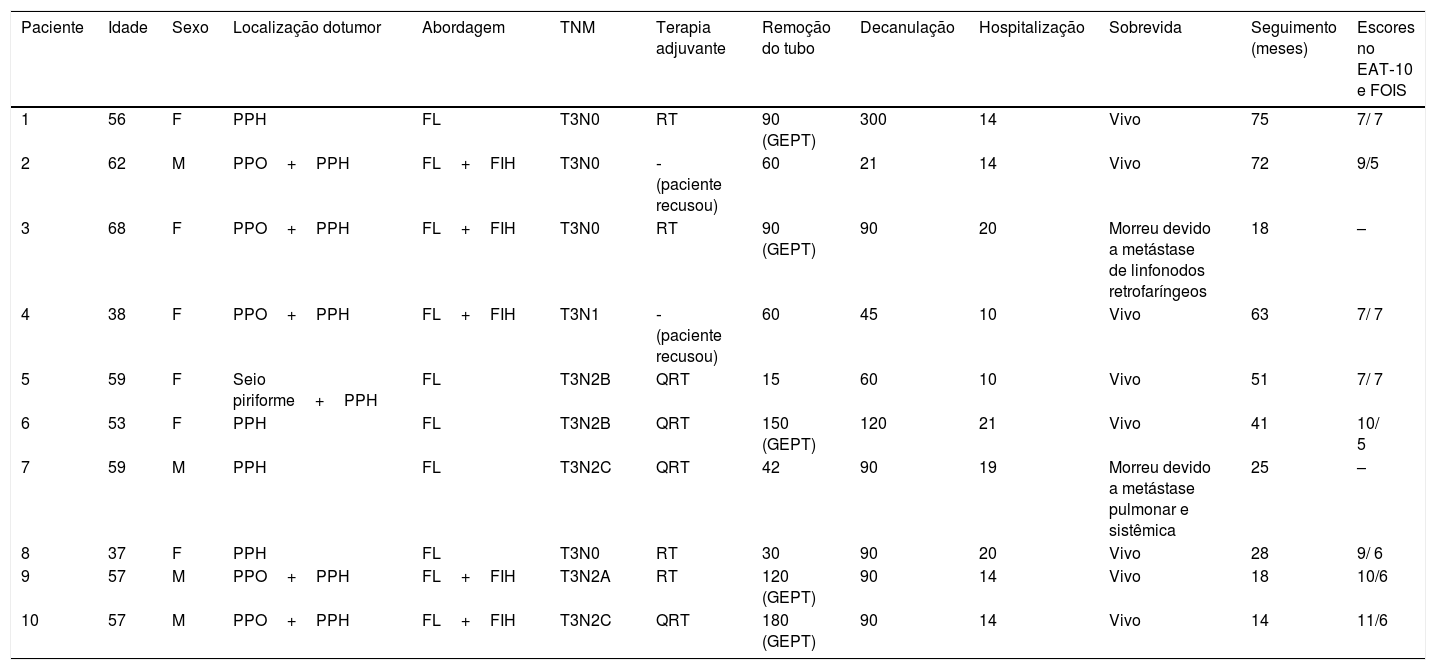
Resumo da doença de cada paciente, tratamento e status de sobrevida
| Paciente | Idade | Sexo | Localização dotumor | Abordagem | TNM | Terapia adjuvante | Remoção do tubo | Decanulação | Hospitalização | Sobrevida | Seguimento (meses) | Escores no EAT‐10 e FOIS |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 56 | F | PPH | FL | T3N0 | RT | 90 (GEPT) | 300 | 14 | Vivo | 75 | 7/ 7 |
| 2 | 62 | M | PPO+PPH | FL+FIH | T3N0 | ‐ (paciente recusou) | 60 | 21 | 14 | Vivo | 72 | 9/5 |
| 3 | 68 | F | PPO+PPH | FL+FIH | T3N0 | RT | 90 (GEPT) | 90 | 20 | Morreu devido a metástase de linfonodos retrofaríngeos | 18 | – |
| 4 | 38 | F | PPO+PPH | FL+FIH | T3N1 | ‐(paciente recusou) | 60 | 45 | 10 | Vivo | 63 | 7/ 7 |
| 5 | 59 | F | Seio piriforme+PPH | FL | T3N2B | QRT | 15 | 60 | 10 | Vivo | 51 | 7/ 7 |
| 6 | 53 | F | PPH | FL | T3N2B | QRT | 150 (GEPT) | 120 | 21 | Vivo | 41 | 10/ 5 |
| 7 | 59 | M | PPH | FL | T3N2C | QRT | 42 | 90 | 19 | Morreu devido a metástase pulmonar e sistêmica | 25 | – |
| 8 | 37 | F | PPH | FL | T3N0 | RT | 30 | 90 | 20 | Vivo | 28 | 9/ 6 |
| 9 | 57 | M | PPO+PPH | FL+FIH | T3N2A | RT | 120 (GEPT) | 90 | 14 | Vivo | 18 | 10/6 |
| 10 | 57 | M | PPO+PPH | FL+FIH | T3N2C | QRT | 180 (GEPT) | 90 | 14 | Vivo | 14 | 11/6 |
PPH, parede posterior da hipofaringe; PPO, parede posterior da orofaringe; FL, faringotomia lateral; FIH, faringotomia por via infra‐hióidea; GEPT, gastrostomia endoscópica percutânea temporária; EAT‐10, ferramenta de avaliação da alimentação (Eating Assessment Tool); FOIS, escala funcional de ingestão oral (Functional oral intake scale).
A traqueostomia foi feita rotineiramente no início da cirurgia. Todos os pacientes foram decanulados em um tempo médio de decanulação de 90 dias (variação de 21 a 300 dias). Os menores tempos de decanulação (21 e 45 dias) foram os de dois pacientes que não receberam RT. Todos os outros pacientes foram decanulados de acordo com a resolução do edema local após o término da RT. O tempo de ingestão oral foi determinado como o tempo de remoção do tubo de gastrostomia ou o tempo de remoção da SNG. Cinco pacientes que não conseguiram retornar à ingestão oral em 2 meses foram submetidos à gastrostomia endoscópica percutânea, as quais foram todas fechadas posteriormente. Todos os pacientes retornaram à ingestão oral em um tempo médio de 75 dias (intervalo de 15 a 180 dias). A duração média da hospitalização foi de 15,6 dias (variação de 10 a 21 dias, DP=4,11). O escore médio no EAT‐10 foi de 8,75 (variação de 7 a 11, DP=1,58). Em relação aos resultados da FOIS, dois pacientes obtiveram um escore de deglutição igual a 5; três pacientes, escore de 6; e três pacientes escore de 7 (tabela 1).
DiscussãoO carcinoma hipofaríngeo tem um prognóstico muito ruim em comparação com outros tumores de cabeça e pescoço devido ao estágio avançado da doença no momento do diagnóstico e às altas taxas de metástases regionais e distantes durante o seguimento.6 A parede posterior da faringe (PPF) é o subsítio menos frequente para ocorrência de carcinoma hipofaríngeo, o seio piriforme é o mais frequente e a região pós‐cricoide o segundo.3 Devido à raridade da doença, não há um tratamento padrão estabelecido por estudos prospectivos randomizados que possam comparar a superioridade de diferentes modalidades terapêuticas. A maioria dos pacientes recebe QRT como modalidade de tratamento primário ou terapia adjuvante. A parede posterior da faringe não é um subsítio estabelecido para o carcinoma epidermoide positivo para p16, de modo que a cirurgia ainda tem um papel importante como tratamento primário.6 Na literatura, a incidência de positividade para p16 na parede posterior da orofaringe está entre 0% e 19% em diferentes estudos.7,8 Os tumores positivos para p16 são originários do epitélio reticular do tecido linfoide do anel de Waldeyer, que é a razão para sua alta incidência na região tonsilar e base da língua. Além disso, diferentemente do câncer de orofaringe, não há associação entre a positividade para p16 e melhores resultados de sobrevida no câncer de hipofaringe.9,10 Consequentemente, a estratégia de tratamento é determinada pela experiência dos médicos e as preferências dos pacientes. Embora o prognóstico seja ruim, o objetivo do tratamento deve ser proporcionar a mais alta qualidade de vida possível e obter o controle da doença. Portanto, a preservação da laringe com uma funcionalidade intacta é uma questão importante ao planejar o tratamento.
Nas últimas duas décadas, tem havido uma tendência crescente em relação à QRT para o tratamento de câncer de laringe e hipofaringe6,11 e estudos retrospectivos mostraram que isso não levou a piores resultados de sobrevida para o câncer hipofaríngeo, diferentemente do câncer de laringe, que diminuiu significativamente.11,12 Foi relatado que os protocolos de QRT mostraram resultados semelhantes aos de cirurgia e radioterapia pós‐operatória para câncer de hipofaringe.13,14 Entretanto, Kuo et al. publicaram um estudo retrospectivo em 2014, que representa a tendência atual no tratamento do carcinoma hipofaríngeo nos EUA. Nesse estudo, a análise multivariada ajustada às características do paciente e do tumor demonstrou que os resultados da sobrevida ainda diferem com as modalidades de tratamento e a melhor taxa de sobrevida global de 5 anos foi obtida com cirurgia e radioterapia combinadas em 34,5% e os autores concluíram que esses achados sugerem vantagem na sobrevida com o tratamento combinado de cirurgia e radiação adjuvante.11 Além disso, em um estudo especificamente sobre carcinomas da parede posterior da faringe,15 De Felice et al. relataram que o controle local em 5 anos foi significativamente maior no grupo da cirurgia primária em comparação com a RT/QRT nas doenças T1‐T2 (96,7% vs. 55,8%) e T3‐T4 (73% vs. 52,7%). Um benefício significativo de sobrevida global (SG) por 5 anos foi obtido com o tratamento cirúrgico comparado à RT/TRC nas doenças T1 – T2 (63,8% vs. 39,7%), enquanto a SG nas doenças T3‐T4 não diferiu significativamente entre cirurgia e os braços RT/QRT (29,5% vs. 20,3%).
CPPH sem envolvimento das estruturas laríngeas no momento do diagnóstico são passíveis de tratamento cirúrgico com uma morbidade pós‐operatória aceitável, uma vez que a laringe pode ser preservada com boa funcionalidade. Há três preocupações principais que devem ser tratadas pelo cirurgião: abordagem do tumor com preservação da laringe, ressecção do tumor com margens seguras e, finalmente, manutenção das funções da laringe e hipofaringe, que frequentemente requer reconstrução. As abordagens cirúrgicas incluem abordagem aberta com faringotomia lateral isolada ou combinada com faringotomia horizontal infra‐hióidea, como preferida em nossa série ou faringotomia supra‐hióidea;16 e procedimentos transorais, com microcirurgia transoral a laser (MTL)17 ou com cirurgia robótica transoral (TORS, do inglês transoral robotic surgery).18 Quando a abordagem aberta é preferida, o local da faringotomia é determinado, depende da extensão do tumor. A faringotomia infra‐hióidea isolada não fornece exposição até o nível da cricoide; portanto, a faringotomia lateral foi a nossa abordagem preferida. Se a faringotomia lateral não for suficiente para atingir as margens superiores do tumor, a incisão pode ser estendida superiormente ao nível do hioide. Outra incisão separada pode ser feita ao nível supra‐hióideo, mas não foi feita em qualquer dos pacientes deste estudo.
As abordagens transorais podem ter a vantagem de não necessitar de reconstrução e podem ser preferidas nos casos aplicáveis. Na série do grupo francês de cirurgia robótica de cabeça e pescoço,18 eles relataram 13 pacientes com tumores cT2‐T3 em um total de 23 pacientes (10 eram T1) e apenas um paciente foi submetido à reconstrução com retalho livre. Entretanto, eles também relataram 2 casos de espondilodiscite pós‐operatória, um dos quais foi a óbito por uma fratura vertebral que causou transecção da medula espinhal. Assim, eles recomendaram exclusivamente a reconstrução com retalho livre em pacientes com ressecção extensa ou história de RT anterior na região da cabeça e pescoço, a fim de evitar tais complicações. O uso de TORS para câncer de hipofaringe é relativamente novo nesse campo e deve ser considerado em pacientes com tumores pequenos e boa exposição da hipofaringe. O A MTL é uma modalidade de tratamento comprovadamente segura em pacientes com câncer de laringe com boa exposição laríngea e foi relatada como eficiente também em tumores da parede faríngea posterior por Canis17 et al. Entretanto, o uso da MTL para tumores hipofaríngeos apresenta algumas dificuldades, principalmente nos tumores de PPF. É fundamental obter margens cirúrgicas seguras distalmente no esôfago, o que é difícil de executar com MTL. Outra questão é a avaliação das margens cirúrgicas profundas.
Os tumores hipofaríngeos são frequentemente diagnosticados em estágio avançado, como mencionado acima. Quando o tratamento cirúrgico é planejado para esses pacientes, grandes ressecções são feitas, considera‐se o risco de extensão à submucosa e lesões salteadas (skip lesions). Na presença de tumor de PPF, a margem cirúrgica profunda é naturalmente a fáscia pré‐vertebral. Os pacientes da nossa série necessitaram de ressecção prolongada, resultou em um grande defeito faríngeo, que teve de ser reconstruído com um retalho livre. Em todos os casos, preferimos fazer a reconstrução com retalho livre radial de antebraço. Ele tem uma estrutura fina e flexível devido à sua estrutura fasciocutânea, que o torna ideal para corrigir o defeito faríngeo, além de proporcionar flexibilidade no tamanho do retalho, depende do tamanho do defeito. Retalhos pediculados como o retalho miocutâneo do peitoral maior são muito volumosos para serem colocados atrás da laringe, dificultam as funções laríngeas. Além disso, a deformidade cosmética e morbidade no local doador são menores com a transferência de tecido livre. Os retalhos pediculados podem ser uma opção secundária em caso de falha dos retalhos livres. O reparo com enxertos de espessura parcial não é considerado uma técnica confiável para defeitos tão grandes. A reconstrução com retalho de jejuno foi recomendada por Nakatsuka et al., ao afirmar que há menos problemas de deglutição com esse tipo de retalho.19 A necessidade da presença de um cirurgião geral à cirurgia e as morbidades abdominais no pós‐operatório são as principais desvantagens dessa técnica. Os retalhos pediculados locais, que podem ser colhidos do pescoço, como retalho supraclavicular ou da platisma, podem não ser grandes o suficiente e nenhum deles apresenta taxas de sucesso tão altas quanto um retalho livre radial do antebraço.
Apesar do pequeno número de pacientes, o resultado oncológico em relação à taxa de controle local foi bom. Deve‐se notar que a maioria desses pacientes recebeu tratamento combinado apenas com RT adjuvante (4 pacientes) ou com QRT adjuvante (4 pacientes). Por outro lado, podemos comentar que 6 dos 10 pacientes não receberam quimioterapia, o que aumenta significativamente a toxicidade nos protocolos primários de QRT. A escolha do tratamento cirúrgico primário fornece principalmente a vantagem de estadiamento preciso da doença, tanto clínica quanto anátomo‐patológica, e a determinação dos fatores prognósticos, que podem evitar a necessidade da TC.
Os autores preferem fazer a traqueostomia de rotina como precaução contra o comprometimento das vias aéreas no pós‐operatório, já que esses pacientes são propensos a apresentar edema de laringe. A traqueostomia é mantida até o fim da radioterapia, se o paciente for receber RT. Esse fato tem a desvantagem da presença de traqueostomia por mais tempo. Por outro lado, é obviamente mais seguro e tem a vantagem de diminuir o tempo de internação, pois os pacientes recebem alta do hospital com traqueostomia, o que proporciona menos preocupação com a aspiração. Em nosso estudo, o tempo de decanulação é maior do que nas séries publicadas anteriormente,19,20 mas não identificamos pneumonia por aspiração no período do pós‐operatório inicial ou tardio. O tempo até ingestão oral foi de 15 a 150 dias e todos os pacientes retomaram uma dieta regular. Ressecções grandes para tumores avançados da faringe afetam as funções da laringe no período pós‐operatório inicial, que se deteriora ainda mais durante a RT adjuvante. Além disso, acredita‐se que o edema do retalho no pós‐operatório e a formação de crostas na superfície da pele sejam a causa dos problemas de deglutição após a reconstrução com retalho livre radial do antebraço.19 Entretanto, os pacientes conseguem recuperar as funções da deglutição no momento em que o edema é resolvido e esse período depende muito da gravidade da toxicidade induzida pela RT. A gastrostomia prolongada foi relatada como significantemente associada à doença T3‐T4 no diagnóstico inicial de uma série, mas se verificou que não houve diferença significante entre o grupo de RT/QRT primária e o grupo de tratamento cirúrgico em relação à presença de gastrostomia ou traqueostomia depois de um ano.15 Em nossos pacientes, a função da deglutição foi recuperada em um tempo médio de 75 dias e a avaliação subjetiva da qualidade da deglutição através da ferramenta EAT‐10 e da escala FOIS foi satisfatória.
ConclusãoO tratamento cirúrgico primário em pacientes com tumores hipofaríngeos localizados na PPF ainda é uma boa opção e não compromete permanentemente a função da deglutição se a reconstrução faríngea for feita com retalho livre.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Başaran B, Ünsaler S. Carcinoma of the posterior wall of the hypopharynx: surgical treatment with larynx preservation. Braz J Otorhinolaryngol. 2022;88:174–80.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.