A vertigem posicional paroxística benigna (VPPB) é o distúrbio vestibular periférico mais comum, caracterizado por episódios transitórios de vertigem desencadeada por mudanças na posição da cabeça1. A teoria mais aceita para sua fisiopatologia é a liberação de otocônias da mácula do utrículo para os canais semicirculares (CSC). O CSC horizontal (CSCH) é responsável por 5% a 30% de todos os casos de VPPB.1,2 A VPPB‐CSCH pode ser confirmada com o teste Supine RollTest (SRT), onde o nistagmo posicional paroxístico com batimento no plano do canal afetado é evocado, com latência, fatigabilidade e geralmente durando menos de um minuto.3 Quando otólitos ou detritos livres estão suspensos no CSCH (canalitíase), um nistagmo com mudança de direção posicional (NMDP) geotrópico ou na porção mais inferior da orelha é observado. Por outro lado, quando essas partículas estão aderidas à cúpula (cupulolitíase), observa‐se um NMDP apogeotrópico (porção mais superior da orelha), com maior intensidade quando a cabeça é virada para o lado oposto à orelha afetada no SRT, com breve ou nenhuma latência e durando mais de um minuto.3,4
A VPPB‐CSCH é frequentemente uma doença limitada; entretanto, existem casos de VPPB‐CSCH atípica, como de cúpula pesada e leve, que apresentam características comuns: NMDP persistente sem latência ou fatigabilidade, sintomas que duram mais de um minuto e a presença de uma posição nula. 2 A posição nula é definida como a posição em que o nistagmo desaparece quando a cabeça é girada durante o SRT e pode ajudar a identificar o lado afetado na cupulopatia.2 Esses achados clínicos podem ser explicados por uma patogênese diferente da canalitíase ou cupulolitíase. Na cúpula pesada, essa estrutura tem densidade aumentada em comparação com a endolinfa, produzindo uma deflexão ampulofugal, com um NMDP apogeotrópico persistente.5 Em condições normais, os CSCs são independentes da gravidade, uma vez que a gravidade da cúpula e a da endolinfa são iguais, considerando que têm a mesma densidade.6 No entanto, quando a densidade da cúpula se torna mais leve ou mais pesada em comparação com a endolinfa, sua deflexão a torna sensível à gravidade.6 Alguns autores descrevem a cúpula pesada como sendo causada por endolinfa circundante mais leve; entretanto, a mudança na densidade da cúpula é o mecanismo atualmente aceito, onde os fragmentos dos otólitos a transformam em um órgão sensível à gravidade.6 Cúpulas leves e pesadas são diagnósticos desafiadores e sua identificação pode ser difícil na prática clínica.2 A maioria desses pacientes apresenta alta taxa de remissão espontânea sem tratamento estabelecido.7 Este relato tem como objetivo descrever o caso de uma paciente apresentando NMDP grave, persistente, e apogeotrópico do CSCH.
Descrição do casoPaciente do sexo feminino, 47 anos, na pré‐menopausa, sem comorbidades, compareceu ao ambulatório de otorrinolaringologia no dia 27 de julho de 2019, devido a quadro de vertigem episódica, desencadeada por mudança de posição da cabeça, na semana anterior. As crises de vertigem eram induzidas especificamente ao levantar‐se da cama, com duração de segundos a minutos, com tontura residual entre as crises. A crise de vertigem também se manifestava com náuseas e vômitos, mas sem sintomas audiológicos ou neurológicos. A paciente referiu quadro clínico semelhante dois anos antes; porém, nessa oportunidade, os sintomas foram autolimitados e ela não foi submetida a investigação posterior.
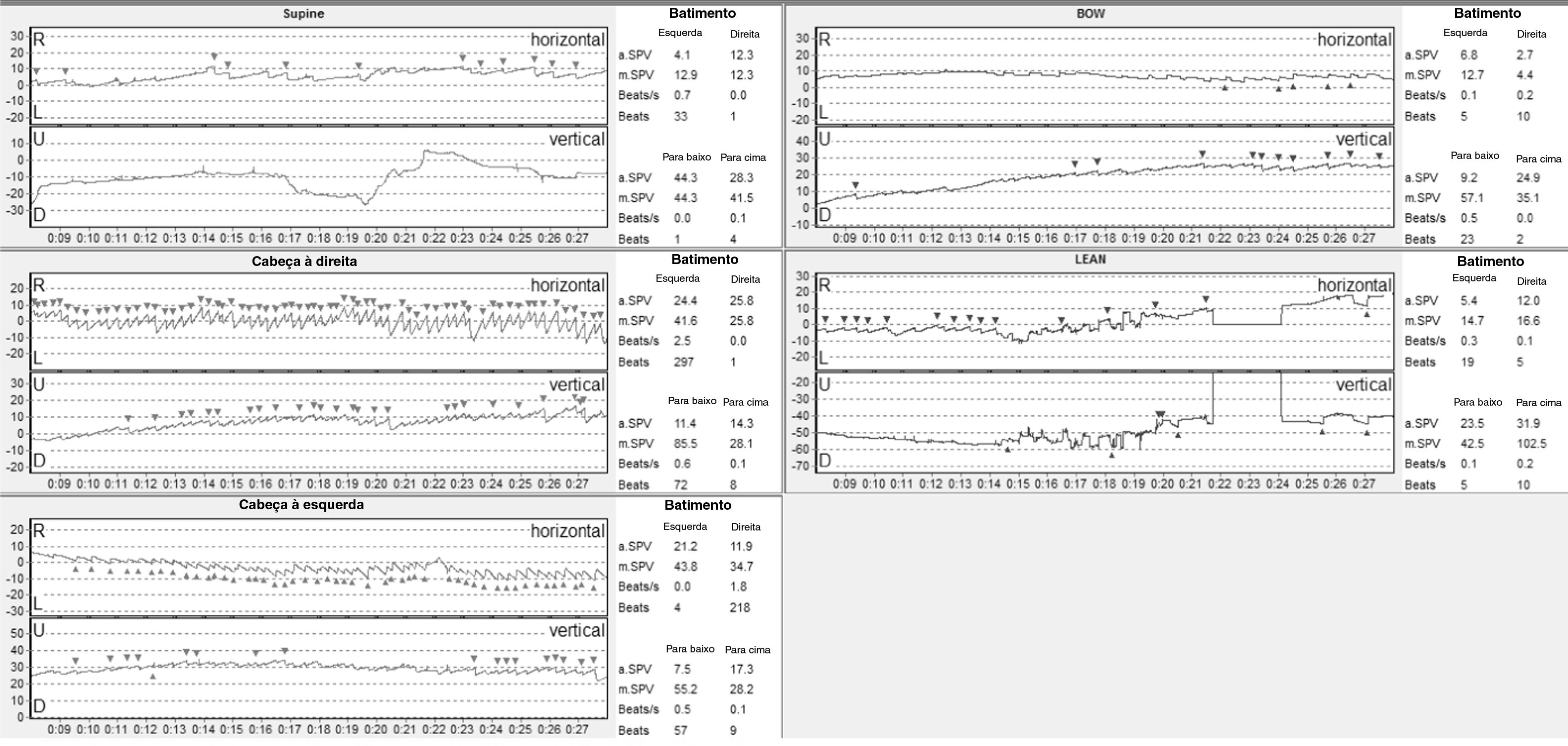
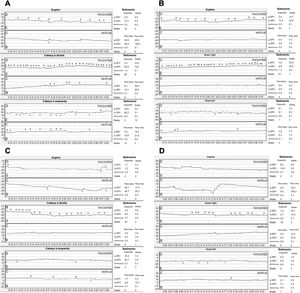
Durante o exame físico não havia nistagmo espontâneo. Um NMDP horizontal fatigável geotrópico foi observado durante o SRT. Um nistagmo fatigável horizontal à esquerda foi observado durante a manobra de Dix‐Hallpike para a esquerda. Três dias depois, a videonistagmografia (VNG) mostrou nistagmo horizontal espontâneo com batimento para a direita (com intensidade reduzida durante a fixação ocular). Os testes oculomotores foram normais. Os testes posicionais com VNG mostraram um NMDP apogeotrópico durante o SRT, sem latência e com mais de 4 minutos de duração, de maior intensidade com a cabeça virada para a direita (fig. 1A). O teste bow and lean mostrou um nistagmo horizontal de batimento à direita (bow) e, então, um nistagmo de batimento à esquerda (lean) (fig. 1B). A prova calórica apresentou resposta simétrica. Com esses resultados, foi diagnosticada VPPB‐CSCH, possivelmente do CSCH esquerdo. Consequentemente, diferentes manobras de reposicionamento foram realizadas em 6 ocasiões em um período de 23 dias (em primeiro lugar, Zuma e Maia; em segundo lugar, Gufoni e Zuma e Maia; em terceiro lugar, Zuma e Maia; e, finalmente, Zuma e Maia com vibração em 3 dias diferentes), porém nenhum melhoria foi registrada.
Videonistagmografia inicial. (A) Supine Roll Test com batimento apogeotrópico NMDP com maior intensidade e mais batimentos nistágmicos quando a cabeça vira para a direita. (B) Teste da manobra bow and lean, com nistagmo de batimento horizontal à direita durante a manobra de bow e nistagmo de batimento à esquerda durante a manobra de lean.
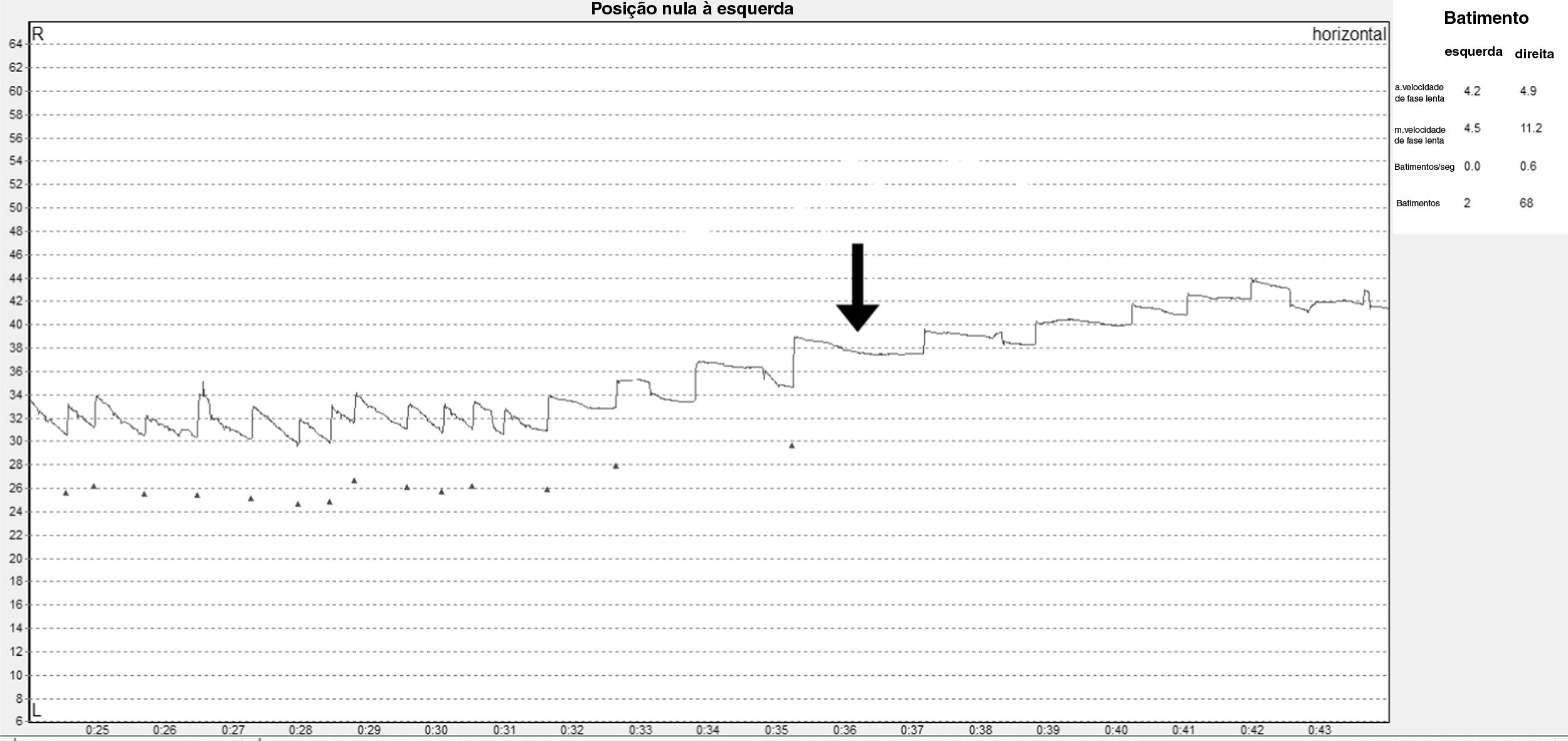
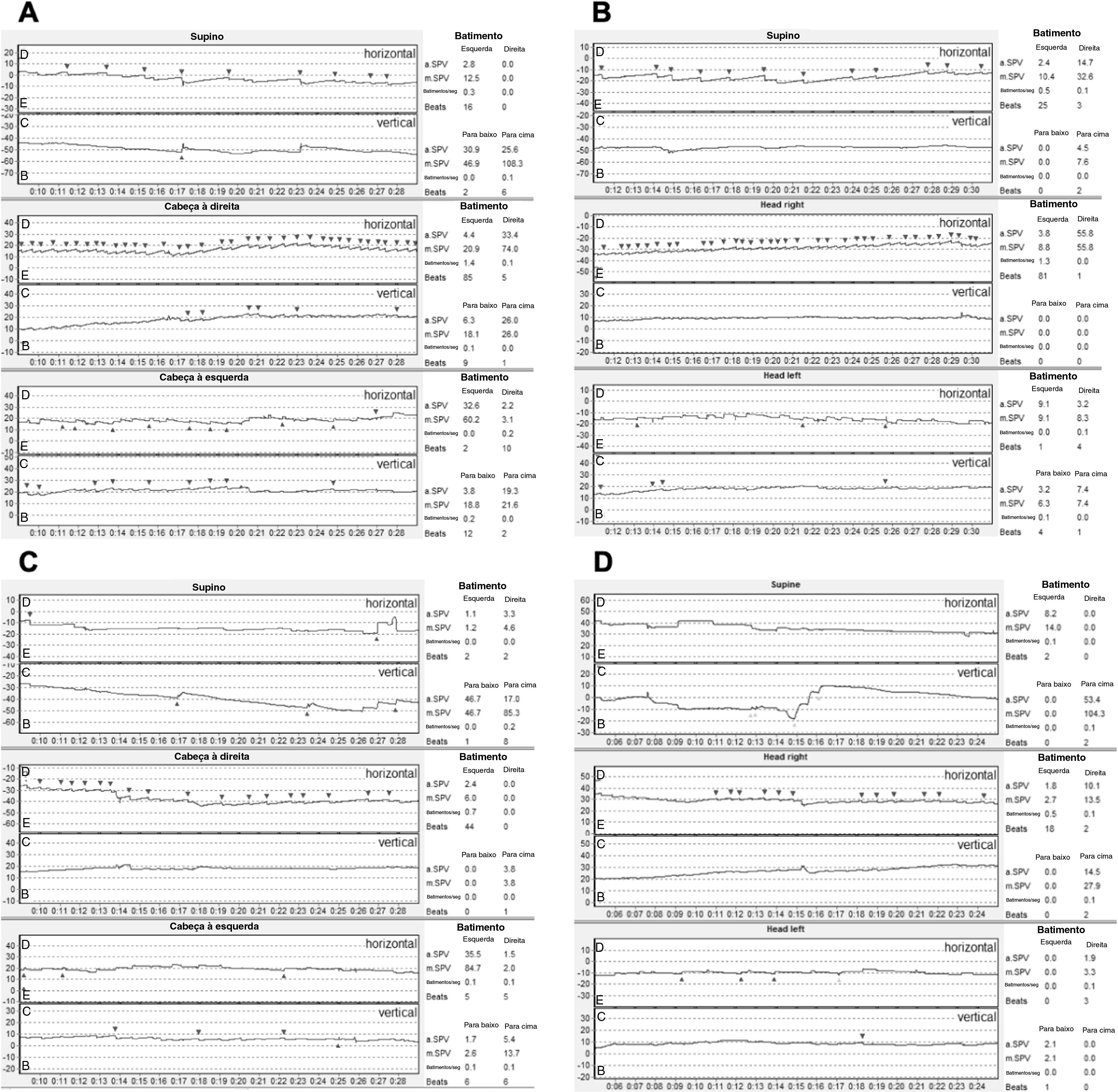
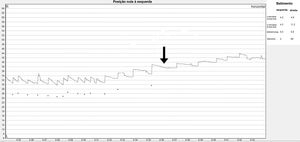
Dada a falha nas manobras de reposicionamento e o nistagmo posicional persistente, buscou‐se diretamente uma posição nula, identificando‐a em 20° à esquerda (fig. 2). Isso confirmou uma VPPB‐CSCH atípica: cúpula pesada esquerda. Uma ressonância magnética foi realizada, descartando lesões centrais. Níveis séricos de calcidiol ou 25‐hidroxivitamina D foram medidos, observando‐se uma deficiência grave (5,6 ng/mL). Uma megadose de colecalciferol foi prescrita (50.000 UI por semana, durante 6 semanas) e, posteriormente, a manobra de Zuma e Maia foi realizada em 2 ocasiões, imediatamente após a repetição do teste de agitação cefálica (Head Shaking Test). Dois e três meses após o diagnóstico, observou‐se discreta diminuição do nistagmo (fig. 3A e B); os níveis de 25‐hidroxivitamina D foram medidos 2 meses após a megadose, atingindo 66,3 ng/mL. A paciente persistiu com leve tontura ocasional, acentuada durante as mudanças de posição da cabeça, mas sendo capaz de realizar as atividades normais do dia a dia. Ela foi avaliada através de VNG 4 meses após o diagnóstico, que identificou somente um NMDP apogeotrópico horizontal leve (fig. 3C). Sete meses depois, o nistagmo posicional foi completamente resolvido (fig. 3D). A paciente assinou o termo de consentimento livre e esclarecido e este manuscrito foi revisado e aprovado pelo comitê de ética científica da Pontificia Universidad Católica de Chile (ID: 200630014).
Apresentamos uma paciente com NMDP inicial geotrópico fatigável, que posteriormente mudou para NMDP persistente apogeotrópico, com posição nula em 20° à esquerda e nistagmo espontâneo inicial com batimento à direita. A transição de NMDP fatigável geotrópico para NMDP persistente apogeotrópico pode ser explicada por detritos pesados ??inicialmente no CSCH, aumentando a densidade da endolinfa, que posteriormente (1) ou se liga à cúpula, tornando‐a mais pesada, ou (2) é seguida por uma supercompensação homeostática da endolinfa, produzindo um aumento relativo na densidade da cúpula.8 A presença de um nistagmo espontâneo pode ser observada tanto na canalitíase quanto na cupulolitíase, definida como nistagmo pseudoespontâneo.3 Isso pode ser observado com a cabeça na posição ereta, onde uma inclinação de 30° entre o CSCH e o plano de gravidade horizontal coloca a ampola em uma posição mais alta do que o resto do canal.3 Isso causa a deflexão da ampola para longe do utrículo em casos de cúpula pesada, resultando em nistagmo com batimento em direção ao ouvido saudável.2 O diagnóstico diferencial deve ser feito com cupulolitíase na presença de nistagmo apogeotrópico e canalitíase na presença de nistagmo geotrópico (tabelas 1 e 2).2,3 Lesões centrais devem ser descartadas em pacientes que apresentam cupulopatia, devido ao caráter persistente do NMDP, que também pode ocorrer em lesões centrais.6
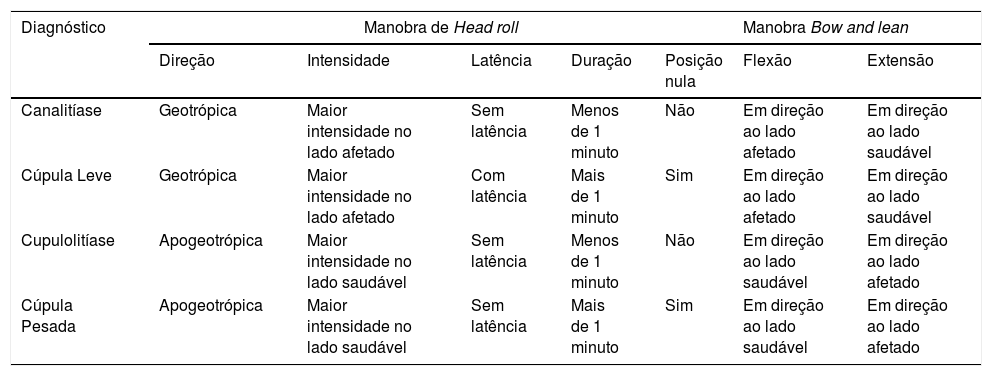
Achados de diagnóstico diferencial durante o exame
| Diagnóstico | Manobra de Head roll | Manobra Bow and lean | |||||
|---|---|---|---|---|---|---|---|
| Direção | Intensidade | Latência | Duração | Posição nula | Flexão | Extensão | |
| Canalitíase | Geotrópica | Maior intensidade no lado afetado | Sem latência | Menos de 1 minuto | Não | Em direção ao lado afetado | Em direção ao lado saudável |
| Cúpula Leve | Geotrópica | Maior intensidade no lado afetado | Com latência | Mais de 1 minuto | Sim | Em direção ao lado afetado | Em direção ao lado saudável |
| Cupulolitíase | Apogeotrópica | Maior intensidade no lado saudável | Sem latência | Menos de 1 minuto | Não | Em direção ao lado saudável | Em direção ao lado afetado |
| Cúpula Pesada | Apogeotrópica | Maior intensidade no lado saudável | Sem latência | Mais de 1 minuto | Sim | Em direção ao lado saudável | Em direção ao lado afetado |
Diagnóstico diferencial de acordo com a direção do nistagmo
| NMDP Apogeotrópico persistente | NMDP Geotrópico persistente | |
|---|---|---|
| Diagnóstico diferencial | Cupulolitíase | Canalitíase |
| Cúpula Pesada | Cúpula Leve | |
| Pseudonistagmo | Batimento do nistagmo em direção ao lado saudável | Batimento do nistagmo em direção ao lado afetado |
É digna de atenção a evolução indolente, com pouca ou nenhuma resposta às manobras de reposicionamento durante 2 a 3 meses e completa resolução após 7 meses. A VPPB geralmente é tratada com manobras de reposicionamento de partículas; no entanto, na VPPB atípica, essas manobras podem não ser tão eficientes. Portanto, supressores vestibulares devem ser prescritos.5 A maioria dos estudos afirma que não há opções eficazes de tratamento. Alguns autores recomendam manobras de reposicionamento, embora a remissão espontânea nas primeiras semanas seja frequente,4 enquanto casos mais graves foram descritos como durando 2 meses.4 Por outro lado, Tang et al.2 relatam 16 pacientes com diagnóstico de cúpula pesada, tratados com a manobra de Barbecue ou Gufoni e a seguir as manobras de Barbecue. A falha do tratamento foi observada em 3 pacientes após 7 dias e apenas um paciente após 30 dias. No entanto, esses pacientes podem ter apresentado resolução espontânea.
A localização precisa do lado afetado é fundamental para melhorar os resultados do tratamento. Em casos de cúpula pesada, esse pode ser identificado pela intensidade do nistagmo, o teste de Bow e Lean; e posição nula2 (tabela 1). A presença de pontos nulos em pacientes com NMDP persistente pode indicar uma cupulopatia sensível à gravidade.6 A posição varia muito, com um desvio‐padrão de 22,4° em cúpulas pesadas.4 No presente caso, múltiplas repetições de manobras de reposicionamento não conseguiram resolver a vertigem e o nistagmo e 2 meses após o diagnóstico apenas uma redução do nistagmo havia sido alcançada. Após isso, não foram realizadas mais manobras de reposicionamento e a paciente evoluiu positivamente com redução da intensidade dos sintomas.
Além disso, os níveis séricos de 25‐hidroxi‐vitamina D da paciente foram normalizados à medida que os sintomas diminuíram. Muitos estudos tentaram estabelecer a relação entre a deficiência de vitamina D e a VPPB. Até o momento, foi demonstrada uma associação entre a deficiência de vitamina D e sintomas mais graves, uma duração mais longa, uma menor taxa de sucesso das manobras de reposicionamento e uma taxa de recorrência mais alta.9 Isso poderia explicar a falha do tratamento no presente caso. Por outro lado, estudos provaram que os pacientes com canalitíase têm níveis mais baixos de 25‐hidroxivitamina D do que os pacientes com cupulolitíase.10 No presente caso de cupulopatia, a paciente tinha uma deficiência grave de vitamina D. Mais estudos são necessários para estabelecer claramente a diferença entre os níveis de vitamina D na canalitíase e na cupulolitíase e para determinar a possível fisiopatologia para esse achado. Não está claro se os sintomas dessa paciente foram resolvidos devido à história natural e/ou à megadose de colecalciferol.
ConclusõesA VPPB é uma causa frequente de vertigem, mas suas formas atípicas podem apresentar diagnóstico e tratamento desafiadores. Frente a uma VPPB atípica com insucesso do tratamento, deve‐se buscar uma posição nula e excluir lesões centrais. O lado afetado deve ser localizado com precisão, com o objetivo de melhorar os resultados do tratamento. Esta paciente apresentou um tratamento desafiador e seus sintomas desapareceram após 7 meses.
FinanciamentoEste estudo não recebeu financiamento.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Lagos AE, Ramos PH, Aracena‐Carmona K, Novoa I. Conversion from geotropic to apogeotropic direction changing positional nystagmus resulting in heavy cupula positional vertigo: case report. Braz J Otorhinolaryngol. 2021;87:629–33.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.