Introdução: Fístula faringocutânea após cirurgia de câncer de laringe e hipofaringe causa diver-sos danos. Nosso objetivo foi derivar uma regra de decisão clínica (RDC) para predizer o desenvolvimento da fístula faringocutânea após cirurgia.
Método: Estudo de coorte retrospectivo incluindo todos os pacientes submetidos à laringectomia total e faringolaringectomia (n = 171). Analisou-se a associação entre as variáveis pertinentes e o desenvolvimento da fístula e foi proposto um modelo preditivo.
Resultados: Na análise univariada, a ASA, quimioradioterapia (QRT) e traqueostomia antes da cirurgia foram associadas à fístula. Na análise multivariada, somente a ASA manteve-se estatisticamente significante. Por regressão logística, derivamos um modelo preditivo incluindo: ASA, álcool, QRT, traqueostomia, hemoglobina e albumina pré-operatórias, extensão local, N, DM. A curva ROC do modelo foi 0,76 (95% CI 0,64−0,87). O grupo de alto risco teve especificidade 93%, Likelihood positivo 7,10 e valor preditivo positivo 76%. Incluindo os grupos de médio baixo, médio alto e alto risco, temos sensibilidade de 92%, Likelihood negativo 0,25 e valor preditivo positivo 89%.
Conclusão: Criamos uma RDC para identificar os pacientes de alto risco ao desenvolvimento da fístula faringocutânea. As medidas de acurácia prognóstica foram substanciais. Entretanto, é essencial conduzir estudos prospectivos maiores para validação/refinamento do modelo.
Introduction: Pharyngocutaneous fistula after larynx and hypopharynx cancer surgery can cause several damages. This study’s aim was to derive a clinical decision rule (CDR) to predict pharyngocutaneous fistula development after pharyngolaryngeal cancer surgery.
Methods: A retrospective cohort study was conducted, including all patients performing total laryngectomy/pharyngolaryngectomy (n = 171). Association between pertinent variables and pharyngocutaneous fistula development was assessed and a predictive model proposed.
Results: American Society of Anesthesiologists (ASA) scale, chemoradiotherapy (CRT), and tracheotomy before surgery were associated with fistula in the univariate analysis. In the multivariate analysis, only ASA maintained statistical significance. Using logistic regression, a predictive model including the following was derived: ASA, alcohol, CRT, tracheotomy, hemoglobin and albumin pre-surgery, local extension, N-classification, and diabetes mellitus. The model’s score area under the curve was 0.76 (95% CI 0.64−0.87). The high-risk group presented specificity of 93%, positive likelihood ratio of 7.10, and positive predictive value of 76%. Including the medium-low, medium-high, and high-risk groups, a sensitivity of 92%, negative likelihood ratio of 0.25, and negative predictive value of 89% were observed.
Conclusion: A CDR was created to identify patients with high risk of pharyngocutaneous fistula development. Prognostic accuracy measures were substantial. Nevertheless, it is essential to conduct larger prospective studies for validation and refinement.
Introdução
Os cânceres de laringe e de hipofaringe representam quase 45% de todas as doenças tratadas no nosso hospital terciário, no Departamento de Otorrinolaringologia, especializado em Oncologia.
A prevalência de fístula faringocutânea após cirurgia de laringe e faringolaringe é relatada como sendo entre 9% e 25%.1,2 Sua ocorrência aumenta consideravelmente o tempo de permanência desses pacientes no hospital e, consequentemente, o custo do tratamento.3 Além disso, sua ocorrência pode causar, entre outros danos físicos e psicológicos, atraso no início das terapias complementares (como radioterapia/ quimioterapia) e, consequentemente, atraso na recuperação destes pacientes com câncer.
Até o momento nenhum estudo propôs uma regra de decisão clínica (RDC) para a previsão de fístula faringocutânea após laringectomia total e faringolaringectomia primária ou de resgate, com ou sem esvaziamento cervical, e os fatores preditivos mais significativos tem sido mal avaliados.4 Assim, nosso objetivo foi obter esta RDC de uma amostra de pacientes deste hospital. Com a sua criação, tivemos a intenção de incentivar a mudança no comportamento clínico, com o intuito de prevenir contra o desenvolvimento desta complicação e, assim, facilitar a redução de custos desnecessários, bem como melhorar a qualidade de vida dos pacientes.
Método
Estudo de coorte retrospectivo (estudo de coorte histórica longitudinal), que inclui, consecutivamente, todos os pacientes que realizaram laringectomia total/faringolaringectomia, devido a câncer da laringe e de hipofaringe, no Departamento de Otorrinolaringologia do Hospital, de fevereiro de 2006 a junho de 2011. Todos os pacientes diagnosticados com câncer laríngeo e faringolaríngeo foram avaliados pela equipe antes do tratamento final. Somente procedimentos compatíveis com laringectomia total com ou sem faringectomia parcial e fechamento primário do defeito da faringe foram considerados neste estudo. As cirurgias foram realizadas por quatro cirurgiões diferentes, dois com 10 ou mais anos de experiência, e dois com menos.
Esta condução do estudo foi aprovada pelo Comitê de Ética do Hospital.
Coleta de dados
Todas as variáveis e ocorrências de desfecho foram coletadas pelo pesquisador principal (SC) nos prontuários da instituição, entre agosto de 2011 e janeiro de 2012, O acompanhamento foi feito até os pacientes receberem alta.
Conduzimos uma revisão sistemática para identificar todos os fatores de risco preditivos para o desenvolvimento de fístula faringocutânea descritos na literatura disponível ( resultados não relatados neste artigo).4
Reunimos todas as variáveis consideradas como pertinentes à nossa avaliação, a saber:
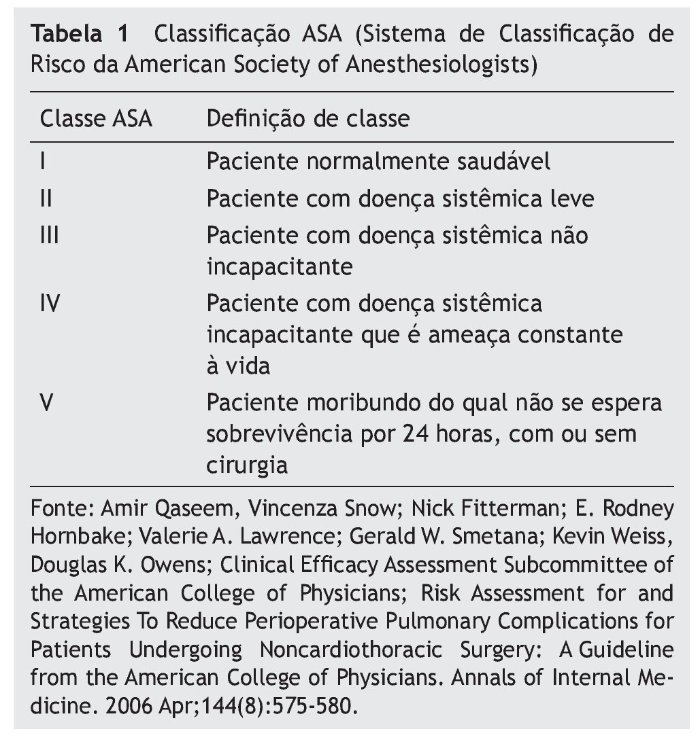
a. Fatores relacionados com o paciente: classificação da ASA (American Society of Anesthesiologists) (tabela 1), consumo de álcool (alto consumo, se o paciente bebesse regular-mente mais de 1L de bebida alcoólica por dia; e ex-consumidores e baixo consumo se bebessem de 0-4 copos/dia), nível de hemoglobina pré-operatório (< 12,4 g/dL ou ≥ 12,4 g/dL), valor de albumina pré-operatório (< 37 g/L ou ≥ 37 g/L) e presença de comorbidades importantes (como diabetes melito (DM), doenças pulmonares obstrutivas crônicas (DPOC), doença cardíaca e doença hepática);
b. Fatores relacionados com a doença: a classificação de N (com base no AJCC Cancer Staging Manual, 2010 – 7ª edição), intervenção cirúrgica realizada (laringectomia total ou faringolaringectomia);
c. Fatores relacionados com o tratamento: radioterapia apenas (Rt) ou quimiorradioterapia (QRT) antes da cirurgia, e traqueostomia anterior a cirurgia.
Deficiência nutricional e perda de peso foram excluídas da análise, pela falta de dados suficientes disponíveis nos prontuários avaliados (120 em falta).
Quanto ao resultado, o desenvolvimento de fístula faringocutânea foi confirmado clinicamente em consultas diárias pós-operatórias por mais de um observador (cirurgião e residente), com expressão de saliva e análise do trajeto da ferida fistulosa.
Análise estatística
Todas as variáveis foram categóricas e sua presença em cada grupo (com ou sem desenvolvimento de desfecho) foi comparada através do Qui-quadrado ou teste exato de Fisher, quando aplicável. A significância foi considerada como um valor-p inferior a 0,05.
Seguimos a recomendação de inclusão de 10 a 15 indivíduos por variável preditiva avaliada.5 Como foram analisadas as associações entre 13 variáveis e desfechos, incluímos pelo menos 130 indivíduos.
É comum observar-se que, ao se realizar uma análise multivariada, há uma mudança no nível de significância das várias variáveis preditivas. Assim, em vários artigos,5-7 as variáveis são incluídas na análise multivariada quando um valor de p < 0,2 é observado na análise univariada. Dessa maneira, tem-se a certeza de que todas as variáveis pertinentes e potencialmente preditivas são estudadas. Usamos os mesmos critérios para detectar quais variáveis deveriam ser incluídas no nosso modelo derivado.
Dessa forma, para a derivação do modelo preditivo, realizou-se a análise multivariada, através de regressão logística.
Depois que o modelo preditivo foi criado, a área sob a curva ROC (AUC) foi calculada e, através do “melhor ajuste” das coordenadas da curva, foram criadas quatro categorias de risco: alto risco (4), alto risco médio (3), baixo risco médio (2) e baixo risco (1). A sensibilidade, especificidade, valores preditivos e razão de verossimilhança com intervalo de confiança de 95% (IC 95%) foram calculados. Todas as análises estatísticas foram realizadas utilizando-se o programa SPSS versão 18.0.
Resultados
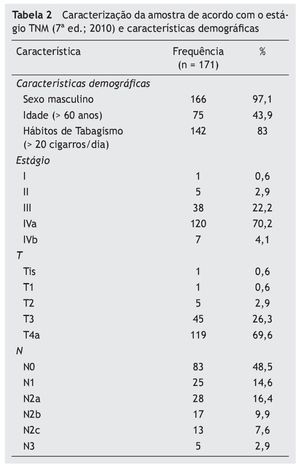
No total, 171 indivíduos foram incluídos, caracterizados na tabela 2.
Todos os participantes apresentavam estadiamento M0 e o fechamento da faringe foi realizado com duas camadas (músculos e mucosa) de sutura contínua ou grampeador (usado sempre que possível).
Durante um seguimento médio de 30 dias, 48 indivíduos (28,1%) desenvolveram fístula faringocutânea no pós-operatório. Todos foram classificados como ASA 2 ou 3; dentre os 79,2% de alto consumo de álcool, quase 48,9% tinham nível de hemoglobina pré-operatório abaixo de 12,5 g/dL, 16,7% eram diabéticos, 6,2% tinham algum grau de DPOC, 22,9% apresentavam disfunção hepática ou algum grau de doença cardíaca, 8,3% tinham sido submetidos à radioterapia antes da cirurgia, e 18,8% haviam sido submetidos à quimioterapia / radioterapia prévia, e, em 58,3%, houve necessidade de realizar uma traqueostomia de emergência antes da cirurgia eletiva, 45% foram realizadas em caráter de urgência e 13,3% foram traqueostomias eletivas.
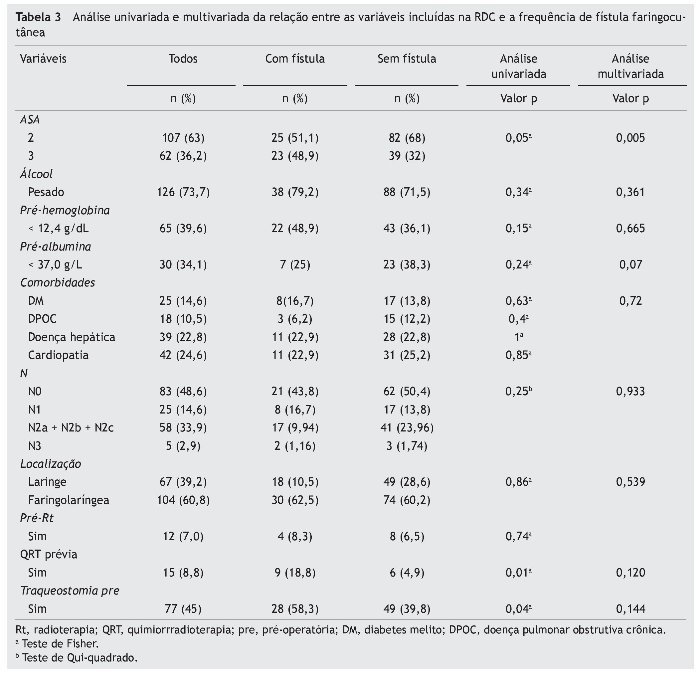
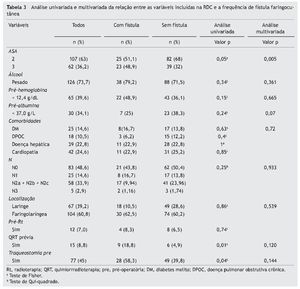
Observou-se que os pacientes com estágio avançado (IVA e IVB) apresentaram maior número absoluto de fístulas faringocutâneas (n = 40), embora não tenha sido estatisticamente significante (p = 0,25). No entanto, os 87 pacientes remanescentes nessas fases (representando cerca de 50% da amostra) não desenvolveram fístula. Foi realizada uma aná-lise uni e multivariada, com a inclusão dos fatores relevantes obtidos pela revisão sistemática previamente realizada,4 e que apresentavam potencial para inclusão no modelo de previsão a ser desenvolvido, como explicado anteriormente (tabela 3).
Observamos que ASA 2 e 3, QRT prévia, traqueostomia realizada antes da cirurgia e baixo nível de hemoglobina foram associados ao desenvolvimento de fístula na análise univariada. Na análise multivariada, apenas a classificação ASA manteve sua significância estatística (p < 0,05). Albumina, QRT prévia e traqueostomia realizadas antes da cirurgia mostraram potencial preditivo (p < 0,2) para inclusão em nosso modelo.
Apesar de a albumina não ter atingido significância estatística na nossa análise univariada, e por haver muitos valores da albumina ausentes em nossa amostra (85 em falta), observouse que a sua exclusão do modelo reduziu substancialmente a sua validade (em particular no que diz respeito à sensibilidade).
O consumo de álcool, a hemoglobina pré-operatória < 12,5 g/ dL, a presença de DM, a classificação N, a localização e a extensão do tumor primário e nenhuma Rt prévia não foram associados ao desenvolvimento de fístula, mas aumentaram a precisão prognóstica da RDC (em relação ao equilíbrio sensibilidade-especificidade) e, assim, foram também incluídos.
Para desenvolver o modelo, incluímos, portanto, todas as variáveis pré-operatórias analisadas que apresentaram um valor de p < 0,2, e também aquelas consideradas importantes pela revisão sistemática préviamente realizada pelo nosso grupo.4 Os melhores resultados foram obtidos usando o seguinte modelo:
Escore de risco = (4,98 × classificação ASA) + (1,97 × consumo de álcool) + (5,10 × quimioterapia/radioterapia) + (2,40 × traqueotomia) + (0,75 × hemoglobina pré-cirurgia) + (0,69 × extensão local) + (1,01 × classificação N) + (0,75 × presença de diabetes melito) + (3,03 × albumina pré-cirurgia).
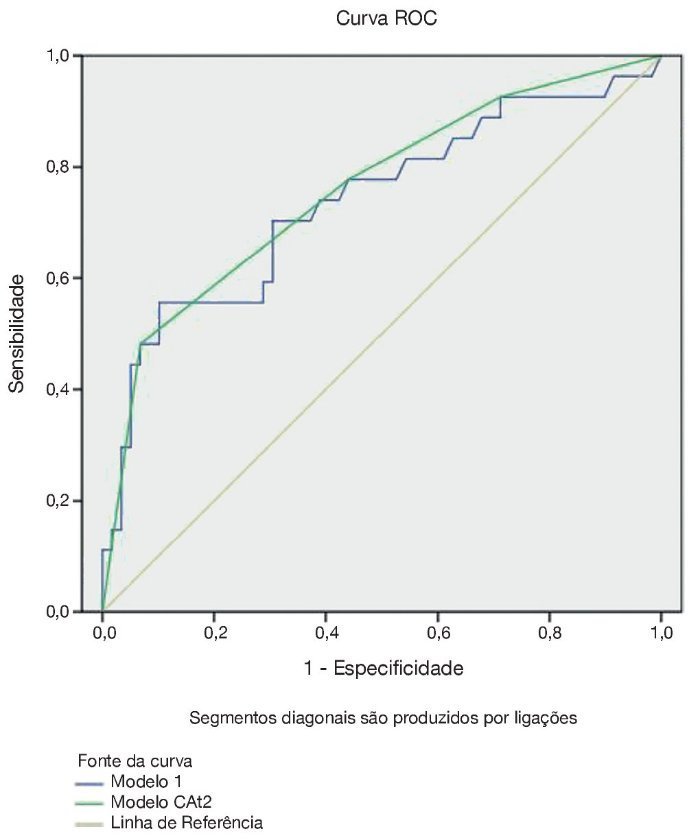
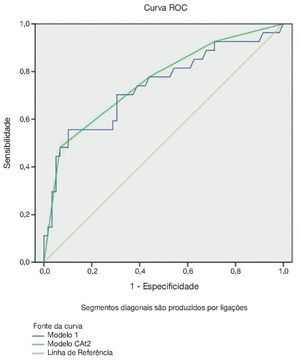
Este modelo apresentou uma área sob a curva ROC (AUC) de 0,74 (IC 95% 0,61-0,86), como mostrado na figura 1.
Figura 1 Área do modelo sob a curva ROC. Linha marmórea, linha de referência de AUC 0,5; linha azul, escore de modelo; linha verde, quatro categorias do modelo.
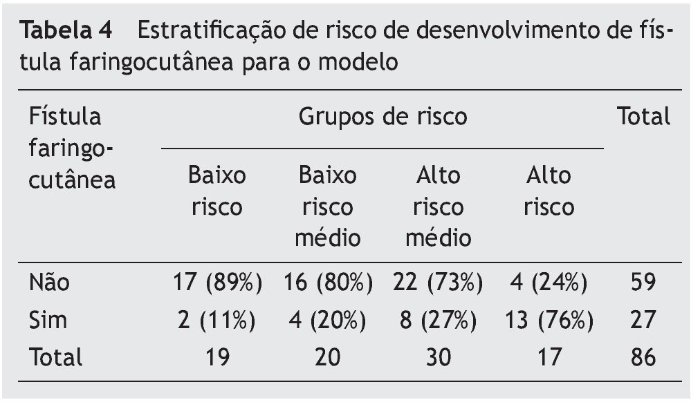
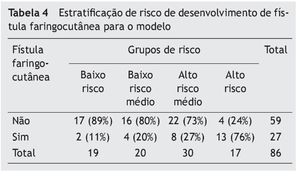
Propusemos a estratificação do escore dos modelos em quatro diferentes categorias de risco: risco baixo (para um valor de escore ≤ 9,88), médio-baixo (entre 9,881 e 12,25), médio-alto (entre 12,26 e 17,1) e alto (para um valor de escore > 17,1). Esta estratificação apresentou os valores de precisão prognóstica na tabela 4. Os valores para os pontos de corte foram selecionados por uma avaliação de coordenadas AUC e também de acordo com os que forneceram o melhor ajuste.
Cerca de metade dos participantes (48%) que desenvolveram uma fístula faringocutânea foi classificada como sendo de alto risco. Ao associar os três maiores grupos de risco (alto + médio alto + baixo risco médio), 92% do desenvolvimento de fístulas poderiam ter sido previstas. Observamos, também, que, o aumento do grau de risco, foi positivamente associado ao desenvolvimento de fístula (p < 0,001 para Quiquadrado para associação e análise de tendências).
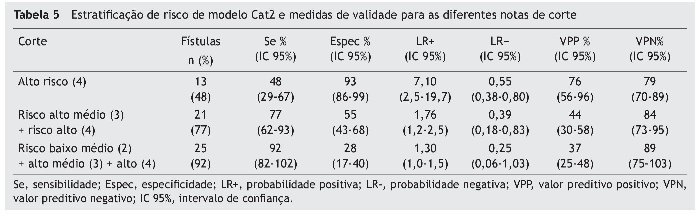
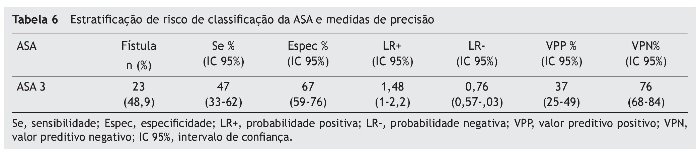
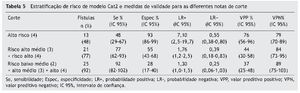
Observamos uma alta especificidade para o grupo de alto risco (93%), com razão de verossimilhança positiva moderadamente alta (LR +) de (7,10) e valor preditivo positivo (VPP) e negativo (VPN) com resultados altos (76% e 79%, respectivamente) (tabela 5). Para os três grupos de risco, médio-baixo/médio alto e alto, a sensibilidade foi de 92%, razão de verossimilhança negativa (LR) de 0,25 e VPN de 89%.
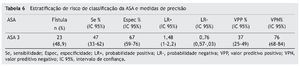
Também foram calculadas as medidas de validade prognóstica para a classificação ASA para comparar com os resultados de Farwell et al.,8 e os valores obtidos estão na tabela 6. Assim, nosso modelo derivado é estatisticamente superior à classificação ASA, quando comparadas as medidas de validade de prognóstico.
Discussão
As regras de decisão clínica (RDC) são instrumentos utilizados para aumentar a precisão dos profissionais de saúde na avaliação diagnóstica e prognóstica por meio do resumo da probabilidade de uma ocorrência de um determinado desfecho.
A fístula faringocutânea representa uma importante complicação pós-operatória nos pacientes laringectomizados. Até o momento, nenhuma RDC foi produzida para determinar o risco de desenvolvimento de fístula, motivo pelo qual realizamos este estudo. Como foram estudadas 13 variáveis, houve uma exigência na inclusão de 130 a 195 participantes. Nosso estudo incluiu 171, de forma que consideramos este número adequado.5 Decidimos usar quatro categorias, a fim de manter o equilíbrio entre o melhor ajuste do modelo e a aplicação clínica, isto é, se por um lado com um maior número de categorias podemos ajustar a classificação de maneira mais eficaz ao escore de AUC original; por outro lado, a aplicabilidade clínica melhora com um menor número de categorias.
Na nossa análise, a incidência de fístula faringocutânea foi de 28,1%, que se assemelha a valores obtidos por outros autores.9-14
Para a maioria dos autores, o sexo masculino foi o mais representativo (em nossa amostra, 97,1%) e a ocorrência de fístula foi mais frequente em torno do 10º ao 15º dia do pós -operatório, como foi observado em 38% dos nossos casos.1,15-23
Nossa análise mostrou, de acordo com outros estudos,17,24,25 que, para o estágio avançado (IVA e IVB), parece haver uma maior incidência de fístula. Entretanto, esta relação não se mostrou estatisticamente significante em nosso estudo e nem em outros estudos da literatura.1,10-13,15,16,18-23,26-29
Confirmamos, em nossa análise univariada, que a QRT e a traqueostomia prévia são fatores associados à formação de fístula faringocutânea, assim como já observado por outros autores.9,12,13,24,26,30,31 A traqueostomia antes da cirurgia, entretanto, ao contrário dos nossos achados, não foi considerada um fator de risco para a fistulização por diversos autores,15,18,20-22,25-28,31 Na análise multivariada, estas variáveis permaneceram como potenciais fatores preditivos para o desenvolvimento da fístula, como alguns autores já haviam concluído.24,30
Em nossa análise univariada, a radioterapia antes da cirurgia não foi significante para o desenvolvimento da fístula faringocutânea, assim como já observado por outros autores.2,11,14,18,20,21,25-29,32,33 A sua inclusão no modelo final não adicionou mudanças significativas na precisão, por isso não foi incluída.
A classificação ASA, ao contrário de outros estudos,8,21,34 foi significante como fator de risco para o desenvolvimento de fístula tanto na análise uni quanto na multivariada, o que demonstra que a presença de comorbidades pré-operatórias e o estado funcional do paciente têm uma grande importância no desenvolvimento de complicações intra e pós-cirúrgicas.
Poucos autores avaliaram o valor preditivo da classificação ASA8 para este desfecho, apesar de sua importância ter sido demonstrada em nossa amostra, o que reflete o papel fundamental do controle pré-operatório das comorbidades do paciente. Paradoxalmente, avaliando cada comorbidade separadamente (DM, DPOC, doença hepática e doenças do coração), elas não demonstraram associação significante com o desenvolvimento de fístula (tanto na análise uni quanto na multivariada). Neste aspecto, a evidência disponível é contraditória, já que alguns autores relatam os mesmos resultados,11,13 enquanto outros autores encontraram uma relação significante entre a fístula e essas comorbidades.1,12,15,16,20,21,34
Depois da análise multivariada, a hipoalbuminemia pré -operatória (< 3,7 g/L) foi um fator independente para o desenvolvimento de fístula faringocutânea, o mesmo tendo sido observado por outros autores.12,15,20,34
Na literatura disponível, não encontramos uma regra de decisão clínica desenvolvida especificamente para estratificar pacientes por seu risco de desenvolver fístula faringocutânea após faringolaringectomia e laringectomia total.
Resumidamente, observou-se, para o grupo de alto risco, uma alta especificidade e, portanto, capacidade de deter-minar entre os pacientes de maior risco os que não irão desenvolver fístula faringocutêna. Por outro lado, o mode-lo apresentou alta sensibilidade para os grupos de indivíduos de médio/baixo + médio/alto + de alto risco que irão desenvolver uma fístula. Em um ambiente hospitalar, isso possibilita a distribuição dos recursos econômicos e pessoais direcionados principalmente para os pacientes com maior probabilidade para a ocorrência de complicações pós-operatórias, permitindo que os profissionais de saúde atuem de maneira mais intensiva e precoce nos períodos pré-operatório e pós-operatório no grupo de risco identificado.
Sabemos bem das terríveis consequências da fístula faringocutânea na qualidade de vida e prognóstico do paciente. Além disso, os recursos econômicos direcionados para o tratamento desta complicação acarretam num grande ônus financeiro que pode afetar o sistema de saúde de qualquer país do mundo.
Devemos ressaltar que o modelo derivado apresenta algumas limitações. A coleta das variáveis foi realizada retrospectivamente e, portanto, a fonte não era tão completa e precisa como seria com uma base prospectiva. Citamos como exemplos a ausência de dosagem de albumina nos registos pré-operatórios de 85 pacientes e a ausência de regis-tros que caracterizassem o estado nutricional do paciente antes da cirurgia. Independentemente dos fatores limitantes, desenvolvemos uma RDC de fácil aplicação com valores significantes de precisão do prognóstico, ou seja, a área sob a curva ROC (AUC) de 0,76 (IC 95% 0,64-0,87).
Comentários finais
Desenvolvemos um modelo matemático estatisticamente calculado com uma boa precisão para detectar os grupos com risco médio/alto de desenvolvimento de fístula faringocutânea. Esse modelo poderá permitir uma melhor distribuição dos recursos econômicos e pessoais voltados para os pacientes com maior probabilidade de ocorrência desta complicação. Os pontos mais fortes deste estudo são o fato de que ele representa a primeira RDC adequada e específica produzida para a estratificação de risco de desenvolvimento de fístula faringocutâneas que, adicionalmente, apresentou valores significativos de validade prognóstica. As principais limitações são seu caráter retrospectivo e unicêntrico e o pequeno tamanho da amostra. Apesar dessas limitações, nosso RDC teve um desempenho melhor que a classificação ASA – já validada para a predição deste desfecho.
Esta RDC é apresentada como uma proposta de validação multicêntrica prospectiva tardia, avaliação de confiabili-dade e otimização. Gostaríamos também de avaliar a sua aplicabilidade prática entre profissionais de saúde e, portanto, fazer uma análise do impacto econômico e facilidade de uso da implementação entre os serviços de saúde em nosso país.
Conflitos de interesse
Os autores declaram não haver conflitos de interesse.
Agradecimentos
Os autores gostariam de agradecer a todos os funcionários do hospital que ajudaram na realização deste estudo. Este trabalho foi uma parte da Tese de Mestrado em Medicina Baseada em Evidências, da Universidade de Medicina do Porto.
Recebido em 20 de março de 2014;
aceito em 21 de setembro 2014
DOI se refere ao artigo: http://dx.doi.org/10.1016/j.bjorl.2014.09.009
☆ Como citar este artigo: Cecatto SB, Monteiro-Soares M, Henriques T, Monteiro E, Moura CIFP. Derivation of a clinical decision rule for predictive factors for the development of pharyngocutaneous fistula postlaryngectomy. Braz J Otorhinolaryngol. 2015;81:394-401.
☆☆ Instituição: Trabalho desenvolvido no Instituto Português de Oncologia do Porto (IPOPFG-EPE, Porto), no Departamento de Otorrinolaringologia e no âmbito do Mestrado em Evidência e Decisão em Saúde − parte de Tese de Mestrado defendida pela autora principal em novembro de 2012, na Faculdade de Medicina da Universidade do Porto, Portugal.
* Autor para correspondência.
E-mail:suzanacecatto@yahoo.com.br (S.B. Cecatto).