The post‐laryngectomy state is characterized by several alterations in lung function. A reliable estimation of lung function can be very useful in laryngectomees to prevent postoperative complications and to evaluate the results of the treatment.
ObjectiveCharacterize the presence of respiratory functional disorders and the functional pattern of laryngectomees through the use of an extratracheal device.
MethodsThis transversal study included 50 patients submitted to total laryngectomy at least 6 months prior to this investigation, as the treatment of choice for laryngeal cancer.
Results56% percent of the participants had altered breathing pattern, distributed as follows: 14 with obstructive pattern with no air trapping, 11 with obstructive pattern with air trapping and only 3 with restrictive pattern. On average, the diffusion decreased (74.3%) and airway resistance increased (121.7%) when compared to the expected average values for the Brazilian individuals.
ConclusionMost patients submitted to total laryngectomy present altered lung function, usually the obstructive type, frequently associated to a history of smoking.
A condição pós‐laringectomia é caracterizada por várias alterações na função pulmonar. Uma estimativa confiável da função pulmonar pode ser muito útil em pacientes laringectomizados para prevenir complicações após as intervenções cirúrgicas e avaliar os resultados do tratamento.
ObjetivoCaracterizar a presença de distúrbios funcionais respiratórios e o padrão funcional de pacientes laringectomizados através do uso de um dispositivo extratraqueal.
MétodoEstudo transversal que incluiu 50 pacientes submetidos à laringectomia total pelo menos seis meses antes desta investigação, como tratamento de escolha para o câncer de laringe.
ResultadosDos participantes, 56% apresentavam padrão respiratório alterado, assim distribuídos: 14 com padrão obstrutivo sem aprisionamento aéreo, 11 com padrão obstrutivo e aprisionamento aéreo e apenas três com padrão restritivo. Em média, verificou‐se que a difusão encontrava‐se diminuída (74,3%) e a resistência das vias aéreas aumentada (121,7%) em relação aos resultados esperados em brasileiros.
ConclusãoA maioria dos pacientes submetidos à laringectomia total apresenta função pulmonar alterada, do tipo obstrutiva, quase sempre associada a história de tabagismo.
Muitos pacientes com câncer de laringe submetidos a tratamento cirúrgico apresentam história de tabagismo. Nesses pacientes, as complicações pulmonares podem levar à morte no período pós‐operatório. Cerca de 81% deles sofrem de doença pulmonar obstrutiva crônica (DPOC).1,2
A avaliação da função respiratória em pacientes laringectomizados tem sido objeto de estudo desde o artigo de Heyden, publicado em 1950.3 Devido a dificuldades técnicas para a feitura dessa avaliação, a literatura sobre o assunto é controversa.
Em decorrência do histórico de tabagismo antes da laringectomia, bem como das condições não fisiológicas das vias aéreas, a condição pós‐laringectomia apresenta várias alterações na função pulmonar, refletidas na soma das alterações ventilatórias. O ar inalado através do traqueostoma após a laringectomia total não passa pelo condicionamento natural do trato respiratório superior; assim, a filtração de partículas sólidas transmitidas pelo ar e por aerossóis é reduzida. Além disso, o ar inalado não é submetido à umidificação, nem ao aquecimento. Em comparação à respiração através do trato respiratório superior, o paciente traqueostomizado apresenta uma redução aerodinâmica na resistência ao fluxo de ar durante a inspiração e a expiração e isso pode causar um efeito negativo na ventilação pulmonar periférica.4,5 Um dos fatores prognósticos negativos mais importantes na sobrevida de pacientes laringectomizados é a deterioração progressiva da função pulmonar.6,7
Uma estimativa confiável da função pulmonar nesses pacientes pode ser muito útil para prevenir complicações após as intervenções cirúrgicas e avaliar os resultados do tratamento.8
Uma cânula traqueal com manguito conectado ao espirômetro é normalmente usada para avaliar a sua função pulmonar.1,6,9 No entanto, o uso de uma cânula não é a opção ideal. Trata‐se de uma experiência desconfortável para o paciente e ocasiona tosse.5 Além disso, devido a uma diminuição no diâmetro real da traqueia, os resultados dos testes de expiração e inspiração forçadas não são precisos. O uso de máscaras traqueais colocadas manualmente sobre o traqueostoma já foi relatado para o mesmo propósito; no entanto, elas permitem escape de ar.2
Poucos estudos encontrados na literatura avaliaram a função pulmonar em pacientes laringectomizados com dispositivos extratraqueais, com uma metodologia reprodutível.10
O objetivo deste estudo foi caracterizar a presença de distúrbios respiratórios funcionais e o padrão funcional de pacientes laringectomizados através do uso de dispositivo extratraqueal.
MétodoO presente estudo foi aprovado pelo Comitê de Ética Institucional sob no 075/14, em 12 de maio de 2014.
Este estudo transversal incluiu 56 pacientes submetidos à laringectomia total como o tratamento de escolha para o câncer de laringe, pelo menos seis meses antes desta investigação. Os pacientes foram recrutados entre março e junho de 2014.
Os fatores de exclusão foram: doença respiratória aguda nos últimos 30 dias; ausência de condições clínicas no momento em que os testes foram feitos; e a incapacidade de fazer qualquer teste do estudo.
Os dados demográficos foram obtidos, inclusive a história de tabagismo, antes da cirurgia e dificuldades respiratórias ocasionais (Escala de Dispneia – Medical Research Council),11 através dos depoimentos dos pacientes e dos registros médicos.
Os testes foram feitos com os indivíduos na posição sentada, conectados ao espirômetro por um dispositivo adesivo extratraqueal, com um adaptador de silicone para válvulas que mantêm as mãos livres (Provox®, Atos Medical, Horby, Suécia)10 já que os participantes eram laringectomizados, o que impossibilitava a feitura do teste de função pulmonar convencional com um bocal.
O aparelho usado para os testes de função pulmonar e pletismografia foi o Elite DX (Medical Graphics Corporation®, Saint Paul, MN, EUA). A feitura das manobras, bem como a seleção dos resultados, seguiu os critérios estabelecidos nas diretrizes para testes de função pulmonar.12–14
As alças inspiratórias e expiratórias da curva de fluxo‐X foram obtidas através de manobras de capacidade vital expiratória forçada (CVF), nas quais o indivíduo faz uma expiração forçada, sem hesitação, a partir da capacidade pulmonar total (CPT) até o volume residual (VR). Os valores selecionados para o VEF1 (volume expiratório forçado em um segundo)/CVF foram expressos em porcentagem dos valores normais calculados de acordo com as recomendações da European Respiratory Society.15 Além disso, foi feita a manobra de capacidade vital lenta, na qual o indivíduo faz uma expiração completa a partir da insuflação pulmonar máxima, mas sem usar o esforço expiratório máximo. Os resultados dessa manobra foram usados na composição do cálculo dos volumes pulmonares.
Os testes foram interpretados por um especialista em espirometria e classificados como: normal, distúrbios respiratórios obstrutivos sem parada respiratória, distúrbios respiratórios obstrutivos com parada e distúrbios respiratórios restritivos.
O volume de gás torácico (VGT) foi medido com a técnica de pletismografia de corpo inteiro para obter os volumes pulmonares.16,17 VR e CPT foram calculados a partir do VGT. Os resultados obtidos foram expressos em porcentagem dos valores normais calculados e posteriormente ajustados para a tabela de 2008 dos valores esperados para os indivíduos brasileiros de acordo com o sexo.
Para a caracterização da amostra de indivíduos quanto ao comprometimento do parênquima pulmonar, a mensuração da difusão pulmonar foi feita através da técnica clássica de respiração única, com monóxido de carbono (CO),16 associada às recomendações incorporadas mais recentemente.12 A manobra foi repetida pelo menos duas vezes, até um máximo de cinco vezes. Os resultados foram expressos como uma porcentagem dos valores esperados para os indivíduos brasileiros de acordo com o sexo. A manobra de mensuração da resistência das vias aéreas foi feita através da técnica de pletismografia de corpo inteiro.18 A condutância das vias aéreas foi calculada (Gaw=1 raw) com a medida raw, bem como a condutância específica das vias aéreas obtida através de sua correção para o volume pulmonar no qual a medida foi feita (sGaw=Gaw/VGT). Os valores de raw e sGaw foram expressos em cm H2O/L/s e 1cm H2O/s, respectivamente.
A distribuição de frequências foi usada para descrever as variáveis categóricas (número de casos e porcentagem) e as medidas de tendência central (média e mediana) e variabilidade (valores mínimo, máximo e desvio‐padrão) para as variáveis contínuas ou numéricas.
ResultadosDos 56 participantes deste estudo, seis foram excluídos; três por não conseguirem fazer as manobras solicitadas durante os testes e os demais devido a sua condição cognitiva, o que impedia a compreensão das instruções.
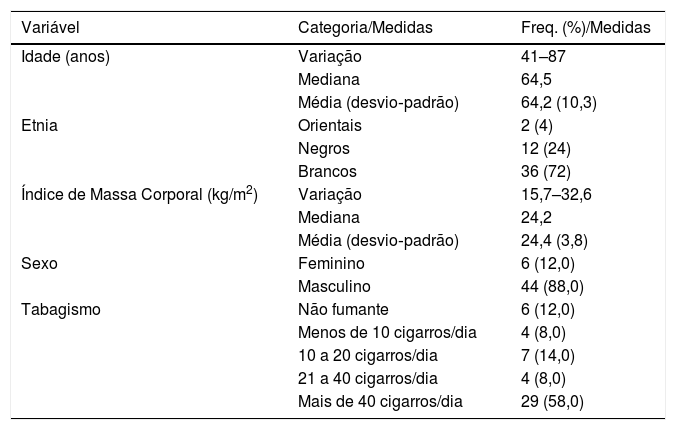
A tabela 1 descreve as características demográficas e o histórico de tabagismo (antes da cirurgia) dos indivíduos laringectomizados avaliados. A média da idade foi de 64 anos e 88% dos indivíduos eram do sexo masculino; 58% dos participantes fumavam mais de 40 cigarros por dia.
Características demográficas e de tabagismo do paciente laringectomizado
| Variável | Categoria/Medidas | Freq. (%)/Medidas |
|---|---|---|
| Idade (anos) | Variação | 41–87 |
| Mediana | 64,5 | |
| Média (desvio‐padrão) | 64,2 (10,3) | |
| Etnia | Orientais | 2 (4) |
| Negros | 12 (24) | |
| Brancos | 36 (72) | |
| Índice de Massa Corporal (kg/m2) | Variação | 15,7–32,6 |
| Mediana | 24,2 | |
| Média (desvio‐padrão) | 24,4 (3,8) | |
| Sexo | Feminino | 6 (12,0) |
| Masculino | 44 (88,0) | |
| Tabagismo | Não fumante | 6 (12,0) |
| Menos de 10 cigarros/dia | 4 (8,0) | |
| 10 a 20 cigarros/dia | 7 (14,0) | |
| 21 a 40 cigarros/dia | 4 (8,0) | |
| Mais de 40 cigarros/dia | 29 (58,0) |
Em relação à escala de dispneia (Medical Research Council),11 os participantes foram estratificados como mostra a tabela 2. Dos 56 participantes, 28 apresentavam dispneia apenas após fazer exercícios extenuantes e 19 quando caminhavam de maneira apressada no plano ou quando subiam uma pequena inclinação.
Estratificação dos participantes quanto à escala de dispneia
| Escala de dispneia | Freq. (%) |
|---|---|
| Falta de ar quando faz exercícios extenuantes | 28 (56) |
| Falta de ar quando caminha de maneira apressada no plano ou quando sobe uma pequena inclinação | 19 (38) |
| Anda mais devagar do que pessoas da mesma idade no plano ou faz pausa para respirar quando caminha no próprio ritmo no plano | 2 (4) |
| Faz pausa para respirar depois de caminhar ∼100 metros | 1 (2) |
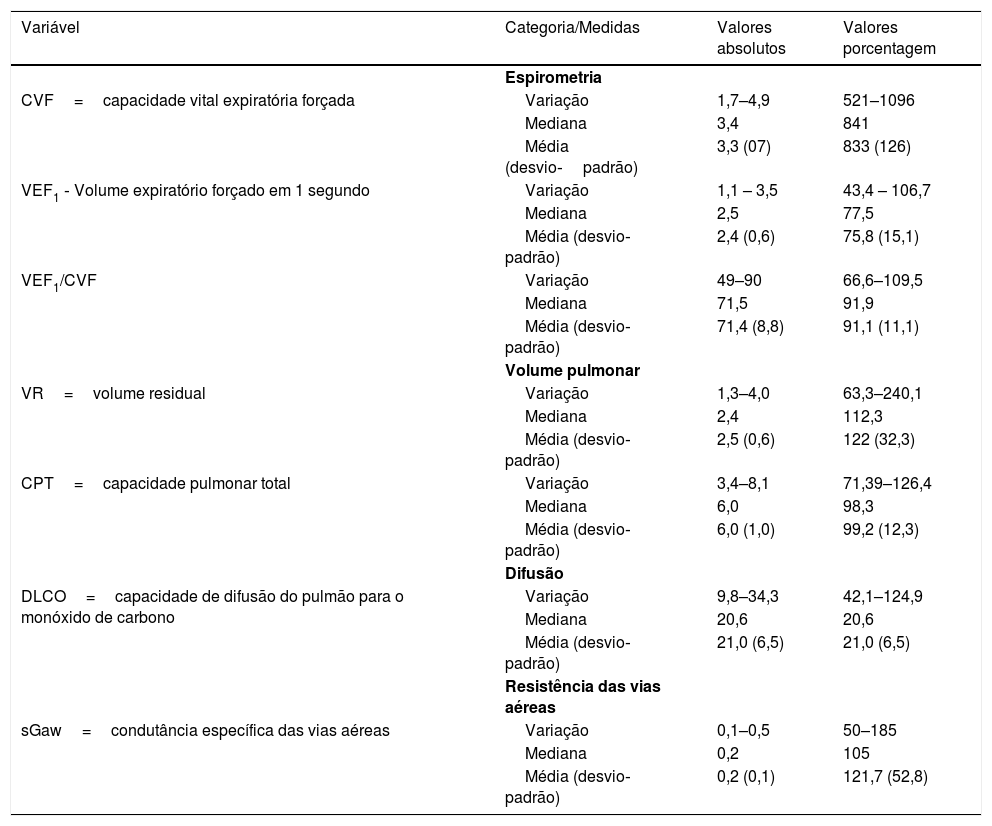
As medidas funcionais respiratórias estão descritas na tabela 3, que mostra uma porcentagem média da CVF e do VEF1 abaixo do esperado para os brasileiros. Em média, verificou‐se que a difusão estava reduzida e a resistência das vias aéreas aumentada.
Medidas funcionais respiratórias
| Variável | Categoria/Medidas | Valores absolutos | Valores porcentagem |
|---|---|---|---|
| Espirometria | |||
| CVF=capacidade vital expiratória forçada | Variação | 1,7–4,9 | 521–1096 |
| Mediana | 3,4 | 841 | |
| Média (desvio‐padrão) | 3,3 (07) | 833 (126) | |
| VEF1 ‐ Volume expiratório forçado em 1 segundo | Variação | 1,1 – 3,5 | 43,4 – 106,7 |
| Mediana | 2,5 | 77,5 | |
| Média (desvio‐padrão) | 2,4 (0,6) | 75,8 (15,1) | |
| VEF1/CVF | Variação | 49–90 | 66,6–109,5 |
| Mediana | 71,5 | 91,9 | |
| Média (desvio‐padrão) | 71,4 (8,8) | 91,1 (11,1) | |
| Volume pulmonar | |||
| VR=volume residual | Variação | 1,3–4,0 | 63,3–240,1 |
| Mediana | 2,4 | 112,3 | |
| Média (desvio‐padrão) | 2,5 (0,6) | 122 (32,3) | |
| CPT=capacidade pulmonar total | Variação | 3,4–8,1 | 71,39–126,4 |
| Mediana | 6,0 | 98,3 | |
| Média (desvio‐padrão) | 6,0 (1,0) | 99,2 (12,3) | |
| Difusão | |||
| DLCO=capacidade de difusão do pulmão para o monóxido de carbono | Variação | 9,8–34,3 | 42,1–124,9 |
| Mediana | 20,6 | 20,6 | |
| Média (desvio‐padrão) | 21,0 (6,5) | 21,0 (6,5) | |
| Resistência das vias aéreas | |||
| sGaw=condutância específica das vias aéreas | Variação | 0,1–0,5 | 50–185 |
| Mediana | 0,2 | 105 | |
| Média (desvio‐padrão) | 0,2 (0,1) | 121,7 (52,8) |
Valores em porcentagens daqueles esperados para brasileiros.
Os resultados obtidos após a interpretação e classificação dos padrões respiratórios estão descritos na tabela 4. Dos participantes, 56% encontravam‐se com padrão respiratório alterado, assim distribuídos: 14 com padrão obstrutivo sem aprisionamento aéreo, 11 com padrão obstrutivo com aprisionamento aéreo e apenas três com padrão restritivo.
DiscussãoDepois da probabilidade de morrer devido a um segundo câncer, as doenças pulmonares são a segunda causa de mortalidade em pacientes laringectomizados e isso pode sugerir a necessidade de feitura de espirometria nesses pacientes.7 Entretanto, pouca atenção tem sido dada na literatura à avaliação da função pulmonar em pacientes submetidos à laringectomia total, principalmente devido às dificuldades técnicas para a feitura do teste, e não à falta de indicação dele.19
Vários estudos concordam que muitos pacientes laringectomizados poderiam se beneficiar do tratamento medicamentoso devido à alta porcentagem de obstrução das vias aéreas.2,6,7 De acordo com a escala de dispneia do Medical Research Council,11 56% dos pacientes relataram cansaço apenas após exercícios extenuantes e 38% quando caminhavam de maneira apressada no plano ou quando subiam uma pequena inclinação. Esse achado pode estar relacionado ao abandono do tabagismo após a cirurgia, uma vez que o efeito de deixar de fumar é relativamente imediato.20
Ao avaliar a espirometria, vários estudos encontraram valores subnormais em indivíduos laringectomizados.1,6,21,22 Nossos resultados mostraram uma porcentagem média de CVF e VEF1 abaixo do esperado para os brasileiros, respectivamente 83,3% e 75,8%. Esses dados confirmam aqueles coletados por Duran et al.,23 que encontraram uma redução significativa nesses índices.
Os dados obtidos em nossa investigação estão de acordo com outros resultados,7 nos quais um aumento do volume residual e diminuição do VEF1 foram encontrados, mostraram, assim, uma condição respiratória obstrutiva.
Em média, verificou‐se que a difusão estava diminuída (74,3%) e a resistência das vias aéreas aumentada (121,7%) em nossos resultados, em comparação aos resultados esperados para indivíduos brasileiros.
Após a feitura dos testes de função pulmonar, 44% dos pacientes apresentaram um padrão respiratório normal e 56% um padrão alterado, distribuídos em 14 pacientes com padrão obstrutivo sem aprisionamento aéreo, 11 com padrão obstrutivo e com aprisionamento aéreo e apenas três com padrão restritivo. Nossos resultados estão de acordo com os encontrados por Duran et al.23 Esses autores verificaram, em sua série com 30 pacientes laringectomizados, que 47% apresentavam função pulmonar normal, enquanto 53% apresentavam função pulmonar alterada. Na série de Vasquez et al.,7 verificou‐se que 81% dos pacientes tinham função pulmonar no padrão respiratório obstrutivo. Como já referido por Ackerstaff et al.,5 talvez o maior índice de disfunção respiratória encontrado em pacientes laringectomizados seja devido a um maior número de infecções respiratórias devido ao traqueostoma.
Nossos resultados estão de acordo com os do estudo feito por Hess et al.,2 mostram que pode ser necessário reavaliar o papel do teste de função pulmonar no monitoramento de pacientes submetidos alaringectomia total.
O uso de um dispositivo extratraqueal padronizado com metodologia reprodutível é essencial para garantir a precisão e acurácia dos testes de função pulmonar em pacientes submetidos à laringectomia total.
ConclusãoA maioria dos pacientes submetidos à laringectomia total apresenta função pulmonar alterada, do tipo obstrutiva, quase sempre associada a histórico de tabagismo.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Castro MA, Dedivitis RA, Salge JM, Matos LL, Cernea CR. Evaluation of lung function in patients submitted to total laryngectomy. Braz J Otorhinolaryngol. 2019;85:623–7.
Instituições: Faculdade de Medicina de São Paulo, Universidade de São Paulo, São Paulo, SP, Brasil.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.