Human Papillomavirus (HPV) infection is the most prevalent sexually transmitted disease worldwide. One of the barriers to the implementation of prevention programs against the disease is the limited knowledge possessed by most populations regarding the virus and its possible consequences.
ObjectiveThe purpose of this study was to evaluate the knowledge of Brazilian college students on transmission, clinical manifestations, and diseases correlated with HPV, highlighting the poor knowledge of a very common infection.
MethodsA total of 194 students answered a questionnaire about transmission, clinical features and the possible consequences of persistent HPV infection. The questionnaire was self‐applied under the supervision of the authors.
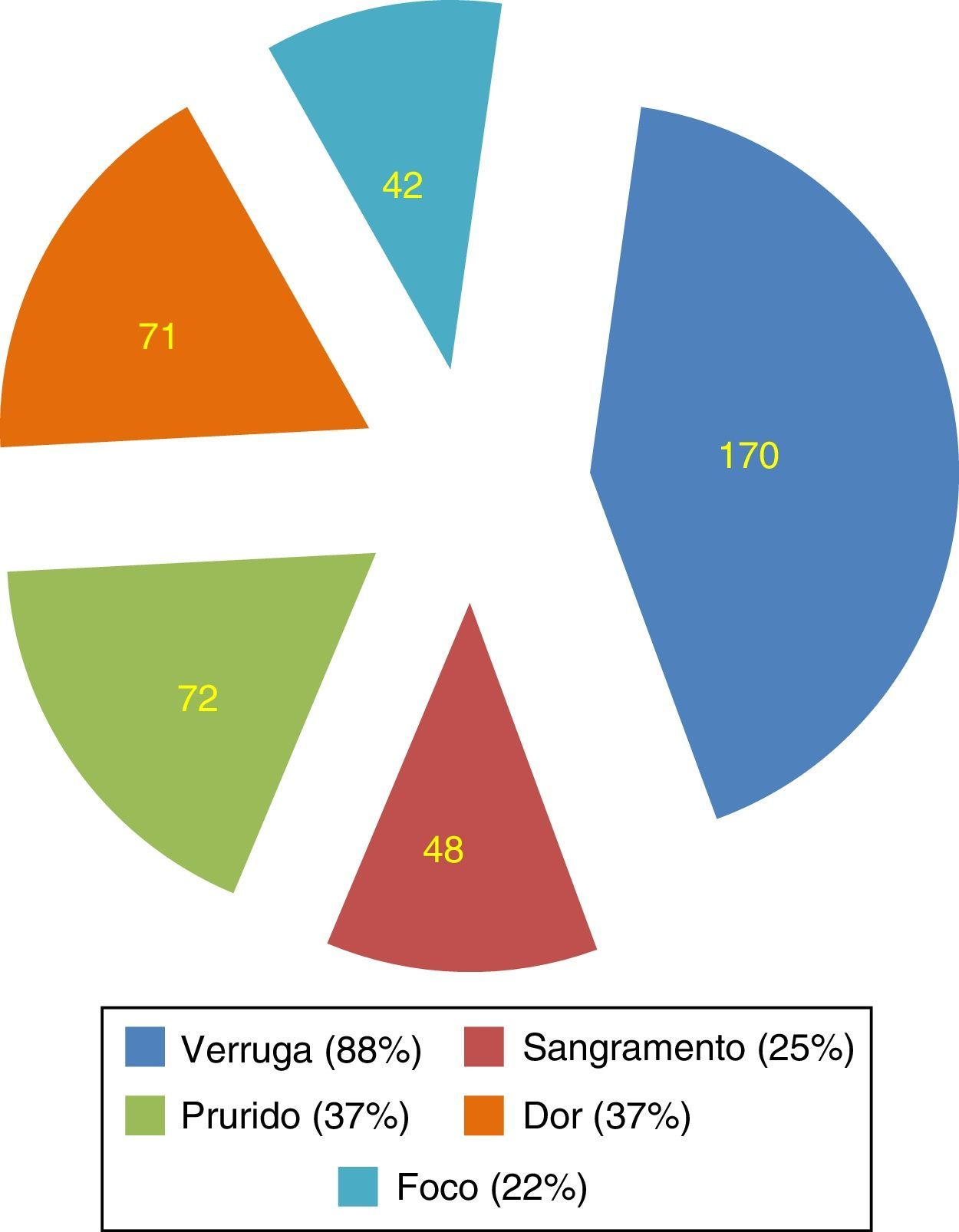
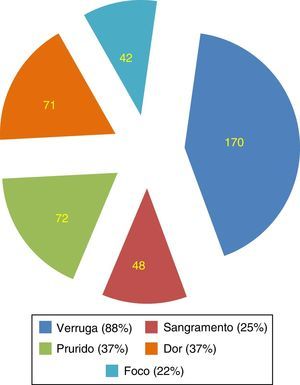
ResultsThe clinical manifestations of HPV infection were not clear to most students. Incorrect assumptions of the clinical manifestations of HPV infection included: bleeding (25%), pain (37%) and rashes (22%). Twelve per cent of respondents did not recognize warts as an HPV‐related disease. Regarding potential consequences of persistent infection, students did not recognize a relationship between HPV and laryngeal carcinoma (80.9%), pharyngeal carcinoma (78.9%), anal carcinoma (73.2%), vulvar carcinoma (65.4%) and vaginal carcinoma (54.6%). Large portions of the population evaluated were unaware of modes of HPV transmission beyond genital contact.
ConclusionKnowledge of HPV by the population evaluated in this study is partial and fragmented. Lack of knowledge may contribute to the further spread of the disease. Public health policies for education and guidance of the population should be implemented in Brazil.
A infecção pelo papilomavírus humano (HPV) é a doença sexualmente transmissível mais prevalente em todo o mundo. Uma das barreiras para a implantação de programas de prevenção contra a doença é o conhecimento limitado da maioria das populações sobre o vírus e suas possíveis consequências.
ObjetivoAvaliar o conhecimento dos estudantes universitários brasileiros sobre a transmissão, as manifestações clínicas e as doenças correlacionadas com o HPV, com destaque para o pouco conhecimento de uma infecção muito comum.
MétodoResponderam a um questionário sobre a transmissão, características clínicas e as possíveis consequências da infecção persistente pelo HPV 194 estudantes. O questionário foi autoaplicado, sob a supervisão dos autores.
ResultadosAs manifestações clínicas da infecção pelo HPV não eram claras para a maioria dos estudantes. As suposições incorretas das manifestações clínicas da infecção pelo HPV incluíam: hemorragia (25%), dor (37%) e erupções cutâneas (22%) ¿ 12% dos entrevistados não reconheciam as verrugas como uma doença relacionada ao HPV. Quanto às potenciais consequências da infecção persistente, os alunos não reconheciam uma relação entre HPV e câncer de laringe (80,9%), carcinoma da faringe (78,9%), carcinoma anal (73,2%), carcinoma vulvar (65,4%) e carcinoma vaginal (54,6%). Grandes porções da população avaliada desconheciam os modos de transmissão do HPV além do contato genital.
ConclusãoO conhecimento de HPV pela população avaliada neste estudo é parcial e fragmentado. A falta de conhecimento pode contribuir para a propagação da doença. Políticas públicas de saúde para a educação e orientação da população devem ser implantadas no Brasil.
O papilomavírus humano (HPV) é o agente etiológico da infecção viral mais comum do trato genital em todo o mundo. O vírus também está relacionado com uma ampla gama de distúrbios em crianças e adultos de ambos os sexos. O impacto clínico da doença relacionada ao HPV engloba uma gama de distúrbios benignos e malignos.1
A infecção pelo HPV é a doença sexualmente transmissível mais comum no mundo, com mais de 14 milhões de novos casos relatados nos Estados Unidos em 2008. Levando‐se em conta todos os indivíduos infectados, estima‐se que 79 milhões de americanos foram infectados pelo HPV em 2008.2
O papilomavírus humano é um vírus DNA da família Papillomaviridae. O HPV infecta a pele e a mucosa. Com base nas diferenças das sequências genômicas do L1, o gene que codifica a principal proteína do capsídeo, mais de 190 tipos de HPV foram identificados por análise molecular.3
O HPV foi classificado em tipos de alto e baixo risco, de acordo com seu potencial para induzir câncer em tecidos infectados.1 Embora o contato sexual seja o modo mais amplamente aceito de transmissão, outras formas de contaminação são descritas na literatura.4 A transmissão vertical (infecção de recém‐nascidos pela passagem através de um canal de parto contaminado) é 231 vezes maior em mulheres com condiloma vaginal/vulvar do que em mulheres sem a doença clinicamente evidente. A transmissão do HPV por meio de infecção subclínica também pode ser um importante modo de infecção; talvez o maior fator de risco quando se estima a taxa de transmissão materno‐fetal.5
As manifestações clínicas de doenças relacionadas ao HPV variam, dependem do tipo de HPV e local da inoculação, mas a verruga é considerada a lesão primária clássica da infecção.6
Embora a infecção persistente do colo do útero por HPV de alto risco (16 e 18) há muito seja considerada o fator causador de câncer cervical e uterino, apenas recentemente houve o reconhecimento de que esse mesmo processo é responsável por câncer do ânus, pênis, vagina, vulva e orofaringe.7,8
A infecção pelo HPV com os tipos 6 e 11 (baixo risco) causa doenças recorrentes como a papilomatose oral e laríngea.9
Considerando a alta prevalência de doença associada ao HPV e seu potencial para recorrência e conversão maligna, os custos relacionados ao diagnóstico e tratamento têm um grande impacto nos sistemas de saúde em todo o mundo. Por exemplo, só em 2003 os Estados Unidos gastaram US$ 418 milhões para o tratamento de doenças relacionadas ao HPV, exclusive os valores gastos com a doença cervical.10
Em 2012, o sistema de saúde italiano gastou 528,6 milhões de euros para o tratamento de doenças relacionadas ao HPV (câncer cervical, vulvar, vaginal, anal, peniano, de cabeça e pescoço, verrugas genitais e papilomatose respiratória.11
Além dos custos extremamente elevados para os sistemas de saúde, as doenças relacionadas ao HPV em todo o mundo estão associadas a altas taxas de morbidade e mortalidade.12
Tal como acontece com outras doenças sexualmente transmissíveis, a prevenção continua a ser a melhor opção para o controle da doença relacionada ao HPV, especialmente porque não há tratamento curativo.9 Entre as diferentes formas de prevenção disponíves para a doença relacionada ao HPV, a vacinação demonstrou boa relação custo‐efetividade em vários programas em todo o mundo.9
Contudo, uma das barreiras para a implantação desses programas é o conhecimento limitado sobre o vírus e suas possíveis consequências que a maioria das populações tem.13–16
Estudos feitos em diferentes partes do mundo identificaram que não há uma compreensão adequada do tema quando se consideram os jovens sexualmente ativos.17–19
Positivamente, os países que implantaram programas de imunização observaram que as campanhas de vacinação contribuíram para o aumento dos níveis de conscientização sobre a questão. Essas campanhas, no entanto, tiveram como foco principal o câncer cervical, enquanto as informações fornecidas sobre outras doenças relacionadas ao HPV são limitadas.20
Embora a literatura científica forneça fortes evidências sobre a relação entre a infecção pelo HPV de alto risco e o desenvolvimento de câncer orofaríngeo, o conhecimento popular sobre esse tumor é inadequado ou inexistente.21
Em um estudo com 2.126 adultos americanos que avaliou o conhecimento geral dos cânceres de cabeça e pescoço, menos de 1% dos participantes reconheceu a infecção pelo HPV como um possível fator de risco para o câncer de boca e faringe.22
Curiosamente, existe uma diferença de 10 vezes entre as taxas de infecção oral (4%) e infecção genital (40%) em homens. A despeito das taxas relativamente baixas de infecção, o desenvolvimento de lesões benignas e malignas na cabeça e pescoço tem aumentado a uma taxa alarmante.23
O comportamento sexual foi relacionado a uma taxa crescente de infecção oral pelo HPV, mas não há consenso na literatura sobre o assunto. Os fatores de risco podem incluir o número de parceiros sexuais ao longo da vida e a crescente prática de sexo oral.24,25
A infecção subclínica pode facilitar a disseminação da doença para parceiros não infectados. O uso do preservativo deve ser sempre incentivado, mas não pode fornecer proteção total contra a infecção pelo HPV porque o vírus pode ser eliminado a partir de locais não protegidos pelo preservativo.26
O objetivo deste estudo foi avaliar o nível de conhecimento dos estudantes universitários sobre as questões envolvidas na transmissão do vírus, as manifestações clínicas e as potenciais consequências das infecções persistentes pelo HPV, identificar as lacunas no conhecimento e assim contribuir para campanhas educativas.
MétodoEste estudo transversal foi aprovado pelo Comitê de Ética e Pesquisa (CAAE: 20424413.4.0000.5479). Trezentos alunos dos dois primeiros anos de faculdades de medicina, enfermagem e fonoaudiologia e audiologia foram convidados a participar deste estudo. O questionário era autoaplicável e os indivíduos foram organizados em grupos para minimizar a interferência do currículo de cada uma das faculdades. Os autores supervisionaram o preenchimento dos questionários. Cada questionário foi identificado apenas pelo número para manter o anonimato de cada participante.
ResultadosDos 300 estudantes convidados, 194 concordaram em participar e responderam os questionários em sua totalidade. Nenhum questionário foi excluído.
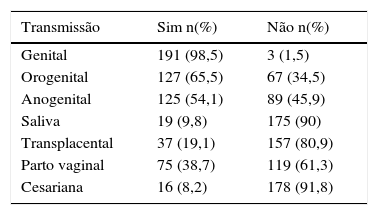
A maioria dos indivíduos (92,8%) respondeu corretamente que quanto maior o número de parceiros sexuais, maior o risco de infecção pelo HPV. Os resultados relativos à transmissão estão apresentados na tabela 1. A maioria dos respondentes reconheceu o contato genital‐genital como um modo comum de transmissão, mas o conhecimento sobre outros modos de transmissão era limitado. A maioria dos entrevistados subestimou o risco de transmissão materno‐fetal.
Respostas sobre os modos de transmissão do HPV
| Transmissão | Sim n(%) | Não n(%) |
|---|---|---|
| Genital | 191 (98,5) | 3 (1,5) |
| Orogenital | 127 (65,5) | 67 (34,5) |
| Anogenital | 125 (54,1) | 89 (45,9) |
| Saliva | 19 (9,8) | 175 (90) |
| Transplacental | 37 (19,1) | 157 (80,9) |
| Parto vaginal | 75 (38,7) | 119 (61,3) |
| Cesariana | 16 (8,2) | 178 (91,8) |
Em relação às medidas de proteção, 51% dos participantes declararam que os preservativos oferecem proteção total contra a infecção pelo HPV durante a relação sexual, 12,4% não sabiam responder essa pergunta e 36,6% responderam que essa proteção não seria totalmente eficaz. Quando perguntados se poderiam infectar seus parceiros mesmo quando assintomáticos, 88,7% dos entrevistados responderam positivamente, 2,2% negativamente e 8,8% não sabiam.
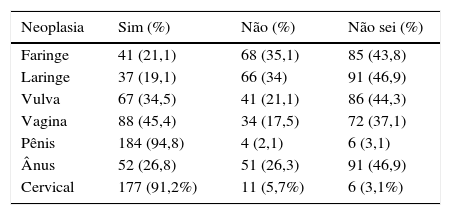
Quanto ao desenvolvimento de malignidade, o risco de câncer cervical e peniano foi mais prontamente reconhecido, com apreciação bem menor para o câncer em outros locais (tabela 2). A incerteza sobre o risco de câncer nesses outros locais também ficou evidente.
Proporção de respostas sobre a participação do HPV na patogênese do câncer em diferentes sítios anatômicos
| Neoplasia | Sim (%) | Não (%) | Não sei (%) |
|---|---|---|---|
| Faringe | 41 (21,1) | 68 (35,1) | 85 (43,8) |
| Laringe | 37 (19,1) | 66 (34) | 91 (46,9) |
| Vulva | 67 (34,5) | 41 (21,1) | 86 (44,3) |
| Vagina | 88 (45,4) | 34 (17,5) | 72 (37,1) |
| Pênis | 184 (94,8) | 4 (2,1) | 6 (3,1) |
| Ânus | 52 (26,8) | 51 (26,3) | 91 (46,9) |
| Cervical | 177 (91,2%) | 11 (5,7%) | 6 (3,1%) |
Em relação aos sinais e sintomas da infecção pelo HPV, os participantes relataram que as verrugas eram o principal sintoma (88%). Sintomas como sangramento (25%), prurido (37%) e dor (22%) foram incorretamente identificados como parte da sintomatologia de rotina (fig. 1).
DiscussãoDe acordo com os Centros de Controle de Doenças dos Estados Unidos, 49% das infecções pelo HPV ocorrem em pessoas entre 15 e 24 anos, com custos significativos relacionados ao tratamento.27
O nível socioeconômico e o grau de escolaridade baixos estão correlacionados com um prognóstico ruim em doenças relacionadas ao HPV, como a papilomatose respiratória recorrente (PRR), bem como com as baixas taxas de adesão aos programas de prevenção de infecções.28
No Brasil, 44,9% da população acima de 15 anos não tem educação formal ou tem o ensino fundamental incompleto, enquanto 19% têm o ensino médio incompleto.29
É importante considerar que, embora o nível de escolaridade do grupo do estudo tenha sido maior que o da população em geral, os participantes não tinham educação formal em HPV ou suas doenças relacionadas. Assim, o conhecimento desse grupo é representativo do de seus pares. Nossos resultados mostram um bom conhecimento dos entrevistados sobre algumas questões, mas em outras áreas importantes esse conhecimento é parcial e fragmentado.
A grande maioria dos participantes do estudo (92,8%) indicou que quanto maior o número de parceiros sexuais, maior é o risco de infeção pelo HPV. Esse resultado também foi observado em outros estudos.25,30 A transmissão genital‐genital foi prontamente reconhecida como um fator significativo para a infecção pelo HPV. Infelizmente, formas opcionais de transmissão, como orogenital e anogenital, foram reconhecidas por menos da metade dos respondentes, um déficit importante na compreensão do que são consideradas práticas sexuais seguras. Esse dado é particularmente preocupante quando se consideram as possíveis consequências de infecções persistentes nesses locais (transformação maligna) e merece atenção especial para a formulação de futuras políticas educacionais de saúde.24,30
Os participantes deste trabalho pertencem a uma faixa etária com número elevado de parceiros sexuais e baixa frequência do uso de preservativo.31
Nossos resultados indicam que a maioria (63,4%) dos respondentes considera estar totalmente protegida contra a infecção pelo HPV quando usa preservativo. As apresentações clínicas opcionais da infecção viral (PRR e câncer) não foram reconhecidas pela população avaliada, um fato que também deve ser considerado em programas de prevenção.
A grande maioria dos respondentes não reconheceu a possibilidade de transmissão transplacentária do vírus ou mesmo que a transmissão pode ocorrer durante o parto vaginal. Quando consideramos a idade e os anos de vida reprodutiva da população estudada, a compreensão inadequada do HPV nesse grupo representa uma falta de conhecimento séria e arriscada.
Quanto às doenças relacionadas ao HPV, o câncer cervical foi o mais facilmente reconhecido pelos participantes do estudo (91,23%). Infelizmente, houve pouco reconhecimento sobre a associação entre a infecção e outros cânceres. Esses dados são consistentes com os dados epidemiológicos apresentados nos últimos anos sobre essas doenças.25,32
Embora os esforços educacionais tenham obtido sucesso ao estabelecer o reconhecimento da relação entre HPV e câncer cervical, esforços mais agressivos devem ser feitos para estabelecer firmemente esse mesmo reconhecimento com outros tipos de cânceres. Nossos dados indicam que 88,7% dos entrevistados prontamente reconheceram o potencial de propagação da doença quando assintomáticos. A maioria dos respondentes reconheceu a verruga como o clássico sintoma de infecção, uma taxa maior do que a obtida por outros autores,33 mas eles identificaram incorretamente outros sinais e sintomas como componentes da infecção ativa (fig. 1). O autoexame pode ser crucial para o reconhecimento da infecção ativa e deve ser incentivado. A detecção precoce da infecção ativa é importante, pois o diagnóstico tardio está associado a taxas mais altas de complicações.23,34
No entanto, a incapacidade de identificar corretamente os sinais de infecção ativa, como demonstrado neste estudo, representa uma grande barreira que deve ser superada para o sucesso da implantação de um programa de autoexame.
Levando‐se em conta a potencial gravidade e os custos relacionados com a doença associada ao HPV, o papel da prevenção é inquestionável. No entanto, para que as medidas de proteção individual sejam eficazes, é necessário que um nível mínimo de conhecimento sobre o assunto seja adquirido pela população.
A partir dos resultados obtidos neste trabalho, identificamos lacunas no conhecimento sobre a infecção pelo HPV. Os dados deste estudo foram obtidos a partir de um grupo que representa um nível de escolaridade acima da média no Brasil, destacaram‐se as deficiências nos atuais programas educacionais do país sobre a infecção pelo HPV. É essencial que a política pública brasileira sobre o tema seja reavaliada.
No entanto, outros autores observaram que um aumento do conhecimento sobre o problema não se reflete na consciência da importância das medidas preventivas a serem adotadas. Esses autores recomendaram uma informação direta e acompanhada de argumentos que não podem ser mal interpretados.35
O fato de que nossa amostra não foi representativa de toda a população brasileira, bem como a limitação do recrutamento a apenas uma universidade são potenciais limitações do estudo. Contudo, acreditamos que este trabalho possa fornecer informações úteis para políticas de orientação para a população.
As lacunas no conhecimento sobre a infecção pelo HPV e as suas potenciais consequências podem diminuir a eficiência e o alcance dos programas de prevenção. Embora os programas de vacinação já estejam em execução para uma grande parcela da população, esses programas devem ser complementados com informações para toda a população. Caso contrário, a eficácia dos programas de vacinação pode ser prejudicada. É essencial promover campanhas educativas sobre os riscos de transmissão, as formas de proteção e as consequências das doenças relacionadas ao HPV para minimizar a morbidade individual e diminuir os custos para o sistema de saúde. Políticas públicas de saúde para a educação e orientação da população devem ser implantadas no Brasil.
ConclusãoO conhecimento sobre o HPV da população avaliada neste estudo é parcial e fragmentado. A falta de conhecimento pode contribuir para a propagação da doença. Políticas públicas de saúde para a educação e orientação da população devem ser implantadas no Brasil.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.
Como citar este artigo: Burlamaqui JC, Cassanti AC, Borim GB, Damrose E, Villa LL, Silva L. Human Papillomavirus and students in Brazil: an assessment of knowledge of a common infection – preliminary report. Braz J Otorhinolaryngol. 2017;83:120–5.