Lesions in the oral cavity, pharynx and larynx due to endotracheal intubation can cause reduction in the local motility and sensitivity, impairing the swallowing process, resulting in oropharyngeal dysphagia.
ObjectiveTo verify the predictive factors for the development of oropharyngeal dysphagia and the risk of aspiration in patients with prolonged orotracheal intubation admitted to an intensive care unit.
MethodsThis is an observational, analytical, cross‐sectional and retrospective data collection study of 181 electronic medical records of patients submitted to prolonged orotracheal intubation. Data on age; gender; underlying disease; associated comorbidities; time and reason for orotracheal intubation; Glasgow scale on the day of the Speech Therapist assessment; comprehension; vocal quality; presence and severity of dysphagia; risk of bronchoaspiration; and the suggested oral route were collected. The data were analyzed through logistic regression. The level of significance was set at 5%, with a 95% Confidence Interval.
ResultsThe prevalence of dysphagia in this study was 35.9% and the risk of aspiration was 24.9%. As the age increased, the altered vocal quality and the degree of voice impairment increased the risk of the presence of dysphagia by 5‐; 45.4‐ and 6.7‐fold, respectively, and of aspiration by 6‐; 36.4‐ and 4.8‐fold. The increase in the time of orotracheal intubation increased the risk of aspiration by 5.5‐fold.
ConclusionPatients submitted to prolonged intubation who have risk factors associated with dysphagia and aspiration should be submitted to an early speech‐language/audiology assessment and receive appropriate and timely treatment. The recognition of these predictive factors by the entire multidisciplinary team can minimize the possibility of clinical complications inherent to the risk of dysphagia and aspiration in extubated patients.
Lesões na cavidade oral, faringe e laringe, em virtude de intubação endotraqueal, podem causar redução da motricidade e da sensibilidade local e comprometer o processo da deglutição, determinando disfagia orofaríngea.
ObjetivoVerificar os fatores preditivos do desenvolvimento de disfagia orofaríngea e risco de aspiração em pacientes pós‐intubação orotraqueal prolongada internados em uma unidade de terapia intensiva.
MétodoEstudo observacional, analítico, de delineamento transversal e retrospectivo de coleta de dados de 181 prontuários eletrônicos, de pacientes submetidos à intubação orotraqueal prolongada. Foram coletadas informações referentes a idade; sexo; doença de base, comorbidades associadas; tempo e motivo da intubação orotraqueal; Escala Glasgow no dia da avaliação fonoaudiológica; compreensão; qualidade vocal; presença de disfagia e a gravidade; risco de broncoaspiração; e via oral sugerida. Os dados foram analisados por meio da regressão logística. Adotou-se o nível de significância de 5% e intervalo de confiança de 95%.
ResultadosA prevalência de disfagia neste estudo foi de 35,9% e de risco de aspiração de 24,9%. O aumento da idade, a qualidade vocal alterada e o grau de comprometimento da voz elevam os riscos de presença em disfagia em 5; 45,4 e 6,7 vezes, respectivamente, e de aspiração em 6; 36,4 e 4,8 vezes. Já o aumento do tempo de intubação orotraqueal elevou em 5,5 vezes o risco de aspiração.
ConclusãoPacientes submetidos a intubação prolongada que apresentam os fatores de risco relacionados às disfagia e aspiração devem ser submetidos a avaliação fonoaudiológica precoce e receber conduta adequada em tempo hábil. O reconhecimento desses fatores preditivos por toda a equipe multidisciplinar pode minimizar as possibilidades de complicações clínicas inerentes ao risco de disfagia e aspiração em pacientes extubados.
A intubação orotraqueal (IOT) é um procedimento que permite a assistência ventilatória em pacientes anestesiados ou sob ventilação mecânica, pode ser de curta ou longa duração.1 Considera‐se como de longa duração a intubação por período superior a 48 horas.2,3 A presença de tubos oro ou nasotraqueais em contato direto com as estruturas das vias aéreas pode provocar lesões de mucosa, decorrentes, principalmente, de intubações traumáticas e prolongadas, do uso de tubos de grande calibre e da elevada pressão no balonete das sondas.1
As lesões na cavidade oral, faringe e laringe, em virtude da intubação endotraqueal, causam redução da motricidade e da sensibilidade local e comprometem o processo da deglutição, determinam a disfagia orofaríngea.4–6 A presença da disfagia é responsável por postergar o retorno à alimentação por via oral, aumentar o risco de doenças pulmonares, adiar a alta hospitalar.7 Além disso, pode desencadear problemas como a desnutrição e a pneumonia aspirativa, piorar significantemente o estado clínico do paciente internado.8 A incidência dessa pós‐intubação orotraqueal varia amplamente, de 3%‐83%,4–6 depende do método de avaliação e da característica da população estudada.
A identificação precoce da disfagia é necessária para proporcionar ao paciente segurança na ingestão por via oral e, dessa forma, minimizar os riscos de complicações futuras, inerentes à broncoaspiração.
Para tanto, a avaliação fonoaudiológica clínica à beira do leito é a forma mais usada de análise da habilidade de deglutição e, em muitos hospitais, o único meio para investigar a suspeita clínica de um distúrbio de deglutição. É uma avaliação não invasiva, rápida, de baixo custo e consome poucos recursos.9,10
A avaliação fonoaudiológica na Unidade de Terapia Intensiva (UTI) visa a identificar as possíveis alterações funcionais que interferem nas fases oral e faríngea da deglutição.11 Além do diagnóstico da broncoaspiração, permite a avaliação da possibilidade de reintrodução de dieta por via oral, assim como o retorno do prazer de alimentar‐se concomitantemente ou não ao uso da sonda de alimentação.12
Diante da importância de disfagia orofaríngea pós‐intubação orotraqueal prolongada e das implicações que essa proporciona, tornam‐se necessários estudos que visem a identificar os fatores que contribuem para o aumento da incidência de disfagia orofaríngea e, dessa forma, colaborar para que medidas possam ser aplicadas para sua redução, quando possível, e promover estratégias de reconhecimento dos fatores de risco por parte de toda equipe multidisciplinar, a fim de garantir a intervenção precoce e minimizar a ocorrência das complicações.
Assim, este estudo tem como objetivo verificar os fatores preditivos para desenvolver disfagia orofaríngea e risco de aspiração, em pacientes pós‐intubação orotraqueal prolongada, internados em uma unidade de terapia intensiva, que foram submetidos à avaliação fonoaudiológica à beira leito.
MétodoEstudo observacional, analítico, de delineamento transversal, de caráter retrospectivo, aprovado pelo Comitê de Ética em Pesquisa da instituição sob o parecer 51373615.6.0000.5149.
Fez‐se a coleta de dados, em prontuários eletrônicos, dos pacientes internados na Unidade de Terapia Intensiva (UTI) adulto de um hospital público, entre novembro de 2012 e junho de 2015.
Os critérios de inclusão adotados neste estudo foram idade superior a 18 anos; histórico de intubação orotraqueal prolongada (> 48 horas); ter sido submetido à avaliação clínica da deglutição à beira do leito nas primeiras 48h após a extubação; não apresentar histórico de traqueostomia; doenças neurológicas ou neurodegenerativas; disfagia orofaríngea prévia à hospitalização; disfagia esofágica e alterações morfológicas de cabeça e pescoço. Os prontuários dos pacientes cujos dados da avaliação fonoaudiológica e/ou informações pertinentes ao estudo estavam incompletos foram excluídos da amostra.
Para análise descritiva do perfil dos pacientes, foram coletadas as informações referentes a idade; sexo; doença de base, comorbidades associadas; tempo e motivo da intubação orotraqueal; Escala Glasgow no dia da avaliação fonoaudiológica; compreensão; qualidade vocal, avaliada em até 48 horas de pós‐extubação, por meio da análise perceptivo‐auditiva da vogal /a/ sustentada e da conversa espontânea; presença e gravidade da disfagia; risco de broncoaspiração; e via oral sugerida.
A gravidade da disfagia e o risco de aspiração foram determinados com o protocolo The Mann Assessment of Swallowing Ability (Masa). Esse instrumento foi desenvolvido e validado na língua inglesa, traduzido para o português brasileiro e encontra‐se em processo de validação para essa língua. Esse inclui a avaliação motora e sensorial das estruturas envolvidas no processo de deglutição. Além disso, avalia algumas funções relacionadas aos nervos cranianos e a deglutição funcional. Esse foi desenvolvido e validado com a deglutição de bário modificado, prevê corretamente aspiração em 26 de 28 pacientes, resulta em uma sensibilidade de 93%, é considerado padrão de referência para a avaliação à beira leito.13
A partir da pontuação final do protocolo Masa, determinou‐se a gravidade da disfagia e o risco de aspiração. Escores entre 178 e 200 pontos indicam ausência de disfagia; entre 168 e 177 – disfagia leve; entre 139 e 167 – disfagia moderada e valores abaixo de 138 – disfagia grave. Com relação ao risco de aspiração, escores entre 170 e 200 pontos indicam ausência de risco; entre 149 e 169 – risco leve; entre 141 e 148 – risco moderado e valores abaixo de 140 – risco grave.13
O nível funcional de deglutição foi determinado por meio da Escala Funcional de Alimentação (Functional Oral Intake Scale – FOIS),14 ferramenta amplamente usada, internacional e nacionalmente, com tradução transcultural para o português brasileiro,15 para indicar a via de alimentação possível de forma eficiente e segura. Ela considera as características da dieta do indivíduo e as classifica em sete níveis de acordo com a via de alimentação, as limitações e as restrições alimentares. Nível I: nada por via oral; Nível II: dependência de via opcional, mínima via oral de algum alimento ou líquido; Nível III: dependência de via opcional, com oferta consistente de via oral; Nível IV: via oral total, mas limitada a uma única consistência; Nível V: via oral total, com mais de uma consistência, mas que necessita de preparo especial ou compensações; Nível VI: via oral total, com mais de uma consistência, que não necessitam de preparo especial, porém com restrições alimentares; Nível VII: via oral total, sem restrições.15 Para fins estatísticos, o nível funcional de alimentação dos pacientes foi agrupado: dependentes de via opcional de alimentação (FOIS I, II, III), via oral limitada a uma única consistência (FOIS IV), via oral com múltiplas consistências, mas com restrições (FOIS V e VI), e via oral total, sem restrições (FOIS VII).
O nível funcional de alimentação representado pela graduação da escala FOIS foi determinado após avaliação das condições morfofuncionais das estruturas do sistema estomatognático e da avaliação funcional da deglutição. Dessa forma, qualquer alteração proveniente da doença de base ou da intubação orotraqueal foi considerada para classificar nível funcional de alimentação.
Para a análise estatística, foram usadas medidas de tendência central e dispersão para as variáveis contínuas e de distribuição de frequência relativa para as variáveis categóricas.
A existência de associação entre a disfagia e o risco de aspiração com as variáveis uni e multivariada foram avaliadas com a análise de regressão logística, com as associações apresentadas como odds ratio (OR). Adotou‐se o valor de p < 0,10 como critério para incluir as variáveis multivariadas no modelo de regressão logística. As variáveis explicativas analisadas foram as características demográficas e clínicas dos pacientes.
A variável idade foi incluída de forma contínua nos modelos de regressão logística binária como preditora de disfagia e de risco de aspiração, visto que se encontraram coeficientes de correlação linear de Person de 0,998 e 0,993; respectivamente.
Para ajuste do modelo tendo como variável resposta o tempo de intubação orotraqueal (IOT), fez‐se o agrupamento desse por meio da técnica de análise de Cluster e do método K‐means, para divisão da quantidade de grupos definidos. Esse foi inicialmente dividido em três grupos, o último foi caracterizado por indivíduos com tempo de IOT superior a 14 dias. Todavia, esse se mostrou extremamente distante dos demais e representava apenas 3,3% da amostra avaliada.
Por isso, optou‐se por agrupar a amostra apenas em dois grupos, o primeiro composto por indivíduos com tempo de IOT entre dois e sete dias (66,3%) e o segundo entre oito e 14 dias (33,7%).
Para todas as análises foram usados o nível de significância de 5% e o intervalo de confiança de 95%. Os dados coletados foram tabulados no programa Excel e submetidos a análises uni e multivariadas com o auxílio do software SPSS 23.0 (Statistical Package for the Social Science).
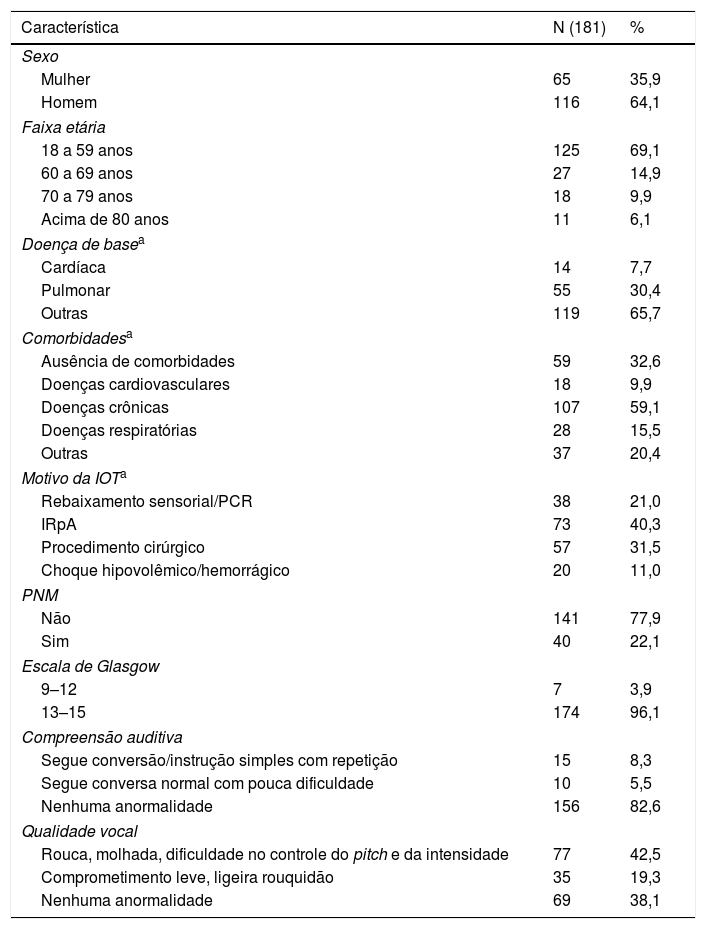
ResultadosNeste estudo foram analisados os prontuários de 181 pacientes que preencheram os critérios de inclusão. A tabela 1 apresenta as características clínicas e demográficas desses. A amostra foi predominantemente do sexo feminino (64,1%); entre 19 e 90 anos (47,9 DP 19,3); a doença crônica mais prevalente (59,1%) e o principal motivo de IOT foi a insuficiência respiratória aguda – IRpA (40,3%).
Características demográficas e clínicas dos pacientes
| Característica | N (181) | % |
|---|---|---|
| Sexo | ||
| Mulher | 65 | 35,9 |
| Homem | 116 | 64,1 |
| Faixa etária | ||
| 18 a 59 anos | 125 | 69,1 |
| 60 a 69 anos | 27 | 14,9 |
| 70 a 79 anos | 18 | 9,9 |
| Acima de 80 anos | 11 | 6,1 |
| Doença de basea | ||
| Cardíaca | 14 | 7,7 |
| Pulmonar | 55 | 30,4 |
| Outras | 119 | 65,7 |
| Comorbidadesa | ||
| Ausência de comorbidades | 59 | 32,6 |
| Doenças cardiovasculares | 18 | 9,9 |
| Doenças crônicas | 107 | 59,1 |
| Doenças respiratórias | 28 | 15,5 |
| Outras | 37 | 20,4 |
| Motivo da IOTa | ||
| Rebaixamento sensorial/PCR | 38 | 21,0 |
| IRpA | 73 | 40,3 |
| Procedimento cirúrgico | 57 | 31,5 |
| Choque hipovolêmico/hemorrágico | 20 | 11,0 |
| PNM | ||
| Não | 141 | 77,9 |
| Sim | 40 | 22,1 |
| Escala de Glasgow | ||
| 9–12 | 7 | 3,9 |
| 13–15 | 174 | 96,1 |
| Compreensão auditiva | ||
| Segue conversão/instrução simples com repetição | 15 | 8,3 |
| Segue conversa normal com pouca dificuldade | 10 | 5,5 |
| Nenhuma anormalidade | 156 | 82,6 |
| Qualidade vocal | ||
| Rouca, molhada, dificuldade no controle do pitch e da intensidade | 77 | 42,5 |
| Comprometimento leve, ligeira rouquidão | 35 | 19,3 |
| Nenhuma anormalidade | 69 | 38,1 |
Dentre os 181 pacientes; 96,1% apresentaram a Escala de Coma de Glasgow acima de 13; 82,6% encontravam‐se alertas e cooperativos no momento da avaliação e 42,5% apresentaram qualidade vocal rouca, molhada e dificuldade no controle do pitch e da intensidade. No que se refere ao tempo de IOT, o mínimo foi de dois dias e o máximo de 21 (6,3 DP 3,7).
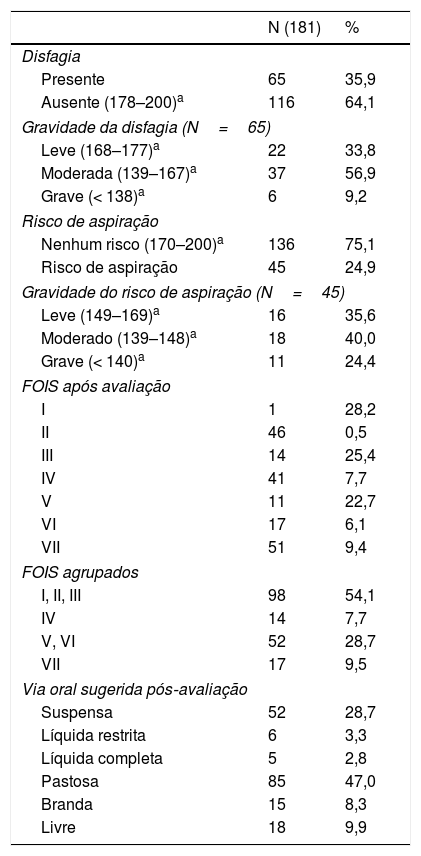
A tabela 2 apresenta os resultados da avaliação clínica da deglutição. A prevalência de disfagia nos idosos, com idade igual ou superior a 60 anos, foi de 44,4% e o risco de aspiração, de 33,9%. Nos adultos foram, respectivamente, 32% e 20,8%. Após a avaliação funcional da deglutição, a consistência predominantemente sugerida pelos fonoaudiólogos foi a pastosa (47%).
Resultado da avaliação fonoaudiológica da deglutição
| N (181) | % | |
|---|---|---|
| Disfagia | ||
| Presente | 65 | 35,9 |
| Ausente (178–200)a | 116 | 64,1 |
| Gravidade da disfagia (N=65) | ||
| Leve (168–177)a | 22 | 33,8 |
| Moderada (139–167)a | 37 | 56,9 |
| Grave (< 138)a | 6 | 9,2 |
| Risco de aspiração | ||
| Nenhum risco (170–200)a | 136 | 75,1 |
| Risco de aspiração | 45 | 24,9 |
| Gravidade do risco de aspiração (N=45) | ||
| Leve (149–169)a | 16 | 35,6 |
| Moderado (139–148)a | 18 | 40,0 |
| Grave (< 140)a | 11 | 24,4 |
| FOIS após avaliação | ||
| I | 1 | 28,2 |
| II | 46 | 0,5 |
| III | 14 | 25,4 |
| IV | 41 | 7,7 |
| V | 11 | 22,7 |
| VI | 17 | 6,1 |
| VII | 51 | 9,4 |
| FOIS agrupados | ||
| I, II, III | 98 | 54,1 |
| IV | 14 | 7,7 |
| V, VI | 52 | 28,7 |
| VII | 17 | 9,5 |
| Via oral sugerida pós‐avaliação | ||
| Suspensa | 52 | 28,7 |
| Líquida restrita | 6 | 3,3 |
| Líquida completa | 5 | 2,8 |
| Pastosa | 85 | 47,0 |
| Branda | 15 | 8,3 |
| Livre | 18 | 9,9 |
FOIS, escala funcional de alimentação; N, número de participantes.
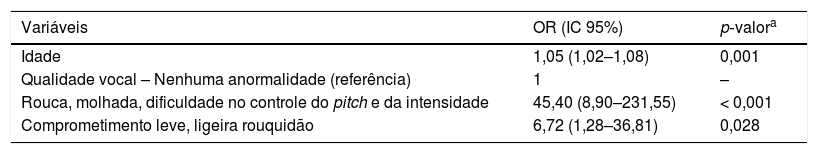
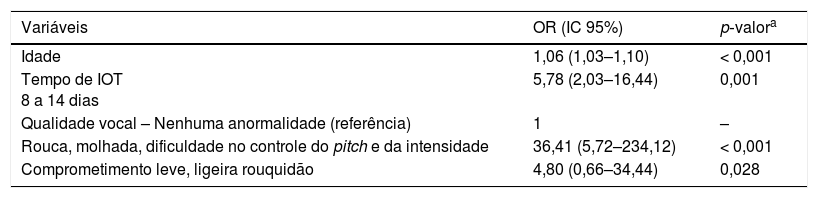
Os fatores preditivos para os riscos de disfagia e aspiração foram apresentados nas tabelas 3 e 4, foram descritas apenas as variáveis do modelo final que tiveram valor de p estatisticamente significantes. Assim, vale destacar que não foram descritas em tabelas as demais variáveis que não foram associadas à disfagia e aspiração. O aumento da idade, a qualidade vocal alterada e o grau de comprometimento da voz elevam os riscos de presença em disfagia e de aspiração. Já o aumento do tempo de intubação orotraqueal elevou o risco de aspiração.
Modelo final multivariado de regressão logística associado à presença de disfagia
| Variáveis | OR (IC 95%) | p‐valora |
|---|---|---|
| Idade | 1,05 (1,02–1,08) | 0,001 |
| Qualidade vocal – Nenhuma anormalidade (referência) | 1 | – |
| Rouca, molhada, dificuldade no controle do pitch e da intensidade | 45,40 (8,90–231,55) | < 0,001 |
| Comprometimento leve, ligeira rouquidão | 6,72 (1,28–36,81) | 0,028 |
IC, intervalo de confiança; OR, odds ratio.
Modelo final multivariado de regressão logística associado ao risco de aspiração
| Variáveis | OR (IC 95%) | p‐valora |
|---|---|---|
| Idade | 1,06 (1,03–1,10) | < 0,001 |
| Tempo de IOT 8 a 14 dias | 5,78 (2,03–16,44) | 0,001 |
| Qualidade vocal – Nenhuma anormalidade (referência) | 1 | – |
| Rouca, molhada, dificuldade no controle do pitch e da intensidade | 36,41 (5,72–234,12) | < 0,001 |
| Comprometimento leve, ligeira rouquidão | 4,80 (0,66–34,44) | 0,028 |
IC, intervalo de confiança; IOT, intubação orotraqueal; OR, odds ratio.
O índice de acerto do risco de presença da disfagia encontrado foi de 83,8%; o valor de R2 obtido foi de 0,629; indicou que o modelo explica 62,9% da variabilidade da existência de disfagia. Já o índice de acerto para o risco de aspiração encontrado foi de 87,8%; o valor de R2 obtido foi de 0,624; indicou que o modelo explica 62,4% da variabilidade do risco de aspiração.
Verificou‐se ainda que a única variável que apresentou associação com o tempo de intubação orotraqueal foi o risco de aspiração. Dessa forma, indivíduos que permaneceram intubados por períodos prolongados, entre 8 e 14 dias, têm 5,5 vezes a chance de aspiração dos que ficaram menos tempo intubados (OR=5,50; IC 95% 2,59‐11,66; p=0,000).
DiscussãoA disfagia é definida como a dificuldade ou incapacidade na transferência dos alimentos e líquidos de forma segura e eficaz, da cavidade oral até o estômago, é habitualmente observada em pacientes de cuidados críticos, que necessitaram de intubação orotraqueal para ventilação mecânica.7 Em decorrência do distúrbio da deglutição o paciente pode apresentar riscos de desidratação, desnutrição, aspiração de secreção ou alimentos e de morte.6,16
O tubo orotraqueal pode causar complicações laríngeas relacionadas com o tempo de intubação, o tamanho do tubo orotraqueal e a pressão do balonete, que podem causar sequelas irreversíveis para o paciente.17 Dentre as possíveis complicações decorrentes da intubação orotraqueal prolongada, destaca‐se a disfagia orofaríngea.
A incidência de disfagia orofaríngea obtida neste estudo foi de 35,9% e de risco de aspiração foi de 24,9%. Na literatura verifica‐se ampla variabilidade da incidência de disfagia, tal fato pode ser atribuído aos instrumentos usados no diagnóstico, seja por meio da avaliação instrumental ou clínica, e também relacionada às características da população em estudo. Algumas pesquisas demonstraram a ocorrência de disfagia maior do que 20%, seja por meio de avaliações clínicas e/ou instrumentais,2,7,18 e a incidência de aspiração, obtida por meio da videofluoroscopia, entre 20%‐56%, dos pacientes ventilados mecanicamente, por no mínimo 48 horas.2,19 Levando‐se em consideração os riscos a que os pacientes estão predispostos quando apresentam disfagia e as complicações clínicas inerentes à broncoaspiração, considera‐se que neste estudo foram encontradas altas prevalências de disfagia e de risco de aspiração. Dessa forma, é de fundamental importância que a equipe de terapia intensiva conheça os fatores de riscos e atue para que essas prevalências possam ser minimizadas.
Sabe‐se que a avaliação instrumental da deglutição, feita por meio dos exames de videofluoroscopia ou videoendoscopia, é considerada o método mais confiável de avaliação da deglutição.10 Entretanto, na prática clínica nem sempre pode ser indicada, devido à instabilidade clínica e à capacidade colaborativa dos pacientes20 ou por indisponibilidade desses recursos no serviço. O hospital onde o estudo foi feito pertence à rede pública de saúde e a avaliação instrumental da deglutição não é um recurso disponível nesse, visto que a videofluoroscopia não é um procedimento ofertado pelo Sistema Único de Saúde (SUS). Além disso, como a amostra do estudo foi proveniente da UTI, o deslocamento dos pacientes para esse exame poderia ser contraindicado, devido à instabilidade clínica desses. Logo, o ideal seria que a avaliação fosse feita na UTI, com equipamento viável para transporte, como a videoendoscopia da deglutição. Entretanto, o hospital não conta com o serviço de otorrinolaringologia para esse procedimento, o que denota a importância de essa especialidade se apropriar do recurso até em serviços hospitalares de alta complexidade.
A disfagia pós‐extubação é considerada multifatorial, pode ocorrer em virtude da inatividade muscular de orofaringe, lesão da glote, inflamação da mucosa que leva à perda da arquitetura do tecido, ulcerações das pregas vocais, efeito prolongado de narcóticos e ansiolíticos que podem atenuar os reflexos protetores das vias aéreas.6,21
Neste estudo verificou‐se que a idade foi considerada fator preditivo tanto para disfagia quanto para o risco de aspiração, elevou em cinco e seis vezes o risco, respectivamente. Além disso, encontrou‐se maior prevalência de disfagia e de risco de aspiração na população idosa do que em relação aos adultos. No entanto, não se observa consenso na literatura a respeito da predisposição à disfagia ou ao risco de aspiração, em decorrência da idade. Algumas pesquisas demonstraram maior risco de aspiração pós‐extubação em pacientes com idade igual ou superior a 55 anos.21–23 Outros autores afirmam que os pacientes idosos não apresentam maior risco de distúrbio da deglutição após extubação, se comparados com a população jovem.21,24 Entretanto, a variável idade parece interferir de forma significativa na resolução de disfagia, uma vez que o retorno da alimentação por via oral nos idosos tende a se postergar.21,23,25
No que se refere ao tempo de intubação, observou‐se que os pacientes que permaneceram intubados entre oito e 14 dias apresentaram risco de aspiração elevado em 5,5 vezes. Esse valor é três vezes maior do que o encontrado em um estudo recente, o qual determinou que o risco de desenvolver disfagia pós‐extubação é 1,82 vez mais elevado nos indivíduos intubados por sete dias.26 Outro estudo sugere que a maior frequência de sinais preditores do risco de aspiração está presente ainda mais precocemente, com apenas seis dias de intubação.27 O tempo de intubação também foi considerado preditor independente de disfagia em outros estudos.7,28–30 A presença do tubo orotraqueal causa alterações nos quimiorreceptores e/ou mecanorreceptores, localizados nas mucosas da faringe e laringe e envolvidos no reflexo de deglutição.31 As alterações de origem mecânicas estão diretamente relacionadas à duração da intubação e ao tamanho do tubo endotraqueal, uma vez que esse pode causar inflamação da mucosa e levar à perda de arquitetura, atrofia muscular orofaríngea por falta de uso durante a intubação, redução da propriocepção e da sensibilidade da laríngea.6
As complicações das vias aéreas secundárias à intubação orotraqueal são frequentes e normalmente os sintomas são de curta duração, porém em alguns casos as lesões podem ser graves e permanentes, envolver as estruturas da laringe e traqueia, às vezes é necessária a abordagem cirúrgica.17 Segundo Mota et al. (2012), as alterações mais observadas são: edema, úlcera, laceração, traumatismo cartilaginoso, disfonia, paresia e paralisia de prega vocal, pólipos, granulomas e estenose laríngea. Um dos sintomas mais frequentes apresentados pelos pacientes submetidos à intubação orotraqueal é a rouquidão. Observou‐se a frequência de 61,9% de pacientes com algum grau de rouquidão, valor esse acima da incidência apontada na literatura, entre 14,4% a 50%.17 Acredita‐se que as condições clínicas dos pacientes podem ter influenciado, uma vez que a grande maioria apresenta comorbidades crônicas, como diabetes mellitus e hipertensão arterial sistêmica. E sabe‐se que tais doenças tornam os pacientes mais vulneráveis a danos mecânicos e à pressão do balonete do tubo orotraqueal, devido à neuropatia diabética periférica e às alterações ateroscleróticas arterial da laringe.32 Normalmente, a resolução da disfonia ocorre entre 24 e 48 horas, entretanto, na presença do sintoma por mais de 72 horas, deve‐se suspeitar de lesão das pregas vocais.33
Alterações na função glótica estão relacionadas também à disfagia, visto que as pregas vocais fazem tanto a função de fonação quanto a proteção das vias aéreas inferiores. O comprometimento da coaptação glótica e da sensibilidade laríngea oferece ao indivíduo risco de aspiração. Neste estudo, observou‐se associação significativa entre a qualidade vocal alterada e a disfagia e o risco de aspiração.
Dessa forma, verifica‐se que a alteração na função glótica eleva, consideravelmente, as chances de os pacientes submetidos à intubação prolongada apresentarem disfagia e risco de aspiração. No presente estudo encontrou‐se que os pacientes que apresentaram alteração da qualidade vocal elevaram o risco de desenvolver disfagia em 45 vezes. Essa razão de chances é maior do que o dobro encontrado na literatura, cujo risco de disfagia apresentado foi de 20 vezes.27 Dessa forma, ressalta‐se que a equipe de terapia intensiva deve ficar atenta ao sintoma de disfonia pós‐extubação, visto que a alteração vocal torna os pacientes suscetíveis ao risco de disfagia e de aspiração. Logo, é indicado nesses casos que esses sejam avaliados precocemente, preferencialmente por fonoaudiólogo e otorrinolaringologista, a fim de minimizar o impacto desencadeado pela intubação orotraqueal.
Por fim, cabe mencionar as limitações deste estudo. Em primeiro lugar, ressalta‐se a dificuldade imposta pela ausência de um protocolo de avaliação da deglutição padronizado para pacientes intubados, com a possibilidade de se determinar a gravidade da disfagia, para uso hospitalar. Dessa forma, foi necessário usar o protocolo Masa, que permite classificar a gravidade da disfagia e do risco de aspiração por meio de escores. Em segundo lugar, a forma de avaliação adotada para se determinarem os indicadores de risco para disfagia e aspiração, que foi exclusivamente por meio da avaliação clínica fonoaudiológica. Sabe‐se que a videofluoroscopia é considera padrão‐ouro para a avaliação da deglutição, portanto há a possibilidade de que a incidência de disfagia seja mais elevada, devido à probabilidade dos pacientes aspiradores silentes não terem sidos identificados na avaliação à beira leito.
Apesar de tais limitações, este estudo tem efeitos clínicos importantes, pois permite à equipe de terapia intensiva, principalmente os médicos, atentar para os fatores de risco que tornam os pacientes propensos às complicações clínicas, como a disfagia. Além disso, contribui para que esses pacientes sejam identificados rapidamente, para que possam receber a intervenção fonoaudiológica apropriada de forma precoce.
Assim, sugere‐se que os pacientes submetidos à intubação prolongada que apresentem os fatores de risco relacionados para disfagia e aspiração devem ser submetidos à avaliação fonoaudiológica precoce. O reconhecimento desses fatores preditivos por toda a equipe multidisciplinar pode minimizar as possibilidades de complicações clínicas inerentes ao risco de disfagia e aspiração em pacientes extubados.
ConclusãoOs fatores preditivos que elevaram a chance de disfagia e de aspiração após a intubação orotraqueal foram a idade, a alteração na qualidade vocal e o grau de comprometimento da voz. O tempo de intubação acima de sete dias foi considerado preditor apenas para o risco de aspiração.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Oliveira AC, Friche AA, Salomão MS, Bougo GC, Vicente LC. Predictive factors for oropharyngeal dysphagia after prolonged orotracheal intubation. Braz J Otorhinolaryngol. 2018;84:722–8.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.