Solitary plasmacytoma is a rare malignant tumor of plasma cells with no evidence of systemic proliferation. There are two known subtypes: extramedullary solitary plasmacytoma and solitary bone plasmacytoma. The etiology is still unknown. Both lesions present a risk of progression to multiple myeloma. A number of approaches have been used for treatment of solitary plasmacytoma.
ObjectiveTo carry out a systematic review of the case reports described in the literature, focusing on therapeutic and prognostic aspects.
MethodsA search of clinical case reports was performed in the PubMed database using Mesh Terms related to “plasmacytoma” under the following criteria: type of study (case report), articles in English language, conducted in humans, with no publication date limits.
ResultsOf the 216 articles found, only 21 articles met the pre‐established inclusion criteria.
ConclusionThe occurrence of solitary bone plasmacytoma in the bones of the face is a rare condition prevalent between the 4th and 6th decades of life, located in the posterior region of the mandible in most cases. Histopathological examination and systemic investigation are mandatory for confirmation of diagnosis.
O plasmocitoma solitário é um tumor maligno raro de células plasmáticas sem evidência de proliferação sistêmica e engloba dois subtipos: plasmocitoma solitário extramedular e plasmocitoma solitário ósseo. A etiologia ainda é desconhecida. Ambas as lesões apresentam risco de progressão para mieloma múltiplo. Uma série de abordagens tem sido usada para seu tratamento.
ObjetivoRealizar uma revisão sistemática da literatura com enfoque nos aspectos terapêuticos e prognósticos.
MétodoRealizou-se uma busca de relatos de caso clínico na base de dados PubMed com termos de busca relacionados com “plasmocitoma” sob os seguintes critérios: tipo de estudo (relato de caso), artigos na língua inglesa, estudos realizados apenas em humanos, sem limites de data de publicação.
ResultadosDos 216 artigos encontrados, apenas 21 preencheram os critérios de inclusão pré‐estabelecidos.
ConclusãoA ocorrência de plasmocitoma solitário ósseo nos ossos da face é uma condição rara prevalente entre a 4a e a 6a décadas de vida, localizada na região posterior de mandíbula na maioria dos casos. O exame histopatológico e a investigação sistêmica são mandatórios para confirmação do diagnóstico.
O plasmocitoma solitário (PS) é um tumor maligno raro de células plasmáticas, sem evidência de proliferação sistêmica. Quando há envolvimento sistêmico, isto é, envolvimento de múltiplos locais do sistema esquelético, a doença é denominada mieloma múltiplo (MM), uma das apresentações mais frequentes de neoplasia das células plasmáticas.1
O PS apresenta uma incidência de 2% ?5% de todas as neoplasias e dois subtipos: plasmocitoma solitário extramedular (PSE) e plasmocitoma solitário ósseo (PSO).1,2 O PSE origina‐se de tecidos moles e é mais frequente na cabeça e na região do pescoço, especificamente no trato respiratório superior, enquanto o PSO apresenta‐se como uma lesão óssea intramedular no esqueleto axial ou ossos pélvicos.3
A etiologia do plasmocitoma solitário é desconhecida; no entanto, sugere‐se que a estimulação crônica, a superdosagem de radiação, infecções virais e a interação genética no sistema reticuloendotelial podem contribuir para o desenvolvimento da lesão.4
O PSO ocorre preferencialmente no sexo masculino, entre a 6ª e a 7ª décadas de vida. No entanto, pode acometer indivíduos de qualquer idade. Em geral pacientes afetados pelo PSO apresentam queixa primária de inchaço, associada ou não à sintomatologia dolorosa.5,6
O PSO pode apresentar dois padrões radiográficos: o primeiro pode ser uma área radiolúcida delimitada; o segundo, uma massa lítica destrutiva na mandíbula. Microscopicamente, observa‐se a proliferação monoclonal de células plasmocitoides com núcleos excêntricos e citoplasma basofílico.7,8
Uma vez feita a biópsia e definido o diagnóstico histopatológico do PSO, é importante submeter o paciente a uma investigação sistêmica da doença por meio de exames de imagem de corpo inteiro, biópsia de medula óssea, exame hematológico completo e eletroforese da urina e plasma para rastreamento de proteínas sintetizadas pelas células tumorais.1,9–11
Embora o MM seja uma ocorrência relativamente comum quando comparada com outras neoplasias de células plasmáticas, o PSO nos ossos do crânio é uma entidade relativamente rara, com pouquíssima literatura sobre ela.12 O objetivo do presente estudo é fazer uma revisão sistemática de relatos de casos, com foco em suas características epidemiológicas, clínicas e microscópicas, bem como seu diagnóstico, tratamento, prognóstico e a importância do acompanhamento clínico longitudinal.
MétodoUma revisão sistemática de relatos de casos foi feita a partir de artigos encontrados no banco de dados PubMed/Medline. Uma estratégia de busca foi desenvolvida com o Pubmed Advanced Search Builder com as seguintes combinações dos descritores Plasmocytoma, Myeloma, mandible AND maxilla e os termos de entrada derivados em conjunto com os operadores booleanos OR e AND, conforme descrito na tabela 1. Os critérios de inclusão aplicados para os relatos de caso foram: tipo de estudo (relato de caso), escritos em língua inglesa e feitos em humanos.
Estratégia de busca no Pubmed Advanced Search Builder
| Filtro All fields | Descritor | Termos de entrada |
|---|---|---|
| 1 | Plasmocytoma | Plasmacytomas OR Plasmocytoma OR Plasmocytomas OR Plasma Cell Tumor OR Plasma Cell Tumors OR Tumor, Plasma Cell OR Tumors, Plasma Cell |
| Operador booleano OR | ||
| 2 | Myeloma | Multiple Myelomas OR Myelomas, Multiple OR Myeloma, Multiple OR Myeloma, Plasma‐Cell OR Myeloma, Plasma Cell OR Myelomas, Plasma‐Cell OR Plasma‐ Cell Myeloma OR Plasma‐Cell Myelomas OR Myelomatosis OR Myelomatoses OR Plasma Cell Myeloma OR Cell Myeloma, Plasma OR Cell Myelomas, Plasma OR Myelomas, Plasma Cell OR Plasma Cell Myelomas OR Kahler Disease OR Disease, Kahler OR Myeloma‐Multiple OR Myeloma Multiple OR Myeloma‐Multiples |
| Operador booleano AND | ||
| 3 | Mandible | Mandibles OR Mylohyoid Ridge OR Mylohyoid Ridges OR Ridge, Mylohyoid OR Ridges, Mylohyoid OR Mylohyoid Groove OR Groove, Mylohyoid OR Grooves, Mylohyoid OR Mylohyoid Grooves OR mandible OR Lower jaw |
| Operador booleano OR | ||
| 4 | Maxilla | Maxillas OR Maxillary Bone OR Bone, Maxillary OR Bones, Maxillary OR Maxillary Bones OR Maxillae OR Upper Jaw OR Maxilla |
| Operador booleano AND | ||
| 5 | – | Solitary |
Com base na estratégia de busca, foram encontrados 216 artigos. Ao aplicar os critérios de inclusão como filtro, foram excluídos 114. Os demais 102 foram submetidos à leitura seletiva dos títulos, o que determinou a exclusão de 78. Os 24 restantes foram submetidos à análise dos resumos e, nessa etapa, três foram excluídos por apresentar a lesão de PS localizada em região anatômica distinta da especialização dos cirurgiões bucomaxilofaciais.
A leitura interpretativa dos relatos de casos completos foi feita em 21 artigos: 20 relatos de caso e uma série de casos. Os relatos de caso foram organizados em ordem decrescente do ano de publicação em duas tabelas: uma fornece dados epidemiológicos e clínicos, assim como o diagnóstico inicial (tabela 2); e a outra (tabela 3) contém informações referentes à detecção da proteína M (ou paraproteína), abordagem terapêutica, tempo de seguimento, recorrências e evolução para o MM, bem como os achados considerados relevantes para cada artigo. Além disso, a série de casos foi incluída na discussão deste mesmo estudo.
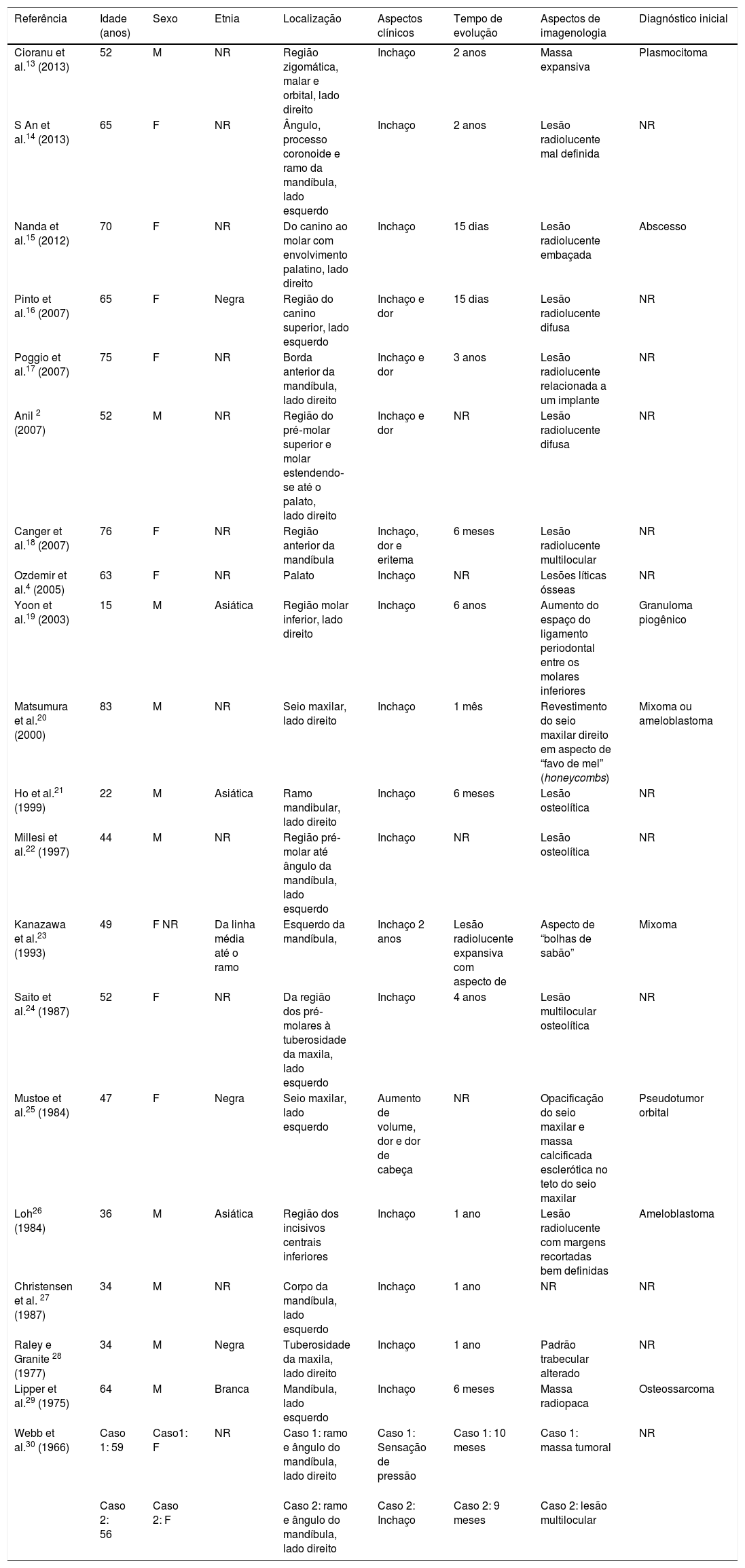
Dados epidemiológicos e clínicos
| Referência | Idade (anos) | Sexo | Etnia | Localização | Aspectos clínicos | Tempo de evolução | Aspectos de imagenologia | Diagnóstico inicial |
|---|---|---|---|---|---|---|---|---|
| Cioranu et al.13 (2013) | 52 | M | NR | Região zigomática, malar e orbital, lado direito | Inchaço | 2 anos | Massa expansiva | Plasmocitoma |
| S An et al.14 (2013) | 65 | F | NR | Ângulo, processo coronoide e ramo da mandíbula, lado esquerdo | Inchaço | 2 anos | Lesão radiolucente mal definida | NR |
| Nanda et al.15 (2012) | 70 | F | NR | Do canino ao molar com envolvimento palatino, lado direito | Inchaço | 15 dias | Lesão radiolucente embaçada | Abscesso |
| Pinto et al.16 (2007) | 65 | F | Negra | Região do canino superior, lado esquerdo | Inchaço e dor | 15 dias | Lesão radiolucente difusa | NR |
| Poggio et al.17 (2007) | 75 | F | NR | Borda anterior da mandíbula, lado direito | Inchaço e dor | 3 anos | Lesão radiolucente relacionada a um implante | NR |
| Anil 2 (2007) | 52 | M | NR | Região do pré‐molar superior e molar estendendo‐se até o palato, lado direito | Inchaço e dor | NR | Lesão radiolucente difusa | NR |
| Canger et al.18 (2007) | 76 | F | NR | Região anterior da mandíbula | Inchaço, dor e eritema | 6 meses | Lesão radiolucente multilocular | NR |
| Ozdemir et al.4 (2005) | 63 | F | NR | Palato | Inchaço | NR | Lesões líticas ósseas | NR |
| Yoon et al.19 (2003) | 15 | M | Asiática | Região molar inferior, lado direito | Inchaço | 6 anos | Aumento do espaço do ligamento periodontal entre os molares inferiores | Granuloma piogênico |
| Matsumura et al.20 (2000) | 83 | M | NR | Seio maxilar, lado direito | Inchaço | 1 mês | Revestimento do seio maxilar direito em aspecto de “favo de mel” (honeycombs) | Mixoma ou ameloblastoma |
| Ho et al.21 (1999) | 22 | M | Asiática | Ramo mandibular, lado direito | Inchaço | 6 meses | Lesão osteolítica | NR |
| Millesi et al.22 (1997) | 44 | M | NR | Região pré‐molar até ângulo da mandíbula, lado esquerdo | Inchaço | NR | Lesão osteolítica | NR |
| Kanazawa et al.23 (1993) | 49 | F NR | Da linha média até o ramo | Esquerdo da mandíbula, | Inchaço 2 anos | Lesão radiolucente expansiva com aspecto de | Aspecto de “bolhas de sabão” | Mixoma |
| Saito et al.24 (1987) | 52 | F | NR | Da região dos pré‐molares à tuberosidade da maxila, lado esquerdo | Inchaço | 4 anos | Lesão multilocular osteolítica | NR |
| Mustoe et al.25 (1984) | 47 | F | Negra | Seio maxilar, lado esquerdo | Aumento de volume, dor e dor de cabeça | NR | Opacificação do seio maxilar e massa calcificada esclerótica no teto do seio maxilar | Pseudotumor orbital |
| Loh26 (1984) | 36 | M | Asiática | Região dos incisivos centrais inferiores | Inchaço | 1 ano | Lesão radiolucente com margens recortadas bem definidas | Ameloblastoma |
| Christensen et al. 27 (1987) | 34 | M | NR | Corpo da mandíbula, lado esquerdo | Inchaço | 1 ano | NR | NR |
| Raley e Granite 28 (1977) | 34 | M | Negra | Tuberosidade da maxila, lado direito | Inchaço | 1 ano | Padrão trabecular alterado | NR |
| Lipper et al.29 (1975) | 64 | M | Branca | Mandíbula, lado esquerdo | Inchaço | 6 meses | Massa radiopaca | Osteossarcoma |
| Webb et al.30 (1966) | Caso 1: 59 | Caso1: F | NR | Caso 1: ramo e ângulo do mandíbula, lado direito | Caso 1: Sensação de pressão | Caso 1: 10 meses | Caso 1: massa tumoral | NR |
| Caso 2: 56 | Caso 2: F | Caso 2: ramo e ângulo do mandíbula, lado direito | Caso 2: Inchaço | Caso 2: 9 meses | Caso 2: lesão multilocular |
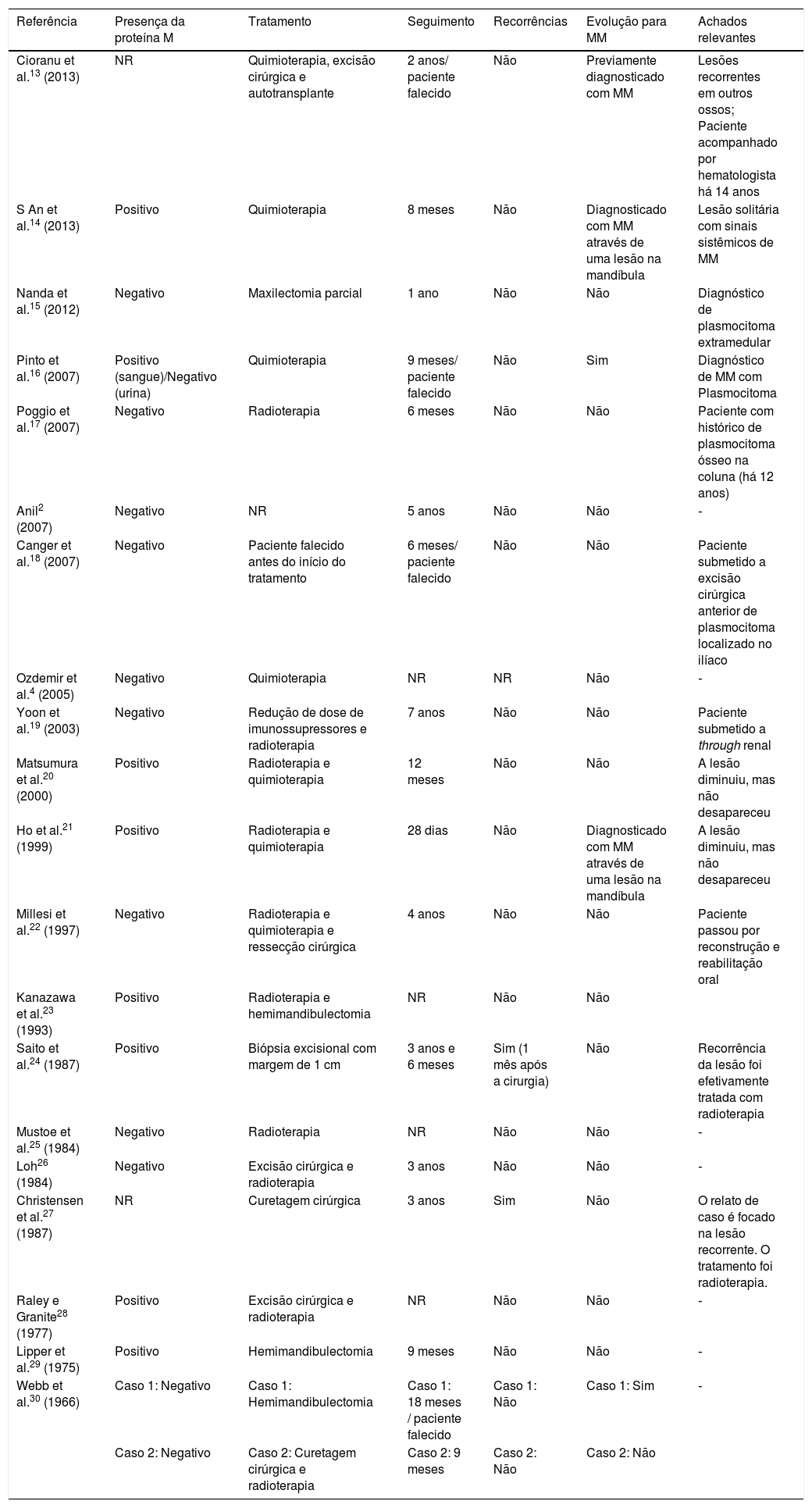
Detecção da proteína M (ou paraproteína), abordagem terapêutica, tempo de seguimento, recorrências e evolução para MM, bem como achados considerados relevantes para cada artigo
| Referência | Presença da proteína M | Tratamento | Seguimento | Recorrências | Evolução para MM | Achados relevantes |
|---|---|---|---|---|---|---|
| Cioranu et al.13 (2013) | NR | Quimioterapia, excisão cirúrgica e autotransplante | 2 anos/ paciente falecido | Não | Previamente diagnosticado com MM | Lesões recorrentes em outros ossos; Paciente acompanhado por hematologista há 14 anos |
| S An et al.14 (2013) | Positivo | Quimioterapia | 8 meses | Não | Diagnosticado com MM através de uma lesão na mandíbula | Lesão solitária com sinais sistêmicos de MM |
| Nanda et al.15 (2012) | Negativo | Maxilectomia parcial | 1 ano | Não | Não | Diagnóstico de plasmocitoma extramedular |
| Pinto et al.16 (2007) | Positivo (sangue)/Negativo (urina) | Quimioterapia | 9 meses/ paciente falecido | Não | Sim | Diagnóstico de MM com Plasmocitoma |
| Poggio et al.17 (2007) | Negativo | Radioterapia | 6 meses | Não | Não | Paciente com histórico de plasmocitoma ósseo na coluna (há 12 anos) |
| Anil2 (2007) | Negativo | NR | 5 anos | Não | Não | ‐ |
| Canger et al.18 (2007) | Negativo | Paciente falecido antes do início do tratamento | 6 meses/ paciente falecido | Não | Não | Paciente submetido a excisão cirúrgica anterior de plasmocitoma localizado no ilíaco |
| Ozdemir et al.4 (2005) | Negativo | Quimioterapia | NR | NR | Não | ‐ |
| Yoon et al.19 (2003) | Negativo | Redução de dose de imunossupressores e radioterapia | 7 anos | Não | Não | Paciente submetido a through renal |
| Matsumura et al.20 (2000) | Positivo | Radioterapia e quimioterapia | 12 meses | Não | Não | A lesão diminuiu, mas não desapareceu |
| Ho et al.21 (1999) | Positivo | Radioterapia e quimioterapia | 28 dias | Não | Diagnosticado com MM através de uma lesão na mandíbula | A lesão diminuiu, mas não desapareceu |
| Millesi et al.22 (1997) | Negativo | Radioterapia e quimioterapia e ressecção cirúrgica | 4 anos | Não | Não | Paciente passou por reconstrução e reabilitação oral |
| Kanazawa et al.23 (1993) | Positivo | Radioterapia e hemimandibulectomia | NR | Não | Não | |
| Saito et al.24 (1987) | Positivo | Biópsia excisional com margem de 1 cm | 3 anos e 6 meses | Sim (1 mês após a cirurgia) | Não | Recorrência da lesão foi efetivamente tratada com radioterapia |
| Mustoe et al.25 (1984) | Negativo | Radioterapia | NR | Não | Não | ‐ |
| Loh26 (1984) | Negativo | Excisão cirúrgica e radioterapia | 3 anos | Não | Não | ‐ |
| Christensen et al.27 (1987) | NR | Curetagem cirúrgica | 3 anos | Sim | Não | O relato de caso é focado na lesão recorrente. O tratamento foi radioterapia. |
| Raley e Granite28 (1977) | Positivo | Excisão cirúrgica e radioterapia | NR | Não | Não | ‐ |
| Lipper et al.29 (1975) | Positivo | Hemimandibulectomia | 9 meses | Não | Não | ‐ |
| Webb et al.30 (1966) | Caso 1: Negativo | Caso 1: Hemimandibulectomia | Caso 1: 18 meses / paciente falecido | Caso 1: Não | Caso 1: Sim | ‐ |
| Caso 2: Negativo | Caso 2: Curetagem cirúrgica e radioterapia | Caso 2: 9 meses | Caso 2: Não | Caso 2: Não |
A distribuição dos casos de PSO por idade variou de 15 a 83 anos, com média de 54,15 para ambos os sexos, 43,6 para homens e 61,54 para mulheres. A maior incidência de PSO ocorreu entre a 4ª e a 6ª décadas de vida.2,4,13–30 A distribuição por gênero foi equilibrada, 11 casos em mulheres e 10 em homens. Esses dados corroboram os resultados obtidos por Dores et al.12 (2004).
A etnia do paciente foi mencionada em apenas sete relatos de caso: três negros, três asiáticos e um branco. 2,4,13–30 Embora a maioria dos relatos de caso não tenha mencionado a etnia dos pacientes, observa‐se na literatura uma prevalência do PSO em indivíduos brancos.12
Localização da lesãoNos relatos de casos revisados, o local mais comum de aparecimento do PSO foi a mandíbula, mais precisamente nas regiões posteriores.2,4,13–30 Esses achados confirmam os encontrados por Loh26 (1984) e Pisano et al.31 (1997).
Embora a literatura apresente a dor como principal sintoma,2 o presente estudo encontrou um aumento de volume indolor como o achado clínico mais comum. Cefaleia e sensação de pressão também foram relatadas.25,30 O tempo de evolução da lesão variou de 15 dias a 72 meses, com tempo médio de evolução de 15,11 meses.2,4,13–31
Aspectos de imaginologia e diagnóstico inicialRadiograficamente, observou‐se na maioria dos estudos que o plasmocitoma solitário aparece como uma lesão radiolucente multilocular difusa. A destruição óssea parece estar limitada à região medular dos ossos do crânio.2,4,13–30
Apenas oito relatos de caso apresentaram diagnóstico clínico presuntivo e as hipóteses apresentadas foram: abscesso, granuloma piogênico, mixoma, ameloblastoma, pseudotumor orbital e osteossarcoma.13,15,19,20,23,25,26,29
O diagnóstico diferencial do PSO deve ser feito em relação a outras lesões semelhantes nos exames de imagem de rotina, como ameloblastoma, tumor odontogênico ceratocístico, mixoma, lesão central de células gigantes, tumores metastáticos, malformação vascular, sarcoma e linfoma.32,33 Assim, o exame histopatológico torna‐se essencial para o diagnóstico definitivo.
Presença da proteína MA proteína plasmática M ou paraproteína, uma imunoglobulina monoclonal sintetizada por células tumorais, foi investigada em 18 casos.2,4,13–30 A presença da proteína M foi relatada em oito relatos de casos,14,16,20,21,23,24,28,29 correspondeu a 38,09%. Essa taxa está na faixa de 24% a 72% indicada em outros estudos.5
A presença da proteína M é obtida por eletroforese a partir de amostras de sangue ou urina.33 O uso desse exame para determinar o diagnóstico de PSO ainda é duvidoso, pois a presença de paraproteína nem sempre determina a existência da doença em questão; porém, deve‐se ressaltar que seu valor diagnóstico é relevante nos casos em que se deseja avaliar a presença de MM.1,34
Há autores que defendem que a presença de paraproteína mesmo após o tratamento pode ser indicativa de tumor residual ou oculto.1,35
TratamentoOs tratamentos usados para os casos foram os seguintes:
- •
Apenas radioterapia – dois casos.17,25
- •
Apenas quimioterapia – três casos.4,14,16
- •
Apenas intervenção cirúrgica – cinco casos.5,24,27,29,30
- •
Intervenção cirúrgica associada à radioterapia – quatro casos.23,26,28,30
- •
Radioterapia associada à quimioterapia – dois casos.20,21
- •
Intervenção cirúrgica, radioterapia e autotransplante – um caso.13
- •
Radioterapia e diminuição da dose de imunossupressores – um caso.19
- •
Radioterapia, quimioterapia e intervenção cirúrgica – um caso.22
Em um dos relatos de caso a abordagem terapêutica não foi relatada2 e em outro caso o paciente faleceu antes de iniciar o tratamento.18 A abordagem terapêutica ainda é controversa, porém a radioterapia parece ser o tratamento que oferece melhores resultados clínicos, pois o PSO se revela como uma lesão radiossensível.5,36 As taxas de controle local do PSO com radioterapia apresentadas na literatura ultrapassam 80%.2,37,38 A intervenção cirúrgica deve ser feita em situações em que não há previsão de dano funcional ou estético.23
A quimioterapia é recomendada apenas com base em relatos na literatura que mostraram melhoria do controle local e atraso no desenvolvimento do MM.38 No entanto, a quimioterapia isolada não apresenta benefícios quando comparada com a radioterapia, mas quando aplicada conjuntamente parece ter um efeito benéfico em pacientes com maior risco de falha do tratamento, ou seja, naqueles com lesões tumorais maiores que 4-5cm.1,38,39
Prognóstico e seguimentoO tempo de seguimento após o tratamento variou de 28 dias a sete anos. O período médio de seguimento foi de 19,9 meses. Houve quatro mortes.13,16,18,19
Em apenas dois casos (9,5%) houve evolução da lesão de PSO para MM.16,30 A baixa progressão para MM no dano aos ossos do crânio foi relatada da mesma forma que em outros estudos retrospectivos.23,26
Frequentemente, o PSO pode ser encontrado como um achado radiográfico e pode representar uma lesão primária ou foco de MM, como relatado anteriormente.40,41 O presente estudo revelou que, em dois relatos de casos, o MM foi diagnosticado a partir da detecção de uma lesão óssea do crânio.14,21
Houve dois relatos de recorrência da lesão e em um caso o evento ocorreu em um mês e em outro após três anos, ambos tratados cirurgicamente.24,27 O tempo médio de recorrência da lesão após o tratamento relatado em outros estudos variou de dois a 2,5 anos.42
O pior prognóstico corresponde à progressão do PSO para MM. Tal evento está diretamente relacionado ao tamanho dos tumores. Evidências científicas sugerem que pacientes que apresentam massas tumorais previamente diagnosticadas como PSO, com tamanho maior do que 4-5cm, têm maior risco de desenvolver MM.39 Além disso, a localização óssea do plasmocitoma em comparação com a entidade extramedular, a idade (pacientes com mais de 60 anos) e a presença de paraproteína no momento do diagnóstico também determinam maiores taxas de progressão para MM.36,43
Considerações finaisO SPO é uma condição rara nos ossos faciais. Acomete pacientes entre a 4ª e 6ª décadas de vida sem predileção por sexo. A lesão surge principalmente na mandíbula, mais precisamente na região posterior. Comumente, apresenta‐se como uma lesão radiolucente multilocular. O principal sinal associado ao desenvolvimento do PSO é o aumento indolor de volume. A biópsia e o exame histopatológico são obrigatórios, pois a definição do diagnóstico determina a necessidade de investigação avançada para descartar a possibilidade de MM.
A importância do diagnóstico precoce é justificada pela possibilidade de o plasmocitoma ser uma lesão primária ou metastática do MM. O tratamento de escolha para o PSO é a radioterapia. A associação de intervenção cirúrgica e quimioterapia é garantida para casos específicos. O acompanhamento periódico do paciente é necessário por pelo menos três anos após o diagnóstico, devido à possibilidade de desenvolvimento de MM.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Lombardo EM, Maito FL, Heitz C. Solitary plasmacytoma of the jaws: therapeutical considerations and prognosis based on a case reports systematic survey. Braz J Otorhinolaryngol. 2018;84:798–806.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.