Diversas técnicas cirúrgicas têm sido usadas na tonsilectomia no intuito de reduzir complicações.
ObjetivosAvaliar os efeitos da sutura dos pilares na tonsilectomia em comparação à tonsilectomia isolada em crianças.
MétodoDois autores pesquisaram independentemente cinco bancos de dados (PubMed, Scopus, Embase, Web of Science e Cochrane) em busca de estudos publicados até dezembro de 2018. Dos estudos incluídos, comparamos a tonsilectomia com sutura dos pilares (grupos com sutura) versus tonsilectomia isolada (grupo controle). A intensidade da dor no pós‐operatório e outras morbidades (por exemplo, sangramento no pós‐operatório, hematoma palatal, desconforto e edema dos pilares) foram medidas durante o período pós‐operatório.
ResultadosO sangramento pós‐operatório [primário (OR=0,47 [0,27; 0,81]) e secundário (OR=0,14 [0,02; 0,78]) diminuiu significantemente no grupo com sutura dos pilares em comparação ao grupo controle. Não houve diferenças significantes entre os dois grupos na dor pós‐operatória no 7° dia (DMP=‐0,39 [‐0,79; 0,00]), hematoma palatal (OR=5,00 [0,22; 112,88]), sensação de desconforto palatal (OR=2,62 [0,60; 11,46]), infecção no sítio cirúrgico (OR=5,27 [0,24; 113,35]) e insuficiência velofaríngea (OR=2,82 [0,11; 74,51]). Por outro lado, o edema dos pilares (OR=9,55 [4,29; 21,29]) aumentou significantemente no grupo com sutura em comparação ao grupo controle.
ConclusõesA sutura dos pilares na tonsilectomia pediátrica pode reduzir a incidência de sangramento no pós‐operatório, apesar do aumento do edema nos pilares. A dor no pós‐operatório, o hematoma palatal, a sensação de desconforto palatal, a infecção no sítio cirúrgico e a insuficiência velofaríngea não foram significantemente alterados em comparação à tonsilectomia isolada. No entanto, mais estudos são necessários para corroborar os resultados desta pesquisa.
A tonsilectomia é uma cirurgia comum em otorrinolaringologia, geralmente feita para amigdalites frequentes ou distúrbios respiratórios do sono. As complicações pós‐operatórias típicas incluem dor e sangramento. Vários métodos já foram usados durante o procedimento cirúrgico na tentativa de reduzir complicações. Entre eles, o uso de drogas injetáveis como tramadol, morfina e esteroides na área peritonsilar, aplicação de cola de fibrina no sítio cirúrgico e obliteração da fossa tonsilar pela manipulação dos pilares.1–6
Existem estudos que relatam a eficácia da sutura dos pilares em conjunto com a tonsilectomia. A sutura do pilar é um método de sutura aplicado no pilar anterior ou posterior na fossa tonsilar exposta após a tonsilectomia, ou a aplicação de sutura nos pilares anterior e posterior em conjunto. As técnicas de sutura variam entre os cirurgiões. O objetivo dessas técnicas é reduzir a área de exposição do músculo faríngeo após a remoção das tonsilas, reduzir assim a irritação causada pela deglutição pós‐operatória e promover a rápida cicatrização através da epitelização do sítio cirúrgico.7 Há relatos de que a sutura do pilar pode reduzir a dor e o sangramento no pós‐operatório.8–10 Entretanto, a necessidade da sutura do pilar é discutível, pois existem estudos que mostram resultados conflitantes.11,12
É importante ter uma compreensão abrangente dos vários critérios e resultados que determinam a eficácia da sutura dos pilares. Portanto, o objetivo deste estudo é revisar os efeitos da sutura dos pilares na tonsilectomia. Os efeitos dessa técnica foram avaliados para dor pós‐operatória, sangramento pós‐operatório, edema do pilar, hematoma palatal, sensação de desconforto palatal, infecção no local da sutura e insuficiência velofaríngea.
MétodoEstratégia de busca na literaturaOs estudos clínicos publicados até dezembro de 2018 foram identificados nos bancos de dados do PubMed, Scopus, Embase, Web of Science e no Cochrane Central Register of Controlled Trials. Os termos de busca foram os seguintes: tonsillectomy, adenotonsillectomy, suture, pharyngoplasty, fossa obliteration, children, pain, bleeding, velopharyngealinsufficiency, edema, discomfort e analgesics. Apenas estudos escritos em inglês foram incluídos. As referências dos estudos pesquisados foram identificadas para garantir que nenhum estudo relacionado fosse esquecido.
Dois revisores, que trabalharam de forma independente, examinaram todos os resumos e títulos dos estudos candidatos à seleção e excluíram aqueles que não estavam associados à sutura de pilares durante a tonsilectomia.
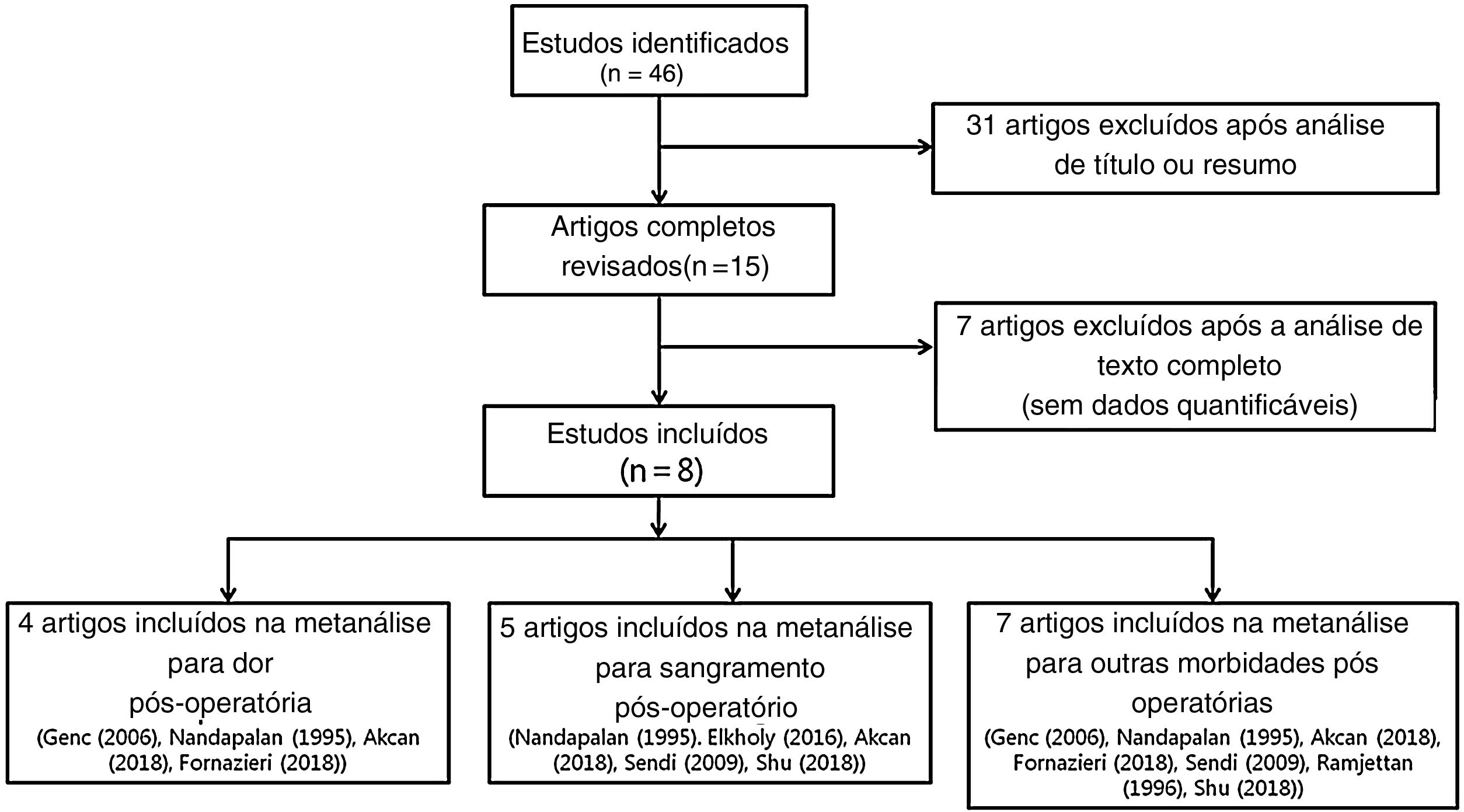
Critérios de seleçãoEnsaios clínicos randomizados que estudaram pacientes submetidos a procedimentos de tonsilectomia, independentemente dos métodos (bisturi de lâmina fria ou dissecção térmica), foram elegíveis para revisão. Os estudos não foram considerados adequados para inclusão se, além da adenotonsilectomia, os pacientes tivessem sido submetidos a outras cirurgias, como cirurgia nasal e otológica, ou se os relatos fossem duplicados. Além disso, os estudos foram excluídos da análise caso os resultados clínicos não estivessem claramente descritos com dados quantificáveis ou na impossibilidade de avaliar os dados a partir dos resultados descritos. A estratégia de busca resume a seleção dos estudos para a metanálise (fig. 1).
Extração de dados e avaliação de risco de viésOs dados dos estudos foram extraídos através de formulários padronizados e identificados por dois revisores que trabalharam separadamente. Os resultados da análise incluíram escore de dor no 7° dia do pós‐operatório, sangramento pós‐operatório (incidência de sangramento primário ou secundário) e incidências de edema de pilar, hematoma palatal, sensação de desconforto palatal, infecção no local da sutura e insuficiência velofaríngea. Definimos hemorragia primária como sangramento no período de 24 horas após a cirurgia e hemorragia secundária como qualquer sangramento posterior.13 Os desfechos foram comparados entre o grupo que recebeu sutura dos pilares na tonsilectoma e um grupo controle, composto de pacientes nos quais a tonsilectomia feita foi convencional, sem sutura dos pilares.
Os efeitos da sutura dos pilares nas morbidades pós‐operatórias foram avaliados com base em estudos distintos de pacientes pós‐saída da sala de cirurgia. Dos estudos incluídos, extraímos os seguintes dados: número de pacientes; a escala de classificação ou escore usado para quantificar a dor; a incidência ou porcentagem de sangramento pós‐operatório, edema de pilar, hematoma palatal, sensação de desconforto palatal, infecção no sítio da sutura e insuficiência velofaríngea; e o valor de p para a comparação entre os grupos com sutura dos pilares e controle. O risco de viés para cada estudo foi analisado com a ferramenta da Cochrane de avaliação de risco de viés (Risk of Bias).
Análise estatística e medidas de desfechosO software estatístico R (RFoundation for Statistical Computing, Viena, Áustria) foi usado para a metanálise dos estudos selecionados. Para variáveis contínuas, a metanálise foi feita com a diferença média padronizada (DMP). A diferença média individual (desfecho do tratamento menos desfecho do controle) recebeu um peso de acordo com o tamanho e o desvio‐padrão de cada estudo, a fim de fornecer uma estimativa precisa do efeito do tratamento e depois resumida em um único resultado. Para variáveis relacionadas à incidência, a odds ratio (OR) foi usada de acordo com o método de Mantel‐Haenszel. A heterogeneidade foi avaliada com a estatística I2.
ResultadosOito estudos com 1.712 participantes foram avaliados para a metanálise. Os resultados da avaliação de viés e as características dos estudos estão descritos na tabela 1. O viés de publicação não foi medido porque o número de ensaios analisados foi insuficiente para medir adequadamente com um gráfico em funil ou para fazer avaliações mais avançadas baseadas em regressão.
Resumo dos estudos incluídos na metanálise
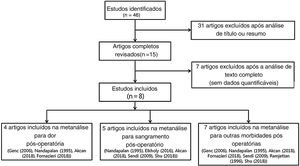
| Autor principal (ano)/Tipo de cirurgia | Número de pacientes/faixa etária | Tipo de estudo | Comparação (material de sutura/coagulação) | Medida de desfecho analisada | Avaliação do risco de viés |
|---|---|---|---|---|---|
| Genc (2006) / Dissecção e alça fria (snare) | 39 (homens 22: mulheres 17/3–15) | Estudo prospectivo controlado randomizado | Um lado com sutura dos pilares vs. outro lado controle (suturas Categute simples 4/0/ compressão e diatermia) | Escores de dor (Escala de faces de Wong‐Baker)Morbidade pós‐operatória (edema no pilar, infecção do local da sutura) | Alto |
| Nandapalan (1995) / Dissecção e alça fria (snare) | 49 (não identificados /3–15) | Estudo prospectivo controlado randomizado | Um lado com sutura dos pilares vs. outro lado controle (2.0 Polidioxanona / diatermia) | Escores de dor (escala visual analógica)Morbidade pós‐operatória (sangramento pós‐operatório, hematoma palatal, sensação de desconforto palatal) | Alto |
| Elkholy (2016) / Dissecção | 800 (homens 404: mulheres 396/3–20) | Estudo prospectivo controlado randomizado | Grupo com sutura dos pilares vs. grupo Controle (categute ou Vicryl/compressão, diatermia ou ligadura) | Morbidade pós‐operatória (sangramento pós‐operatório, hematoma palatal, sensação de desconforto palatal) | Incerto |
| Akcan (2018) / Diatermia bipolar | 79 (homens 55: mulheres 24/ média de idade 6.5) | Estudo prospectivo controlado randomizado | Grupo com sutura dos pilares vs. grupo Controle (4/0 Vicryl/diatermia) | Escores de dor (Escala de faces de Wong‐Baker)Morbidade pós‐operatória (sangramento pós‐operatório, infecção no local da sutura) | Baixo |
| Fornazieri (2018) / Dissecção | 80 (homens 41: mulheres 39/5∼12) | Estudo prospectivo controlado randomizado | Grupo com sutura dos pilares vs. grupo Controle (categute/diatermia) | Escores de dor (Escala de faces de Wong‐Baker)Morbidade pós‐operatória (edema do pilar) | Baixo |
| Sendi (2009) / Dissecção e alça fria (snare) | 36 (homens 16: mulheres 20/7∼16) | Estudo prospectivo controlado randomizado | Um lado com sutura do pilar vs. outro lado controle (categute/diatermia) | Morbidade pós‐operatória (sangramento pós‐operatório, infecção no local da sutura) | Alto |
| Ramjettan (1996) / Dissecção e alça fria (snare) | 32 (não identificados) | Estudo prospectivo controlado randomizado | Grupo com sutura dos pilares vs. grupo Controle (categute/diatermia) | Morbidade pós‐operatória (hematoma palatal) | Incerto |
| Shu (2018) / Dissecção e alça fria (snare) | 602 (homens 245: mulheres 357/ média de idade 4) | Estudo prospectivo controlado randomizado | Grupo com sutura dos pilares vs. grupo Controle (categute/diatermia) | Morbidade pós‐operatória (sangramento pós‐operatório, sensação de desconforto palatal) | Baixo |
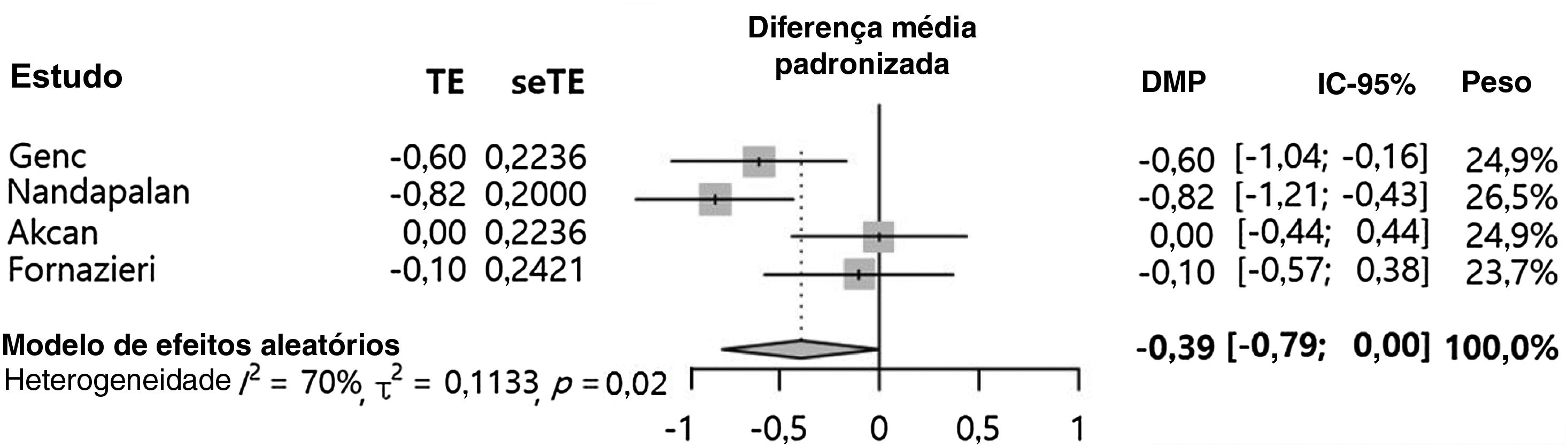
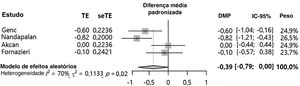
A dor no 7° dia do pós‐operatório (DMP=‐0,39 [‐0,79; 0,00], valor de p=0,0529, I2=69,8%) apresentou tendência à diminuição no grupo com sutura do pilar em comparação ao grupo controle (fig. 2). No entanto, não houve diferença estatisticamente significante entre os grupos. Para esse desfecho, foi encontrada uma heterogeneidade inter‐estudo significante (I2> 50%). A análise geral não considerou o desenho do estudo (isto é, amostras pareadas que comparassem o lado da sutura dos pilares com o lado não operado ou amostras independentes que comparassem o grupo com sutura dos pilares com um grupo não operado). Isso poderia explicar a alta heterogeneidade (mais de 60%) observada nos resultados. Eventualmente, análises de subgrupos foram feitas. Nos casos de comparação com pacientes individuais, a sutura dos pilares mostrou um efeito significante no alívio da dor (DMP=‐0,72 [‐1,01; ‐0,43], I2=0%). Em contraste, comparações entre diferentes grupos de pacientes mostraram que esse procedimento adicional não apresentou efeito benéfico significante na dor pós‐operatória (DMP=‐0,04 [‐0,36; 0,27], I2=0%). A análise do efeito da sutura dos pilares de acordo com o desenho do estudo mostrou que a diferença nos métodos de comparação potencialmente influenciou os resultados.
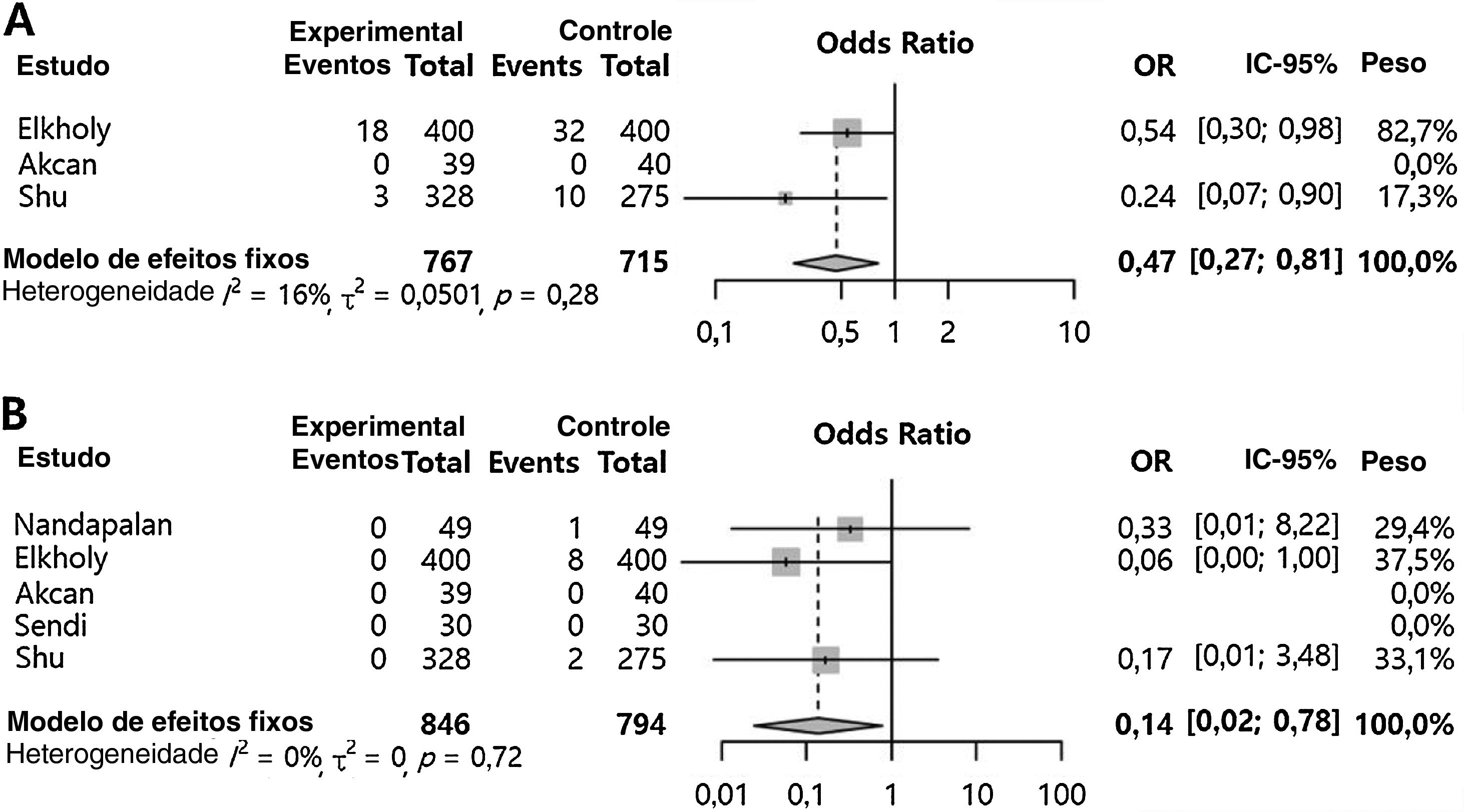
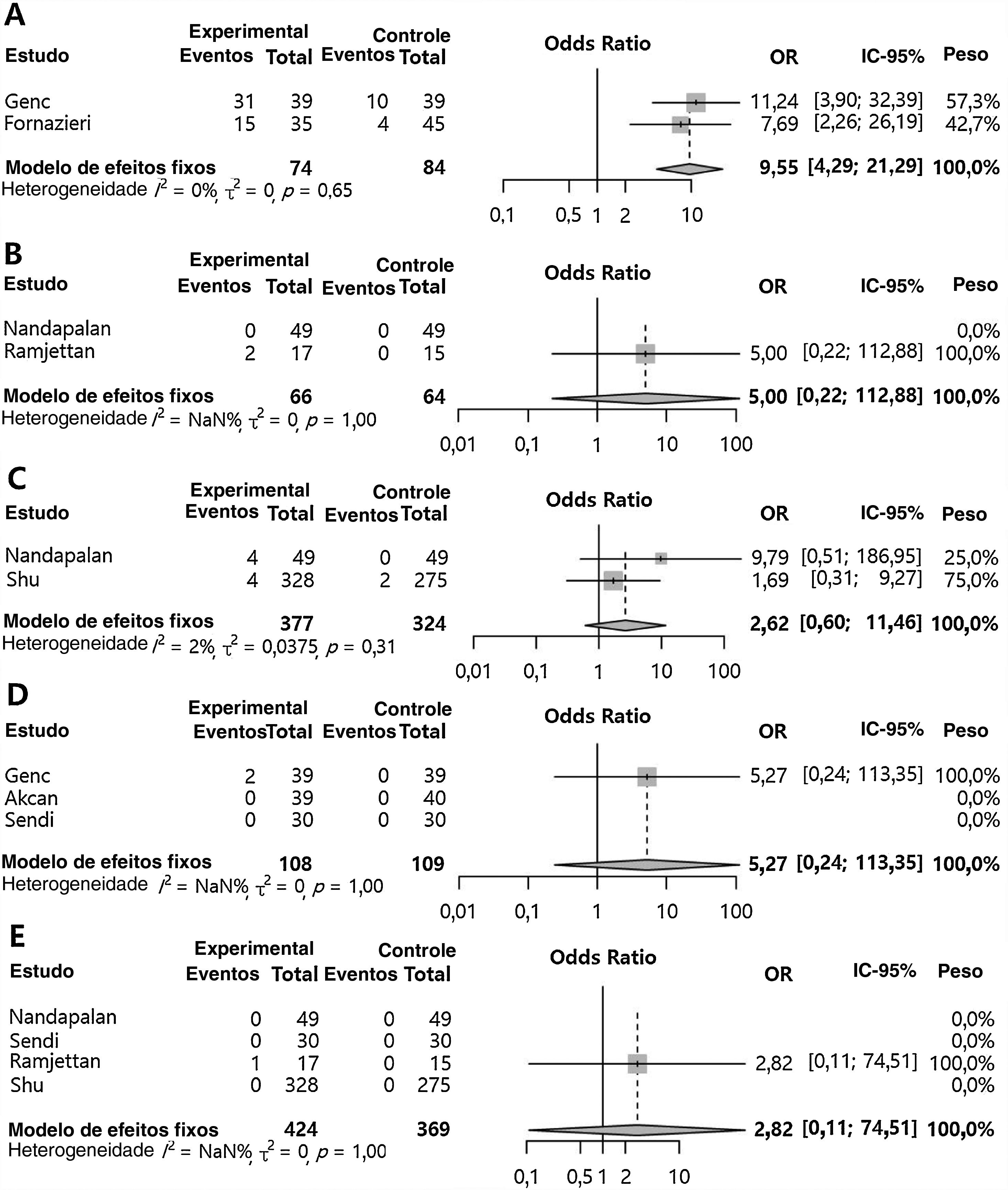
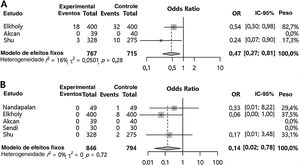
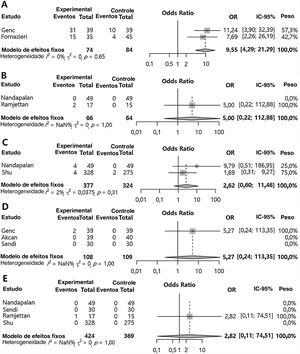
Aplicação da sutura dos pilares comparada ao grupo controle (outras morbidades pós‐operatórias)O sangramento pós‐operatório primário (OR=0,47 [0,27; 0,81], valor de p=0,006, I2=16%) e o sangramento pós‐operatório secundário (OR=0,14 [0,02; 0,78], valor de p=0,025, I2=0%) foram significativamente menores no grupo com sutura dos pilares em comparação ao grupo controle (fig. 3). Entretanto, edema de pilar (OR=9,55 [4,29; 21,29], valor de p <0,001, I2=0) aumentou significantemente no grupo com sutura dos pilares em comparação ao grupo controle (fig. 4). Não houve diferenças significantes em relação ao hematoma palatal (OR=5,00 [0,22; 112,88], valor de p=0,3115, I2=NA), sensação de desconforto palatal (OR=2,62 [0,60; 11,46], valor de p=0,2012, I2=2,4%), infecção no sítio da sutura (OR=5,27 [0,24; 113,35], valor de p=0,2887, I2=NA) e insuficiência velofaríngea (OR=2,82 [0,11; 74,51], valor de p=0,5352, I2=NA) Nenhuma heterogeneidade inter‐estudo foi encontrada nas morbidades pós‐operatórias em comparação ao grupo controle (I2 <50%).
Grupo com sutura dos pilares versus grupo controle para sangramento pós‐operatório. Odds ratio da incidência de sangramento pós‐operatório primário (A) e sangramento pós‐operatório secundário (B). (Total, número de participantes por grupo; OR, odds ratio; IC, intervalo de confiança).
Grupo de sutura dos pilares versus grupo controle para efeitos adversos no pós‐operatório. Odds ratio da incidência de edema de pilar (A), hematoma palatal (B), sensação de desconforto palatal (C), infecção no sítio da sutura (D) e insuficiência velofaríngea (E). (Total, número de participantes por grupo; OR, odds ratio; IC, intervalo de confiança).
A dor pós‐operatória pode prolongar o tempo de internação hospitalar, causar desconforto à criança e ao cuidador e afetar os sistemas nervoso, endócrino e imunológico de várias maneiras.14,15 As terminações nervosas sensoriais no local da cirurgia são expostas e estimuladas pela saliva e alimentos e são uma das causas da dor pós‐tonsilectomia.5 Vários estudos avaliam formas de aliviar a dor no pós‐operatório, ao cobrir as terminações nervosas expostas na fossa tonsilar aberta, usam diversos materiais de enxerto.16,17 A sutura dos pilares também pode afetar beneficamente a dor no pós‐operatório, cobrir as terminações nervosas expostas.
Foi relatado que a cobertura epitelial no leito tonsilar se desenvolve gradualmente após o 7° dia do pós‐operatório, quando o coágulo de fibrina é separado do leito cirúrgico.18 Em nosso estudo, a sutura dos pilares tendeu a diminuir a dor no 7° dia do pós‐operatório em comparação com o grupo controle. Embora não seja estatisticamente significante, essa tendência pode ser explicada pela cobertura da fossa tonsilar com o fechamento dos pilares. Além disso, verificou‐se que o grupo com sutura dos pilares apresentava cicatrização significantemente mais rápida do que a observada no grupo controle.9 Essa observação também pode explicar por que a sutura dos pilares reduz a dor. Entretanto, contrariamente à nossa expectativa em relação aos efeitos dessa intervenção, nossos resultados mostraram um efeito benéfico pequeno e não significante. Foi relatado que a dor após tonsilectomia é mais proeminente em crianças com mais de 10 anos.19 Houve um relato de que o efeito de alívio da dor devido à sutura dos pilares é maior em crianças do que em adultos.20 Esses resultados podem significar que a dor pós‐operatória e o efeito da sutura dos pilares podem ser influenciados pela idade. No entanto, em nosso estudo, a idade dos pacientes nos estudos incluídos variou de 3 a 20 anos. A ampla faixa etária poderia explicar parcialmente o efeito não significante, embora favorável, da sutura dos pilares sobre a dor. Mais estudos são necessários para determinar os efeitos da sutura dos pilares de acordo com a idade da criança.
Além disso, as análises de subgrupos em relação à dor pós‐operatória neste estudo mostraram resultados diferentes de acordo com o desenho do estudo. A sutura dos pilares mostrou uma redução significante na dor pós‐operatória apenas nos subgrupos, quando comparados os lados em um único paciente. O efeito analgésico da sutura dos pilares não foi significante nos subgrupos que compararam os grupos de pacientes com sutura com os grupos controle. Essa discrepância poderia explicar a alta heterogeneidade e a falta de significância estatística no desfecho global. Cada desenho de estudo tem suas vantagens e desvantagens. Por exemplo, o desenho que compara a dor em ambos os lados do mesmo paciente teria a vantagem de incluir tonsilectomias conduzidas pelo mesmo cirurgião e ter períodos de pós‐operatório idênticos para o mesmo paciente.7 Por outro lado, esse desenho também pode ser limitado nessa faixa etária, pois os pacientes podem não ser capazes de localizar com precisão sua dor.21 Além disso, cada subgrupo incluiu apenas dois estudos. Considerando esses desafios, estudos adicionais são necessários para confirmar os resultados da sutura dos pilares no alívio da dor.
No presente estudo, a sutura dos pilares mostrou uma redução estatisticamente significante no sangramento pós‐operatório primário e secundário (OR=0,47 e 0,14, respectivamente). A sutura dos pilares cobre a fossa tonsilar aberta e pode contribuir para a hemostasia, comprimir o espaço morto, que pode ser causa de sangramento. Em particular, a rápida cicatrização da ferida cirúrgica após a tonsilectomia com sutura dos pilares pode ter resultado em uma redução significativa no sangramento pós‐operatório secundário.7 Além disso, foi relatado que crianças maiores têm um risco aumentado de sangramento no pós‐operatório devido às drogas anti‐inflamatórias não esteroides (AINEs) usadas para controle da dor.22,23 Reduzindo‐se a dor pós‐tonsilectomia em crianças, a quantidade de analgésicos usados poderia ser diminuída e o sangramento induzido por drogas poderia ser evitado. Essas observações podem explicar parcialmente nosso resultado favorável em relação ao sangramento pós‐operatório.
Em nosso estudo, o edema de pilar aumentou significantemente devido à sutura dos pilares (OR=9,55). O edema é causado pelo aumento da manipulação cirúrgica da mucosa e pela tensão na mucosa causada pela sutura. Embora o edema de pilar tenha aumentado, a incidência de sensação de desconforto palatal ou infecção no local da sutura não aumentou significativamente, sugeriu que o edema não causou complicações adicionais. Além disso, como a dor pós‐operatória não aumentou com a sutura dos pilares, possivelmente o edema não tenha sido responsável pela ocorrência de dor pós‐operatória.
A insuficiência velofaríngea pode ocorrer quando a via aérea superior é estruturalmente modificada por manipulação excessiva, o que afeta a posição e a altura do palato, inclusive a úvula.24 Genc et al. relataram uma maior incidência de insuficiência velofaríngea no grupo com sutura dos pilares em relação ao grupo controle.7 No entanto, nossos resultados globais não mostraram significância estatística na incidência de insuficiência velofaríngea. A ocorrência de insuficiência velofaríngea devido à sutura dos pilares foi rara nos estudos incluídos. Além disso, a tonsilectomia isolada também pode causar insuficiência velofaríngea, independentemente da sutura dos pilares.25 Portanto, é difícil determinar o efeito da sutura dos pilares na função velofaríngea.
O efeito benéfico da sutura dos pilares na tonsilectomia pode estar relacionado não apenas às complicações pós‐operatórias. Vários estudos relataram que a sutura dos pilares é mais eficaz do que a tonsilectomia isolada na apneia obstrutiva do sono pediátrica.26,27 Como tratamento da apneia obstrutiva do sono na população pediátrica, a taxa de sucesso da adenotonsilectomia varia de 59,8% a 82,9%.28–30 Existem várias outras opções de tratamento além da adenotonsilectomia na apneia obstrutiva do sono pediátrica.31 No entanto, uma simples sutura adicional dos pilares na tonsilectomia poderia efetivamente aumentar as vias aéreas em pacientes pediátricos, o que pode ser outra vantagem dessa técnica. Se mais pesquisas forem feitas no futuro, o efeito da sutura dos pilares nos sintomas respiratórios, como ronco e apneia do sono, também poderá ser avaliado sistematicamente.
Este estudo teve várias limitações. O número de estudos foi pequeno, porque foram incluídos apenas ensaios clínicos randomizados. Não diferenciamos os métodos de tonsilectomia, dissecção a frio ou dissecção por cautério e todos foram incluídos na análise. A maioria dos estudos examinou o efeito da sutura dos pilares em indivíduos submetidos ao mesmo método de tonsilectomia durante todo o processo e, portanto, a metanálise foi razoável. Além disso, houve diferenças nos tipos de sutura dos pilares para cada estudo. A principal sutura usada foi aquela com fio categute, mas também houve estudos que usaram polidioxanona ou poliglactina 910. Esse poderia ser um fator de confusão na avaliação do efeito da sutura dos pilares.
ConclusãoEsta metanálise demonstra que a sutura dos pilares associada à tonsilectomia pediátrica aumenta o edema no pós‐operatório, mas reduz a incidência de sangramento primário e secundário no pós‐operatório. A dor pós‐operatória mostrou‐se significantemente reduzida apenas nos subgrupos nos quais a comparação foi feita em cada lado de um mesmo paciente. No entanto, devido ao baixo número de estudos incluídos em cada grupo, são necessários mais estudos para confirmar o efeito da sutura dos pilares no alívio da dor. O hematoma palatal, a sensação de desconforto palatal, infecção local e insuficiência velofaríngea não mostraram diferenças significantes entre os grupos com sutura dos pilares e controle.
FinanciamentoNational Research Foundation of Korea (NRF), financiada pelo Ministério da Educação (2018R1D1A1B07045421); Institute of Clinical Medicine Research of Bucheon St. Mary's Hospital (2017, 2018); ENT Fund of the Catholic University of Korea (anos 2017‐2018 do programa).
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Kim J‐S, Kim BG, Kim D‐H, Hwang SH. Efficacy of pillar suture for post‐tonsillectomy morbidity in children: a meta‐analysis. Braz J Otorhinolaryngol. 2021;87:583–90.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.